|
|
Medicina popolareper autodidatti
agosto 1, 2005 |
|
Indice della pagina 1.0 Visita del
tratto gastrointestinale 2.0 Patologia
della cavit‡ boccale 3.0 Patologia
dellπesofago 4.0 Patologia
dello stomaco 5.0 Patologia
dellπintestino tenue 6.0 Patologia
dellπintestino crasso 7.0 Malattie
infettive 8.0 Malattie
parassitarie 9.0 Patologia
del fegato 10.0 Patologia
della cistifellea 11.0 Patologia
del pancreas |
PT 5.2 Malattie
dellπapparato digerente
© Peter Forster Bianca Buser Pagine correlate: MmP 11
Helicobacter pylori |
INDICE:
1.0 Visita
del tratto gastrointestinale
1.1 Visita
corporea
1.1.1 Quadranti
1.1.2 Palpazione
addominale
1.1.3 Segni
di Lanz & Rovsing
1.2 Visita
complementare
1.2.1 Sonografia
1.2.2 Radiografia
1.2.3 Gastroscopia
1.2.4 Rettoscopia
1.2.5 Analisi
funzionali
1.3 Visite
alternative
1.3.1 Fisiognomia
1.3.2 Lingua
1.3.3 Segno
del Mayr
2.0 Patologia
della cavit‡ boccale
2.1 Stomatiti
2.1.1 Stomatite
catarralis
2.1.2 Stomatite
aftosa
2.1.3 Stomatite
angolare (ragadi)
2.1.4 Stomatite
micotica
2.2 Gengivite,
paradontosi (paradontopatie)
2.2.1 Gengivite
2.2.2 Paradontosi
2.3 Ascessi
boccali
2.4 Mal
di denti
2.5 Farmacologia
fitoterapeutica cavit‡ boccale
2.6 Ricettario
cavit‡ boccale
2.6.1 Tonsillite,
ascessi, mal di denti
2.6.2 Gengivite,
Parodontosi, Stomatiti, Glossite, Faringite
2.6.3 Xerostomia
(sindrome sicca)
2.6.4 Stomatiti
infettive (Ragadi, micotiche)
3.0 Patologia
dellπesofago
3.1 Bruciore
nellπesofago
3.2 Singulto
3.3 Esofagiti
3.3.1 Esofagite
acuta
3.3.2 Esofagite
cronica
3.3.3 Esofagite
di riflusso
3.4 Acalsia
(spasmo esofagale)
3.5 Diverticoli
esofagali
3.6 Varici
esofagali
3.7 Carcinoma
esofagale
3.8 Ernia
iatale
4.0 Patologia
dello stomaco
4.1 Stomaco
irritabile
4.1.1 Terapia
4.1.1.1 Rimedi
specifici
4.1.1.2 Antiacidi
4.1.1.3 Amari
4.1.1.4 Mucillaginosi
e carminativi
4.2 Gastrite
4.2.1 Gastrite
acuta
4.2.2 Gastrite
cronica
4.3 Ulcera
gastrica/duodenale (ventricolo/duodeno)
4.3.1 Cause
4.3.2 Sintomi
4.3.3 Complicazioni
4.3.4 Terapie
4.3.5 Gastroscopia
dellπulcera
4.4 Carcinoma
gastrico
4.5 Ricettario
disturbi gastrici
4.5.1 Gastrite
acuta
4.5.2 Gastrite
cronica, atonia, achilia, anoressia, inappetenza
4.5.3 Dispepsia
inclini a coliche/meteorismo
4.5.4 Gastropatia
cronica (gastrite secondaria di ulcera, colecistopatia)
4.5.5 Ulcera
gastrica/duodenale
4.6 Esempio
piano curativo gastrico
5.0 Patologia
dellπintestino tenue
5.1 Malassorbimento
5.2 Morbo
di Crohn (enterite regionale Crohn)
5.2.1 Cause
5.2.2 Sintomi
5.2.3 Terapie
cliniche e tradizionali naturopatiche
5.2.4 Terapie
complementari moderne
5.2.4.1 Terapie
preventive e riabilitative
5.2.4.2 Indice
glucosio
5.2.4.3 Nutrizione
durante attacchi acuti
5.2.4.4 Sostituzione
dei micronutrienti
5.2.4.5 Sostegno
della guarigione delle pareti intestinali
5.2.4.6 Antinfiammatori
e antiallergici ≥biologici≤ di emergenza
5.3 Celiachia
(Sprue)
5.4 Diverticoli
duodenali
5.5 Tumori
dellπintestino tenue
5.6 Disturbi
vascolari
6.0 Patologia
dellπintestino crasso
6.1 Diarrea
6.2 Costipazione
6.3 Ileo
6.4 Feci
con sangue
6.5 Colon
irritabile
6.6 Colite
ulcerosa
6.7 Diverticolosi
e diverticolite
6.7.1 Diverticoli
del colon
6.8 Tumori
dellπintestino crasso
6.9 Emorroidi
6.10 Peritonite
6.11 Ricettario
disturbi intestinali
6.11.1 Colon
irritabile
6.11.2 Meteorismo,
sindrome di Roemheld, dispepsia
6.11.3 Diarrea
6.11.4 Costipazione
6.11.5 Proctite,
Colite ulcerosa
6.11.6 Emorroidi
6.11.7 Diverticolite
6.11.8 Appendicite
6.11.9 Colite
acuta
7.0 Malattie
infettive del tratto gastrointestinale
7.1 Colera
7.2 Shigellosi
(dissenteria batterica)
7.3 Enterite
infettiva
7.4 Tifo
addominale
7.5 Paratifo
8.0 Malattie
parassitarie del tratto gastrointestinale
8.1 Ascaridi
8.2 Oxiuri
(enterobi)
8.3 Tricuri
8.4 Trichinosi
8.5 Cestodi
(Teniadi)
8.6 Ricettario
antiparassitario intestinale
8.6.1 Cestodi,
teniadi
8.6.2 Ascaridi
8.6.3 Oxiuri
9.0 Patologia
del fegato
9.1 Visita
del fegato
9.1.1 Visita
corporea del fegato
9.1.1.1 Indicazioni
per lπispezione
9.1.1.2 Percussione/palpazione
9.1.1.3 Auscultazione
≥a graffio≤
9.1.2 Visite
complementari del fegato
9.1.3 Visite
alternative del fegato
9.1.3.1 Vene
di medusa
9.2 Malattie
epatiche in generale
9.3 Disturbi
infiammatori epatici
9.3.1 Epatiti
virali
9.3.2 Epatite
cronica
9.4 Disturbi
degenerativi del fegato
9.4.1 Cirrosi
epatica
9.4.2 Fegato
grasso
9.4.3 Fegato
leso per abuso di alcolici
9.4.4 Fegato
leso dalla gravidanza
9.4.5 Fegato
leso dai medicamenti
9.5 Tumori
epatici
9.6 Ricettario
cole-epatico
9.6.1 Epatite
virale
9.6.2 Epatico
generale
9.6.3 Ittero
9.6.4 Epatite
cronica
9.6.5 Disturbi
degenerativi del fegato
9.6.6 Fegato
grasso (lipidico)
9.6.7 Sostanze
ortomolecolari in disturbi epatici
10.0 Patologia
della cistifellea
10.1 Visita
10.2 Litiasi
(calcoli)
10.3 Colecistite
10.4 Colangite
10.5 Discinesia
colica
10.6 Ictus
dei dotti biliari
10.7 Tumori
dei dotti biliari/cistifellea
10.8 Ricettario
cistifellea
10.8.1 Colecistite
10.8.2 Colelitiasi
10.8.3 Spasmolitici
10.8.4 Discinesia/distonia
colica
10.8.5 Sostanze
ortomolecolari per colelitiasi
11.0 Patologia
del pancreas
11.1 Visita
11.2 Pancreatite
acuta
11.3 Pancreatite
cronica
11.4 Carcinoma
pancreatico
11.5 Disturbi
funzionali endocrini
11.6 Ricettario
malattie pancreatiche
11.6.1 Sindrome
duodeno-cole-pancreatico
11.6.2
Sostanze
ortomolecolari per patologie pancreatiche
1.0 Visita
del tratto gastrointestinale
Sono trattati i seguenti temi:
- Visita
corporea.
- Visita
complementare.
- Visite
alternative.
1.1 Visita
corporea
Sono trattati i seguenti argomenti:
- Quadranti.
- Palpazione
addominale.
- Segni di
Lanz & Rovsing.
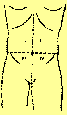
1.1.1 Quadranti
Divisione mediana/sagittale ombelicale per
descrivere la zona, p.es. dolori ottusi in quadrante
I.
1.1.2 Palpazione
addominale
Paziente sdraiato, disteso, temperatura gradevole.
Palpazione prima dove non accusa dolore: sensibilit‡, dolore di pressione,
tensione di protezione, dolore di rilascio.
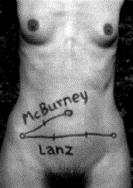
Segni per appendicite:
- Punto
McBurney pressosensibile.
- Striscio
lungo la curva di Rovsing (contro il colon: dolore in regione del cieco.
- Punto
del Lanz pressosensibile.
- Rilascio
rapido dopo pressione sul IV
quadrante
(sinistra inferiore addominale):
dolore
di riflesso nella regione del cieco;
segno
di Blumberg.
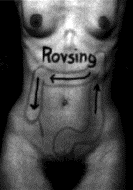
1.1.3 Segni
di Lanz &Rovsing
Uno striscio nella direzione segnata
fa aumentare il
dolore.
1.2 Visita
complementare
Sono trattati i seguenti temi:
- Sonografia.
- Radiografia.
- Gastroscopia.
- Rettoscopia.
- Analisi
funzionali.
1.2.1 Sonografia
In clinica prediagnosi addominali superiori,
dimensione e posizione di organi.
1.2.2 Radiografia
- Sinottica
addominale: (senza sostanze di contrasto) per diagnosi ileo perforatoä
- A
contrasto: per posizione, dimensione, forma, movimento, rilievo parietale
specialmente dello stomaco, duodeno e retto per diagnosi di ulcera, neoplasmi,
diverticoliä
1.2.3 Gastroscopia
Sonda per osservare lπinterno dello stomaco, ev.
prelievo di campioni tessutali per diagnosi ulcera, neoplasmiä
1.2.4 Rettoscopia
Sonda per osservare lπinterno del retto (ev.
sigmoide), ev. prelievo di campioni tessutali per diagnosi neoplasmiä
1.2.5 Analisi
funzionali
Diversi test per determinare la produzione del succo
gastrico p.es. PENTAGASTRIN s.c. ã> prelievo succo gastrico a determinati
intervalli per diagnostica ipo-/iperproduzione.
1.3 Visite
alternative
Sono trattati i seguenti argomenti:
- Fisiognomia.
- Lingua.
- Segno
del Mayr.
1.3.1 Fisiognomia
- Falda
nasolabiale marcata: disturbi/debolezza gastrica cronica.
- Punta
del naso:
- Arrossata:
gastrite acuta o cronica da abuso di alcool.
- Pallida:
alcalinit‡, atonia gastrica, debole circolazione.
- Carnosa:
dilatazione gastrica.
1.3.2 Lingua
- Patina
grigiastra: gastrite o mancante masticazione.
- Rossore
areale sul primo terzo: gastrite.
- Falde
longitudinali sul primo terzo: stomaco ≥nervoso≤.
- Falde
trasversali oltre la mediana: ulcera.
1.3.3 Segno
del Mayr
≥Gobbo≤ parasternale sinistro: spasmo dei Mm. intercostali
regionali per ≥far posto≤ allo stomaco indebolito.
2.0 Patologia
della cavit‡ boccale.
- La cura
della cavit‡ boccale Ë monopolizzata dai dentisti.
- Le forme
infettive sono spesso correlate ad altre infezioni: faringe, laringe, naso,
senoidi.
Sono trattati i seguenti temi:
- Stomatiti.
- Gengivite,
paradontosi (paradontopatie).
- Ascessi
boccali.
- Mal di
denti.
- Farmacologia
fitoterapeutica cavit‡ boccale.
- Ricettario
cavit‡ boccale.
2.1 Stomatiti
Sono trattati i seguenti argomenti:
- Stomatite
catarralis.
- Stomatite
aftosa.
- Stomatite
angolare (ragadi).
- Stomatite
micotica.
2.1.1 Stomatite
catarralis
Infiammazione batterica della mucosa boccale
accompagnata spesso da:
- Infezioni
in altri luoghi.
- Paradontosi
e gengivite.
- Cure
croniche di cortisone.
Sintomi: gonfiore doloroso della mucosa, lingua
coperta, fiato puzzolente.
Cura: risciacqui e gargarismi ã> ric. D), G), H)
2.1.2 Stomatite
aftosa
Infiammazione virale o allergica focolaiosa della
mucosa boccale che si evolve in erosioni dolorose.
Cause sconosciute (virale?, allergica?)
Si notano correlazioni con infezioni
virali nei bambini e intolleranza a
determinati cibi (noci, pomodori,
spezieä), ma anche traumi e
correnti galvaniche
(amalgami differenti).
Cura: risciacqui e
gargarismi ã> ric. D), G), H).
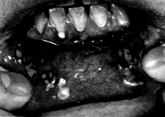
2.1.3 Stomatite
angolare (ragadi)
Fessure negli angoli della bocca che guariscono male.
Cause:
- Malnutrizione.
- Disturbi
di riassorbimento,
spec.
Fe, Vit. B12, intrinsic-factor.
- Infezioni
batteriche
(stafilo-/streptococchi).
- Infezioni
virali (herpes).
- Infezioni
micotiche
(candida
albicans).
Cura: applicare pi˘ volte al giorno
1 goccia di oli eterici
melaleuca/lavanda in
Ol. Calendula ã> ric. K)
2.1.4 Stomatite
micotica
Infezione della mucosa boccale/linguale con fungo
candida albican, ev. si estende fino alla faringe/laringe lπesofago.
Cause:
- Debolezze
immunitarie, spec. bimbi deboli e adulti cachettici.
- Cure
di cortisone e antibiotici.
- Diabetici.
Cure: trattare le cause e risciacqui e gargarismi
ã> ric. L).
2.2 Gengivite,
paradontosi (paradontopatie)
Malattie infiammatorie (gengiviti) e non
infiammatorie (paradontosi) dellπapparato di fissazione dentale.
Sono trattati i seguenti argomenti:
- Gengivite.
- Paradontosi.
Paradontologo specializzato ticinese: Dott. Oreste
Balmelli, Lugano.
2.2.1 Gengivite
Infiammazione dolorosa della gengiva ev. gengive
sanguinanti.
Causa: infezione (spesso secondaria) spec. con
batteri o funghi. Spesso precursore di paradontosi.
Cure:
- Dentista
o paradontologo.
- Risciacqui
con melaleuca, menta, salvia ã> ric. C) ed ev. Chlorhexidine-Gluconate (Plak
Out, HAWE NEOS DENTAL, Bioggio).
- Igiene
dentale rafforzata secondo le indicazioni del paradontologo, dentista,
igienista.
2.2.2 Paradontosi
Malattia degenerativa delle gengive con sensibilit‡
spiccata nello stadio progredito.
Cause: carie sotto le gengive con formazione di
≥tasche≤.
Cure:
- Dentista
o paradontologo con ev. risanamento chirurgico.
- Risciacqui
con lavanda, mirra ã> ric. C), E), F) ed ev. Chlorhexidine-Gluconate (Plak
Out, HAWE NEOS DENTAL, Bioggio).
-
Igiene dentale
rafforzata secondo le indicazioni del paradontologo, dentista igienista.
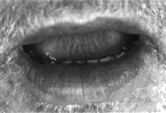
2.3 Ascessi
boccali
Infezione batterica del tessuto profondo gengivale,
mascellare o mandibolare con forti dolori.
Cause a me non note.
Cure:
- Dentista
per aprire lπascesso, ev. estrazione del dente (deflusso pus) e medicazione per evitare propagazione.
- Pronto
soccorso: applicare 1ä3 gocce di Aeth. Garofano su un bastoncino di ovatta
intorno e sulla zona infetta (germicida, anestetico locale) ã> ric. B).
- Risciacqui
e gargarismi ã> ric. L) per prevenire le infezioni secondarie.
Complicazioni: focolai di germi incapsulati
asintomatici possono diffondersi per via ematica negli organi lontani (p.es.
giunture) e creare disturbi diffusi.
2.4 Mal
di denti
Infezione del dente.
Causa: smalto (o stucco) leso.
Cura: dentista per medicazione/riparazione.
Pronto soccorso: ã> ascessi boccali, ric. B).
2.5 Farmacologia
fitoterapeutica cavit‡ boccale
Risciacqui e gargarismi di preparati fitoterapeutici
non solo per patologie boccali, ma anche tonsille, faringe e laringe e per
lπigiene boccale.
Si usano le seguenti droghe singole o combinate:
2.6 Ricettario
cavit‡ boccale
Sono trattati i seguenti temi:
- Tonsillite,
ascessi, mal di denti.
- Gengivite,
Parodontosi, Stomatiti, Glossite, Faringite.
- Xerostomia
(sindrome sicca).
- Stomatiti
infettive (Ragadi, micotiche).
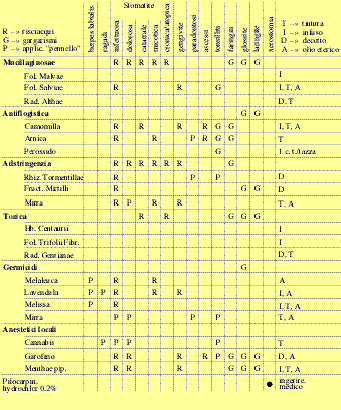
2.6.1 Tonsillite,
ascessi, mal di denti
A) Tonsillite,
ascessi peritonsillari, ascessi gengivali
Soccorso! Annunciarsi dal medico o dentista!
Rp. Estr.
Salviae fluid.
Estr.
Chamomill. fluid aa 20
oppure:
Rp. Tinct.
Arnicae 40
D.S. 20ä30 gtt./bicchiere di acqua calda: gargarismi
ogni mezzπora alternati fino allπapertura dellπascesso, eventualmente
aggiungere 1 c.t. di acqua ossigenata (germi anerobici).
B) Tonsillite,
ascessi peritonsillari, ascessi gengivali, mal di denti
Soccorso! Annunciarsi dal medico o dentista!
Rp. Aeth.
Garofano 10
D.S. 1ä3
gtt. su un bastoncino di ovatta. Pennellare la zona dellπascesso ogni
2ä3 ore.
2.6.2 Gengivite,
Parodontosi, Stomatiti, Glossite, Faringite
C) Gengivite
(paradontosi)
Rp. Aeth.
Menthae 0.5
Aeth.
Mirra 0.5
Aeth.
Limonis 0.5
Aeth.
Melaleuca 2
TM
Salviae ad 30
D.S.
Diluire poche gocce nellπacqua tiepida e risciacquare la bocca 2ä3 volte al
giorno.
D) Stomatite
(faringite, gengivite) cronica
Rp. TM
Tormentillae
TM Arnicae aa 50
D.S. 1
c.t./bicchiere dπacqua per garagarismi/risciacqui pi˘ volte al giorno.
E) Paradontosi
Rp. TM
Tormentillae
TM
Arnicae aa ad 20
Aeth.
Mirrae 01
D.S.
Qualche gtt. su un bastoncino di ovatta; pennellare il collo dei denti 1ä2
volte al giorno.
E1) Paradontosi
Rp. Plak
Out (gluconato di cloroexidrina) - (HAWE NEOS DENTAL, CH-6934 Bioggio)
D.S.
secondo le indicazioni del foglio illustrativo.
F) Paradontosi
dolente
Rp. TM
Tormentilla
TM.
Arnicae
TM Cannabis aa ad 30
D.S. O
pennellare oppure risciacqui con 40 gtt./bicchiere di acqua tiepida.
G) Stomatite,
glossite atrofica (torpida)
Rp. TM
Tormentilla
TM
Arnicae
TM
Gentianae aa ad 30
D.S. 1
c.t./bicchiere dπacqua per i gargarismi/risciacqui pi˘ volte al giorno.
H) Stomatite
acuta, faringite cronica
Rp. TM
Altheae
TM
Camomillae
TM
Salviae
TM Malvae aa ad 40
D.S. 1
c.t./bicchiere dπacqua per i risciacqui/gargarismi pi˘ volte al giorno.
2.6.3 Xerostomia
(sindrome sicca)
Bocca anormalmente secca.
I) Xerostomia
(ricetta medica)
Rp. Pilocarpin.
hydrochloric 0.2
TM
Aurantii 20
Acqua
dist. ad 100
D.S.
Ingerire 3 p.d. 1 c.t. (5 ml).
2.6.4 Stomatiti
infettive (Ragadi, micotiche)
K) Stomatite
angolare (ragadi)
Rp. Aeth.
Melaleucae 01
Aeth.
Lavendulae 01
Ol.
Nigellae 04
Ol.
Calendulae ad 10
D.S. Pi˘
volte al giorno spalmare una goccia sulle ragadi.
L) Stomatite
micotica
Rp. Aeth.
Melaleucae 05
Aeth.
Lavendulae 05
TM
Salviae ad 50
D.S. 1
c.t./bicchiere dπacqua per i risciacqui/gargarismi pi˘ volte al giorno.
3.0 Patologia
dellπesofago
Sintomi che fanno pensare a dei disturbi esofagali
come:
- Pressione/dolore
dietro lo sterno.
- Disturbi
di deglutazione e di trasporto del bolo.
- Bruciore
nellπesofago.
Sono cautamente da chiarire (anche dal medico) per
escludere malattie gravi.
Sono trattati i seguenti temi:
- Bruciore
nellπesofago.
- Singulto.
- Esofagiti.
- Acalsia
(spasmo esofagale).
- Diverticoli
esofagali.
- Varici
esofagali.
- Carcinoma
esofagale.
- Ernia
iatale.
3.1 Bruciore
nellπesofago
Sintomo per vari disturbi: dolore bruciante che
partendo dallo stomaco sale lungo lπesofago.
Possibili cause da chiarire:
- Iper- o
ipoacidit‡ gastrica.
- Esofagite.
- Ernia
iatale.
- Ulcera
gastrica o duodenale.
- Stenosi
pilorica.
- Spostamento
dello stomaco (gravidanza, adipositas).
- Malattia
della cistifellea.
Terapia secondo la causa.
3.2 Singulto
Sintomo per un disturbo nervoso: il nervo frenico
crea una contrazione ritmica del diaframma (normalmente) e se non Ë regolare, Ë
innocuo. Se frequente: raramente cause organiche come:
- Colecistite.
- Tumori.
- Infiammazioni
pettorali come mediastinite, pericarditeä
Terapia: se frequente, chiarire e curare secondo la
causa.
3.3 Esofagite
Infiammazione dellπesofago.
Sono trattati i seguenti argomenti:
- Esofagite
acuta.
- Esofagite
cronica.
- Esofagite
di riflusso.
3.3.1 Esofagite
acuta
Misure dπemergenza in seguito allπingerimento
accidentale di acidi o caustici: neutralizzazione (solo se esiste la certezza
che si tratta di acidi o caustici):
- In
caso di acidi: soluzione di bicarbonato di sodio.
- In
caso di caustici: aceto diluito.
- Se
non disponibili: tanta acqua per diluire.
- Non
far rimettere, perchÈ causa altra lesione dellπesofago.
Immediato pronto soccorso; medico!
3.3.2 Esofagite
cronica
Lesione duratura dellπesofago per via del consumo
p.es. di superalcolici, tabaccoä
Terapia: sopprimere la causa, vedi anche esofagite di
riflusso.
3.3.3 Esofagite
di riflusso
Riflusso del contenuto gastrico nellπesofago.
Sintomi: bruciore e dolore ad inghiottire.
Cause: ernia iatale o chiusura incompleta
dellπentrata gastrica, peggioramento per tosse, starnuto, cibi grassi,
nicotina.
Terapia (palliativa):
- Piccoli
pasti pi˘ frequenti.
- Pochi
alimentari ≥acidogeni≤: caffË, alcool, dolciumi.
- La
nicotina indebolisce il muscolo sfintere.
- Regolazione
della digestione.
In casi gravi, operazione: il chirurgo forma un nuovo
sfintere esofagale.
Per aiutare a guarire lπinfiammazione cronica dellπesofago
ed evitare mutazioni del tessuto coinvolto si Ë dimostrata utile la seguente
ricetta (non molto ortodossa, ma efficace):
Esofagite cronica di riflusso
Rp. Nigellae
oleum 30 (antistaminico)
Tinct.
Chamomillae (antinfiammatorio)
Tinct.
Belladonnae (spasmolitico)
Tinct.
Altheae (mucillaginoso)
Lecitina aa ad 50 (emulgatore)
f.
emulsione D.S. Scuotere bene prima
dellπuso!
Ingerire pi˘ volte al giorno 15 gocce
in
porzioni di 3 gocce in intervalli di
1ä2
minuti (≥lubrifica≤ la mucose
dellπesofago
con le sostanze attive).
3.4 Acalsia
(spasmo esofagale)
Disturbo di svuotamento dellπesofago, chiusura
spastica dellπesofago inferiore o spasmo dello sfintere esofagale; sopra lo
sfintere, lπesofago si dilata ≥a sacca≤.
Causa: sconosciuta, sospetto di un disturbo
dellπinnervazione.
Sintomi: deglutizione dolorosa, dolori/pressione
dietro lo sterno.
Complicazioni: ≥polmonite di deglutazione≤ per via
del riflusso nei bronchi.

Terapia: aprire con una sonda ≥a pallone≤
forzatamente lπesofago; in caso
di recidive, operazione. Ogni tanto aiutano
spasmolitici per la muscolatura
liscia ad applicazione locale come Belladonna
e Dioscoride.
Acalsia
Rp. Nigellae
oleum 30 (antiistaminico)
Tinct.
Dioscorides 5 (spasmolitico)
Tinct.
Belladonnae 10 (spasmolitico)
Lecitina 5 (emulgatore)
f.
emulsione D.S. Scuotere bene prima dellπuso!
Ingerire
pi˘ volte al giorno 15 gocce.
3.5 Diverticoli
esofagali
≥Sacculi≤ nellπesofago.
Cause: innata debolezza della muscolatura
parietale o indebolimento della parete dopo infiammazioni (p.es. nodi linfatici
tubercolotici cicatrizzati).
Sintomi: pressione/dolore dietro lo sterno;
da grandi diverticoli: rimettere dei cibi non digeriti.
Terapia: se forti disturbi: ectomia chirurgica.
Trattandosi di una debolezza del tessuto connettivo
si tenta spesso di migliorare le condizioni sistemiche di questπultimo con dosi
terapeutiche di vitamina C e E, B1, Cisteina, silicati come contenuti p.es.in
paglia di avena e con unπalimentazione ricca di fibre, pectine, ä

Stadium I Stadium
II Stadium
III
3.6 Varici
esofagali
Varici delle vene dellπesofago.
Causa: ipertonia della vena porta (es. cirrosi
epatica).
Rischio di perforazione (puÚ essere letale). In tal
caso, pronto soccorso clinico.
Terapia: secondo la causa (fegato).
3.7 Carcinoma
esofagale
8ä10% dei carcinomi, pi˘ frequente nei maschi, spesso
maligni.
Cause ignote, si sospetta cronica irritazione per via
di alcolismo, cibi molto speziati e mangiati troppo caldi, fumo specialmente di
sigari e pipa.
Sintomi: pressione/dolore dietro lo sterno, disturbi
di deglutazione prima solidi, poi anche con liquidi. Si vomitano i cibi con del
sangue.
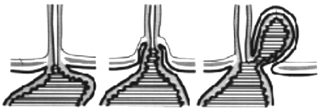
3.8 Ernia
iatale
Per lesione del diaframma si sposta una parte dello
stomaco nel torace. Frequente, pi˘ in persone anziane.
Sintomi: la maggior parte non accusa sintomi. Se mai
possono apparire:
- Pressione/dolore
dietro lo sterno.
- Bruciore/rutti.
- Leggere
perdite di sangue con anemia di ferro.
Terapie: grosse ernie con rischio di incastro sono da
operare. Negli altri casi aiuta:
- Pasti
piccoli frequenti.
- Ridurre
lπobesit‡.
- Correggere
la costipazione (pressione intraddominale).
- Ev.
terapia di ferro.
Se irritazione/ infiammazione esofagale; vedi
relativo capitolo ≥esofagite di riflusso≤.
4.0 Patologia
dello stomaco
Sono trattati i seguenti temi:
- Stomaco
irritabile.
- Gastrite.
- Ulcera
gastrica/duodenale (ventricolo/duodeno).
- Carcinoma
gastrico.
- Ricettario
disturbi gastrici.
- Esempio:
piano curativo gastrico.
4.1 Stomaco
irritabile
Disturbo funzionale senza disordine organico
dimostrabile. Viene diagnosticato dal medico dopo lπesclusione di:
- Infezioni
come da Helicobacter piloris.
- Gastrite.
- Ulcera.
- Carcinomi.
Per diagnosi differenziale.
Cause:
- Rinflusso
della bile nello stomaco oppure
- rinflusso
dei succhi gastrici nellπesofago e
- spasmi
gastrici.
Disposizione e fattori psichici per scatto o
amplificazione della malattia.
Sintomi:
- Acidit‡
nellπesofago.
- Pressione
e impressione di stomaco pieno.
- Dolore
gastrico.
- Intolleranza
per determinati alimenti come alcool, caffË, grassi caldi, dolciumi.
4.1.1 Terapia:
- Dieta
e accompagnamento psichico per chiarire con il cliente lπinterdipendenza con
dei fattori di stress.
- Nella
dieta sono da limitare gli alimenti acidogeni (alcool, caffË, dolciumi, vino
bianco,ä).
- Invece
di pochi grandi pasti, piccoli pasti frequenti.
- Lπapplicazione
di calore Ë spesso piacevole.
Di seguito sono trattati i seguenti argomenti:
- Rimedi
specifici.
- Antiacidi.
- Amari.
- Mucillaginosi
e carminativi.
4.1.1.1 Rimedi
specifici
Sono consigliabili delle tisane singole o composte
di:
- Camomilla spasomolitico e antinfiammatorio.
- Menta anestetizzante,
antiemetico, antiputrefazione.
- Melissa nervinocalmante,
spasmolitico.
- Calmus per
stimolare lπappetito e ridurre lπecessiva produzione biliare.
- Rosmarino per stimolare la produzione biliare dopo
pasti grassi.
In caso di crampi gastrici, aiuta lπaggiunta di 6ä8!
gocce di Tinct. Belladonnae alla tisana fino a 5 volte al giorno.
4.1.1.2 Antiacidi
Molti pazienti del genere fanno abuso di antiacidi
alimentari e farmaceutici senza rendersi conto dei seguenti meccanismi:
- Una
certa acidit‡ gastrica Ë necessaria come disinfettante per i cibi crudi come
lπinsalata, la frutta e verdura non cotta; lπorganismo li produce in misura dei
cibi crudi ingeriti.
- Cibi
prevalentemente alcalinici come latte, purÈe di patate, polenta, riso in bianco
e in genere cibi scialbi e non speziati creano un ambiente gastrico basico, il
che richiama una esagerata produzione di acido cloridrico.
- Viene
≥combattuto≤ dal paziente con antiacidi farmaceutici (RENNIE, bicarbonato, ä)
che aiuta per poco tempo, ma induce nuova produzione di acidi gastrici e il
circolo vizioso Ë completo.
4.1.1.3 Amari
Sarebbe molto pi˘ sensato lπuso di amari per
stimolare la produzione degli altri succhi gastrici, del pancreas e della bile
per garantire un deflusso scorrevole, tamponamento ed elaborazione del
contenuto gastrico nel duodeno. Secondo il caso, come farmaci fitoterapeutici
si usano prevalentemente:
- Amara
tonica come Centaurium, Gentiana, Menyanthes trifoliata, Absinthi, Artemisia.
- Amara
aromatica come Calamus, Angelica, Carduus benedictus.
- Amara
acria come lo Zenzero per stati subacidi.
Ma fanno parte di questi rimedi anche lπespresso
(senza latte, crema), il tË nero, il rosmarino per chiamare la bile in presenza
di cibi grassi e cosÏ via.
4.1.1.4 Mucillaginosi
e carminativi
Spesso in queste patologie si ricorre anche a
mucillaginosi come Lichen islandica, Althea, Usnea, olio di oliva o olio di
iperico e a carminativi come Anice, Cumino, Cardamomo, Finocchio.
4.2 Gastrite
Sono trattati i seguenti argomenti:
- Gastrite
acuta.
- Gastrite
cronica.
4.2.1 Gastrite
acuta
Infiammazione della mucosa gastrica con eventuali
erosioni e ipersecrezione dei succhi gastrici.
Cause: sostanze danneggianti (alcool o medicamenti
antinfiammatori) oppure accompagnatore delle malattie infettive.
Sintomi: dolori ottusi gastrici che aumentano
mangiando. Nausea, vomito e mancanza di appetito, eventualmente febbre. Le
erosioni possono causare (gravi) emazie.
Terapia: digiuno per uno o due giorni con tante
tisane ≥scialbe≤, poi alimenti ≥leggeri≤.
Antiematico: Ipecacuana D6 (3CH) e/o menta.
Protettivo: 1 c.t. di olio di iperico la mattina a
digiuno.
Spasmolitico, antinfiammatorio: infusione di
camomilla ã> ric. A), B), C). Vedi anche capitolo ≥stomaco irritabile≤.
4.2.2 Gastrite
cronica
≥Superficiale≤ e atrofica (con coinvolgimento delle
ghiandole gastriche) fino a erosioni e ulcerazioni. Disturbo molto diffuso
oltre i 50 anni.
PuÚ svilupparsi, se trascurata, dalla forma acuta.
» causata anche da: cibi troppo freddi o caldi,
insufficiente masticazione, medicamenti e il battero elicobacter pilori.
Sintomi: non uniformi, anche senza sintomi. Spesso
impressione di pressione/pienezza dopo un pasto, intolleranza a cibi difficili
a digerire
Terapia: frequenti piccoli pasti, buona masticazione
(la saliva Ë un buon antiacido), infusioni di finocchio, calmus, melissa,
menta, chiarire presenza di elicobacter ed ev. curarlo (con antibiotici dal
medico) ã> ric. D)äG). Vedi anche capitolo ≥stomaco irritabile≤.
4.3 Ulcera
gastrica/duodenale (ventricolo/duodeno)
Difetto del tessuto fino allo strato muscolare.
Spesso sono colpiti:
- Persone
con un sistema neurovegetativo
labile,
bradicardia, mani umide/fredde,
dermografismo.
- Spesso
alto, magro e falda nasolabiale
accentuata.
- Afflitti
da stress, sovraccarica psichica
ed
emotivit‡.
Lπulcus ventriculi Ë pi˘ raro con dolore
piuttosto a sin. della mediana, lπulcus
duodeni piuttosto dx. della mediana.
Sono trattati i seguenti temi:
- Cause.
- Sintomi.
- Complicazioni.
- Terapie.
4.3.1 Cause
- Troppa
acidit‡: erosione causata
dallπacido gastrico.
- Troppo
poco acido (atonico):
erosione
causata dal cibo stagnante.
- Mancanza
di fattori protettivi (muco).
- Scarsa
neutralizzazione degli acidi nel duodeno (pancreas).
- Spesso
Ë la conseguenza di stomaco irritabile abituale o gastrite cronica.
4.3.2 Sintomi
Dolore localizzato nellπarea erosa, spesso
accompagnato da rutti, pressione/pienezza, nausea, impulso di vomito,
intolleranza a cibi acidogeni (caffË, alcool, dolciumi, tostati).
Dolori: immediati (dopo pasto), tardivi (3 ore dopo
il pasto) digiunali (notturni).
4.3.3 Complicazioni
- Emazie:
vomito sanguinoso, feci a ≥catrame≤.
- Penetrazione
dellπulcera nello strato muscolare.
- Perforazione:
nella cavit‡ addominale: dolore atroce nellπalto ventre con indurimento, choc.
Pericolo
letale! Non muovere, immediatamente in clinica.
- Formazione di carcinoma (quasi mai
duodenale).
4.3.4 Terapia
Controllo infezione (Helicobacter pilori), dieta,
cura antistress, normalizzazione del funzionamento gastrico.
- La
cura ≥antistress≤: riconoscere i fattori stressanti con il tentativo di
limitarli, diminuire le aspettative, aumentare elementi motivanti, piacevoliä
- Nutrizione,
diete: regole generali e raccomandazioni dietetiche vedi allegato esempio ≥piano
curativo ulcera≤ (secondo Dr. Aschner).
- Normalizzazione
delle funzioni gastriche a dipendenza se si tratta di uno stomaco atonico
(iposecrezione) o ipersecretivo/nervoso/irritabile/spastico ã> ric. H), L).
- Atonico:
amara, tonici, spezie ã> ric. E), G).
- Ipersecretivo:
camomilla, mucillagginosi (althea, malvaä) ã> ric. H).
- Nervoso,
irritabile: melissa, scutellaria, avena ã> ric. G).
- Spastico:
belladonna, succo/acqua di patate ã> ric. I).
In ogni caso servono mucillaginosi e carminativi.
- Mucillaginosi:
semen lini, oleum hypericis, altheae, lichene islandico, malva ã> ric. L).
- Carminativi:
cumino, finocchio, anice, cardamomo.
Nel trattamento dellπulcera gastrica Ë importante
garantire un sufficiente approvvigionamento di vitamine A, E e C e di zinco e
rame. Vedi ricetta ã> ric.M).
4.3.5 Gastroscopia
dellπulcera
Le ulcere vengono diagnosticate dal medico
specializzato tramite gastroscopia:
4.4 Carcinoma
gastrico
Inclini pazienti con gastrite cronica atrofica.
Sintomi: inizialmente spesso non manifesti o
disturbi
non specifici dellπalto ventre: pressione,
dolore,
≥pienezza≤. Pi˘ tardi si nota un aumento di
questi
sintomi, mancanza di appetito e rifiuto di
determinati cibi.
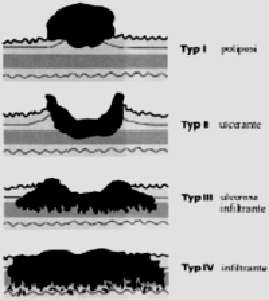
Typ I
poliposi
Poi perdita di peso, nodi linfatici gonfi e
sangue nelle feci.
Typ II
ulcerante
Terapie:
operazione prima della formazione di
metastasi con buona prognosi.
Typ III
Ulcerante infiltrante
Typ III infiltrante
4.5 Ricettario
disturbi gastrici
Sono trattati i seguenti temi:
- Gastrite
acuta.
- Gastrite
cronica, atonia, achilia, anoressia, inappetenza.
- Dispepsia
inclini a coliche/meteorismo.
- Gastropatia
cronica (gastrite secondaria di ulcera, colecistopatia).
-
Ulcera
gastrica/duodenale.
-
4.5.1 Gastrite
acuta
Secondo la patologia individuale i singoli
ingredienti delle seguenti ricette sono facilmente combinabili (verificare se
si tratta prevalentemente di sbornie, cene ≥di mazza≤ smisurate o sigari troppo
forti).
A) Astringente,
antiacido
Rp. Fol.
Thea nigri
Hb.
Centaurii
Hb.
Absinthii aa ad 50
M.f.
specie D.S. 2 ct./tazza pi˘ volte al giorno preferibilmente senza addolcire.
B) Calmante,
spasmolitico, anestetico
Rp. Hb.
Menthae pip. 50
D.S.
2/ct./tazza pi˘ volte al giorno.
C) Antinfiammatorio, antiacido
Rp. Fl.
Chamomillae 50
D.S.
2 ct./tazza pi˘ volte al giorno, preferibilmente prima dei pasti.
C1) ≥Digestivo
dei grassi≤
Rp. Aeth.
Rosmarini 10
D.S. 1 goccia sulla lingua.
4.5.2 Gastrite
cronica, atonia, achilia, anoressia, inappetenza
Sono riportate tre ricette ≥tipo≤. Secondo la
patologia individuale i singoli ingredienti sono facilmente combinabili.
D1) Gastrite
cronica, achilia, atonia, anoressia infantile
Rp. Tinct.
Centaurii
Tinct.
Trifolii fibrini
Tinct.
Calami aa
30
D.S.
1ä2 ml 1/2 ora prima di ogni pasto in un poπ dπacqua tiepida.
D2) Atonia
spastica
Rp. Tinct.
Belladonnae 05
Tinct.
Aurantii 20
Tinct
Strychni ad 30
D.S
Ingerire 3 p.d. 20 gtt. 1/4 ora prima del pasto in un poπ dπacqua.
D3) Inappetenza,
anoressia
Rp. Tinct.
Cannabis
D.S.
Ingerire prima dei pasti 2 ml in un poπ dπacqua.
4.5.3 Dispepsia
incline a coliche/meteorismo
Secondo la patologia individuale, i singoli
ingredienti delle seguenti ricette sono facilmente combinabili:
E) Dispepsia
prevalentemente gastrointestinale (achilia)
Rp. Tinct.
Menthae pip.
Tinct.
Anisi
Tinct.
Calami aa ad 30
D.S.
1ä2 ml 1/2 ora prima di ogni pasto in un poπ dπacqua tiepida.
F) Dispepsia
prevalentemente cole-pancreatica
Rp. Tinct.
Cardui benedicti
Tinct.
Absinthii
Tinct.
Melissae aa ad 30
D.S. 1ä2
ml 1/2 ora prima di ogni pasto in un poπ dπacqua tiepida.
4.5.4 Gastropatia
cronica (gastrite secondaria di ulcera, colecistopatia)
G) Gastropatia
cronica (gastrite secondaria di ulcera, colecistopatia)
Rp. Tinct.
Foeniculi
Tinct.
Menthae pip
Tinct.
Melissae
Tinct.
Calami aa 40
D.S.
Ingerire 1ä2 ml 3 volte per giorno in acqua tiepida.
4.5.5 Ulcera
gastrica/duodenale
Secondo la patologia individuale i singoli
ingredienti delle seguenti ricette sono facilmente combinabili:
H) Cura
base
Rp. Extract.
chamom. fluid.
(Kamillosan) 100
D.S. 30
gtt. in un bicchiere dπacqua. Ingerire 1/2 ora prima dei pasti.
Sdraiarsi
qualche minuto sulla schiena, sul fianco dx., sul fianco sin. e sul
ventre
(cura a rotolamento).
I) Spasmi
gastrici
Rp. Tinct.
Belladonnae 20
D.S. In
caso di spasmi ingerire 8! gtt. in un poπ dπacqua tiepida
(ev.
aggiungere alla tisana) non pi˘ di 5 volte al giorno.
K) Con
costipazione
Rp. Tinct.
Carvi 05
Tinct.
Chamomillae
Tinct.
Frangulae aa ad 30
D.S.
Ingerire 2 ml in acqua tiepida alla sera prima di dormire.
L) Mucillaginoso/nervinocalmante
Rp. Oleum
Hypericis 50
D.S.
Ingerire 1 c.t. la mattina a stomaco vuoto.
M) Terapia
ortomolecolare per lπulcera
Vitamina A 50π000
U.I. solo
sotto controllo medico per 1ä2 mesi poi abbassare
le dosi: protegge la mucosa gastrica e
promuove la guarigione.
oppure Betacarotene 15 mg che
ha effetti simili alla vitamina A,
ma
non si accumula.
Vitamina E 400ä800
mg protegge
dallπulcera e promuove la guarigione.
Vitamina C 1ä2
gr Non
come acido ascorbinico, ma nella forma di
ascorbato di sodio o di calcio, ripartito sui cibi
giornalieri: mancanza promuove il rischio di ulcera,
somministrazione promuove la guarigione.
Zn (forma organica) 50ä100 mg promuove la guarigione
dellπulcera specie se somministrato
assieme con
Cu (forma organica) 2 mg come
≥antinfiammatorio≤.
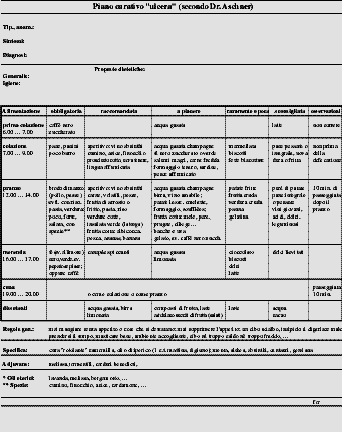
4.6 Esempio
piano curativo gastrico
Il medico Viennese Dr. Bernhard ASCHNER nella sua
opera ≥Konstitutionstherapie≤ (HAUG) ha descritto il trattamento dei suoi
pazienti con disturbi gastrointestinali in modo poco ortodosso. Di seguito, mi
permetto di riportare la sintesi di un suo piano curativo per ≥pazienti
distonici/dispeptici≤, la cui applicazione effettuata per qualche mese, ha
migliorato notevolmente la situazione di diversi miei pazienti:
5.0 Patologia
dellπintestino tenue
Sono trattati i seguenti temi:
- Malassorbimento.
- Morbo di
Crohn (enterite regionale Crohn).
- Celiachia
(Sprue).
- Diverticoli
duodenali.
- Tumori
dellπintestino tenue.
- Disturbi
vascolari.
5.1 Malassorbimento
Impedimento nellπassorbimento di determinate sostanze
nutritive p.es. carboidrati, Vit. B12ä Diversi test clinici per un controllo.
Ci sono molteplici cause:
- Innata:
p.es. malassorbimento di glutine.
- Infettiva:
causa batteri, viri, parassiti.
- Lesione
della mucosa: morbo di Crohn, sprue, cicatrici, fistole, diverticoli, tumori.
- Raccorciamento
dellπintestino tenue: causa operazione.
- Impedita
circolazione sanguigna intestinale: p.es. embolie.
- Dei
succhi digestivi (dispepsia): pancreas, bile, gastrici, intestinali.
Sintomi: diminuzione di peso, grandi quantit‡ di
feci, debolezza muscolare, ev. variazioni dermiche e di mucose, anemia.
Terapia: indirizzata alla causa, ev. sostituzione di
sostanze mancanti.
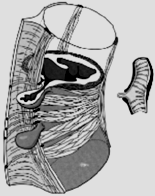
5.2 Morbo
di Crohn (enterite regionale Crohn)
Infiammazione granulomatosa nellπesofago e nel retto,
spesso ileo terminale (enterite Crohn) o colon (colite Crohn). La sezione
coinvolta Ë ≥gelatinosa, gonfiata≤, spesso fistole a sezioni vicino
allπintestino con formazione di ascessi. Il ≥gonfiore≤ della parete intestinale
impedisce sempre di pi˘ il passaggio del chilo.
Sono trattati i seguenti temi:
- Cause.
- Sintomi.
- Terapie
cliniche e tradizionali naturopatiche.
- Terapie
complementari moderne.
5.2.1 Cause
Sconosciute, in discussione processi autoimmunitari e
multifattoriali con disposizione genetica ma anche
allergie alimentari.
5.2.2 Sintomi
- Acuti:
coliche, dolori addominali, diarrea, (spesso confusa con appendicite).
- Cronici:
da ≥pressione≤ a dolori e coliche.
Spesso palpabile nella zona ileocecale un ispessimento doloroso. Diarree spesso durature con perdita di elettroliti, di peso e attacchi di febbre. Spesso coinvolta la zona anale con fistole, fessure, edemi.
5.2.3 Terapie
cliniche e tradizionali naturopatiche
La terapia Ë il campo del medico. Il
naturopata puÚ agire in modo complementare:
- Massaggi,
movimenti, bagni
- Impacchi:
fior di fieno, fangoä
- Omeopatia
rimedi costituzionali e specifici:
- Feci
≥pappose, liquide≤ con flatulenza e debolezza di sfintere: Aloe D3äD6.
- Defecazione
diarreica, puzzolente, con bruciore, crampi ed esaurimento: Arsenicum
album D4äD12.
- Defecazione
notturna ≥a scatto≤ con muco: Bryonia D4äD6.
5.2.4 Terapie
complementari moderne per il morbo di Crohn
Le seguenti proposte rispecchiano le esperienze di
clienti raggruppati in associazioni per questo morbo.
Sono trattati i seguenti argomenti:
- Terapie
preventive e riabilitative.
- Indice
glucosio.
- Nutrizione
durante attacchi acuti.
- Sostituzione
di micronutrienti.
- Sostegno
della guarigione delle pareti intestinali.
- Antinfiammatori
e antiallergici ≥biologici≤ di emergenza.
5.2.4.1 Terapie
preventive e riabilitative
- Cauto
controllo di deficienze nutritive (per via di diarree e assorbimento difettoso)
ed eventuale somministrazione di elettroliti (p.es. brodo) e micronutrienti
mancanti, se necessario anche perorale.
- Dieta
(nutrizione abitudinale):
- Piuttosto ricca di carboidrati con indice
di glucosio basso, e scarsa di carboidrati
con indice di glucosio elevato.
- Piuttosto scarsa di proteine complesse,
ma ricca di proteine bassomolecolari.
- Piuttosto ricca di oli non saturi e
linolici e scarsa di grassi saturi.
- Meno ≥crudo≤ possibile
Fa parte di una buona terapia formare il
cliente in modo che disponga degli strumenti per poter valutare gli alimenti e
la cucina secondo il suo proprio gusto ed esigenze. Ogni tentativo dietetico
≥generalizzato≤ Ë destinato a fallire oltre che a creare delle ulteriori
frustrazioni in una persona gi‡ colpita dal destino.
- Sensibilizzazione
e sorveglianza di ≥intolleranze alimentari≤, non per fissazione o per paranoia
ma in caso di sospetto con i metodi di ≥dieta eliminatoria≤.
- Cauta
sorveglianza di processi infiammatori di ogni genere e immediati interventi
relativi secondo il caso con olio di Nigella, enzimi proteolitici,
calcio/magnesio, metionina e alte dosi di vitamina B6, ma anche olio di pesce
(acidi lipidici omega-3).
- Cauta
sorveglianza della flora intestinale ed eventualmente ricostruzione. Le
migliori esperienze le ho fatte con BACTISUBTIL (Cassella-med).
5.2.4.2 Indice
glucosio
La seguente tabellina mostra ≥lπindice
glucosio≤ per diversi alimenti. Un indice alto significa che i carboidrati
contenuti nellπalimento si trasferiscono molto rapidamente nel sangue (ordine
di grandezza decine di minuti in forma di glucusio), mentre un indice basso
significa che ciÚ avviene lentamente (ordine di grandezza ore). Per
unπinfiammazione tipo Mb. di Crohn significa che la somministrazione di
alimenti con indice glucosio basso garantisce un rifornimento lento e costante
di glucosio nel sangue ed evita unπelaborazione ≥a scatto≤ dei carboidrati da
parte di enzimi e flora intestinale. Si puÚ imparare tanto dai diabetici in
merito perchÈ si servono del medesimo meccanismo gestendo un altro disturbo.
Indice glucosio:
altissimo alto moderato basso bassissimo
miele pane
int. saraceno pasta noci
patate riso
nat. avena fagioli soia
carote uvette granoturco arance lenticchie
pane bianco banane piselli fruttosio
cornflakes mele
riso normale latticini
birra pomodoro
zucchero
Sembrano forse curiosi due fatti:
- La
pasta ha unπindice basso mentre il pane (fatto dello stesso frumento ne ha uno
altissimo: la pasta Ë fatta di ≥semolina≤ che nel tratto gastrointestinale si
decompone molto pi˘ lentamente della finissima farina del pane.
- Il
saccarosio dello zucchero di rape o canna da cucina come del miele hanno un
indice altissimo mentre il fruttosio (apparentemente uguale, salvo il prezzo)
ne ha uno basso: la trasformazione di fruttosio in glucosio impegna parecchio
di pi˘ gli enzimi carboidrolitici del tratto gastrointestinale che il
saccarosio.
5.2.4.3 Nutrizione
durante attacchi acuti
In caso di un attacco (infiammazione acuta) per
qualche giorno alimentazione ≥liquida≤ con:
- Brodi
(elettroliti e minerali) arricchito di ca. 1 grammo di calcio e ca. mezzo
grammo di magnesio in forma minerale (p.es. BURGERSTEIN ≥Dolomit).
- Succhi
di frutta genuini e freschi di stagione, se troppo aspri, corretti con
fruttosio (MIGROS).
- Verdura
e legumi della stagione passati e diluiti con del brodo.
- Olio di
Nigella, ma anche (in grado decrescente), olio di seme di canapa, olio di
enotera, olio di lino, olio di cartamo e di girasole legati ai legumi passati
ed emulsionati con lecitina ai brodi.
- Arricchiti
di 25ä30 grammi di proteine bassomolecolari (p.es. BURGERSTIEN Protein).
5.2.4.4 Sostituzione
dei micronutrienti
Somministrazione dei micronutrienti scarsi a causa
dellπassorbimento difettoso e diarrea, specialmente il complesso B:
- Vit. B1,
B2, B6 min. 50 mg al giorno.
- Acido
folico min. 0.4 mg.
- Vit. B12
min. 50 mcg.
≥BURGERSTEIN Vitamin B-Komplex B50≤ contiene ca.
questi dosaggi.
Secondo il caso, la valutazione dello stato
vitaminico e minerale e lπalimentazione, consiglio anche altre sostanze
aggiuntive; in casi gravi dopo analisi di laboratorio del sangue integrale.
5.2.4.5 Sostegno
della guarigione delle pareti intestinali
- Vitamina
A: 25π000ä50π000 U.I. (solo sotto controllo medico) oppure 15ä30 mg di
Betacarotene al giorno: protegge lπintestino dalle ulcerazioni e promuove la
guarigione.
- Vitamina
E: 800 mg: attenua lπinfiammazione.
- Zinco in
forma organica: 50ä100 mg.
- Rame
(Cu) in forma organica 2 mg promuove la guarigione.
- Acidi
lipidici omega-3 in forma di olio di pesce BURGERSTEIN EPA 500mg: 5ä6 capsule:
antinfiammatorio e attenua i sintomi.
5.2.4.6 Antinfiammatori
e antiallergici ≥biologici≤ di emergenza
- Olio di
Nigella: fino a tre cucchiai da tË al giorno.
- Calcio/magnesio
in forma minerale 2:1 fino a 1.5 grammi al giorno (BURGERSTEIN Dolomit).
- Enzimi
proteolitici come WOBENZYM N (ananas, papaya, pancreas) fino a 30 grammi per
giorno.
- Vitamina
B6: fino a 500 mg al giorno (STREULI).
- Metionina
(BURGERSTEIN): fino a 1 grammo per giorno (cave controindicazioni e combinare
con 50 mg di Vit.B6).
5.3 Celiachia
(Sprue)
Ipersensibilit‡ della mucosa dellπintestino tenue
verso il glutine (strato proteico del frumento) con progrediente atrofia dei
villi intestinali.
Sintomi: diarrea voluminosa, ≥papposa≤, puzzolente,
grigiastra, ≥brillante≤, (malassorbimento dei lipidi e susseguente Vit. A, D,
E, K).
Terapia:
- Dieta
senza glutine (farineä).
- Riso,
granoturco, carrube, grano saraceno non contengono glutine.
- Sorveglianza
del deficit dei micronutrienti ed eventualmente somministrazione.
- Sorveglianza
della flora intestinale ed eventualmente correzione.
A
B
5.4 Diverticoli
duodenali
I diverticoli possono apparire su tutta la lunghezza
del tratto gastrointestinale. Nellπintestino tenue si trovano quasi
esclusivamente nel duodeno vicino alla papilla di Vater e possono impedire il
deflusso biliare.
Vedi ≥diverticolosi e diverticolite≤ cap. 6.7.
5.5 Tumori
dellπintestino tenue
Molto rari. Dolori addominali ev. emorragie e
impedimento di passaggio del chilo. Pare che unπalimentazione ricca di fibre
vegetali e altre sostanze ≥non assimilabili≤ nonchÈ un sufficiente
approvvigionamento di calcio minerale possa diminuire il rischio.
5.6 Disturbi
vascolari
Impedimenti della circolazione causano forti mal di
ventre. In caso di embolie possibili cancrene. Terapia clinica.
6.0 Patologia
dellπintestino crasso
Sono trattati i seguenti temi:
- Diarrea. - Diverticolosi e diverticolite.
- Costipazione. - Tumori dellπintestino crasso.
- Ileo. - Emorroidi.
- Feci
con sangue. - Peritonite.
- Colon
irritabile. - Ricettario dei disturbi
intestinali.
- Colite
ulcerosa.
6.1 Diarrea
Defecazione frequente delle feci ≥pappose≤ä
≥acquose≤, causata dal passaggio accelerato del chimo nel colon che impedisce
il riassorbimento dellπacqua con ev. tenesmi (crampi addominali).
Cause:
La diarrea Ë un sintomo di malattia dellπintestino
tenue e crasso oppure del pancreas:
- Infezioni:
batteri (tifo abd., colera), viri, funghi.
- Colon
irritabile, colite, M. Crohn, diverticolite.
- Tossine:
intossicazioni alimentari.
- Medicamenti:
purghe, digitalis, antibiotici.
- Allergie
e intolleranze alimentari: latte, pesce, frutti di mareä
- Parassiti.
- Ipertiroidosi.
- Emozionalit‡:
p.es. prima degli esami.
Terapie:
Secondo la causa. Misure sintomatiche:
- Bere
tanto, sostituire elettroliti (p.es. brodo) e zuccheri (p.es. glucosio).
- Digiuno
per 1ä2 giorni, riiniziare lentamente con una dieta scarsa/priva di fibre.
- Droghe/tisane:
tormentilla, menta, camomilla, fruct. mirtilli, ortica, finocchio, melissa,
salvia, millefolii, carbone attivo.
- Medicamento:
UZARA ã> ric. I)äP).
6.2 Costipazione
Defecazione rara con feci dure, bulbose.
Cause: Trasporto rallentato o disturbo della
defecazione.
- Trasporto
rallentato del chimo:
- spasmi
della muscolatura intestinale oppure
- muscolatura
atonica intestinale.
Tutti
e due i motivi possono accadere contemporaneamente in diverse sezioni
dellπintestino.
- Lπeffetto
viene amplificato per via di:
- Scarsa
movimentazione.
- Dieta
con poche fibre vegetali.
- Lesioni
della parete intestinale.
- Defecazione
disturbata: fattori psichici di dolori o/e paura o/e muscolatura addominale
debole, causata dalle malattie anali come emorroidi, fessure, infiammazioni,
cicatriciä
Terapie: Rispettando/curando la causa con ev.
misure sintomatiche come:
- Dieta
ricca di fibre vegetali.
- Mangiare
lentamente, masticando bene.
- Bere
abbondantemente (senza farsene una religione).
- Movimento
adeguato.
- Temporaneamente
uso di lassativi/purganti (impediscono lπintestino) come:
- senna,
rhamni, aloe, lino, cicoria
- salinici:
Sal Glauberiä
- olio
di ricino
- clisteri
ã> ric. Q)äU)
6.3 Ileo
Impedimento del flusso del chilo nellπintestino tenue
o crasso che puÚ finire letalmente. Ileo meccanico (ostruttivo o strangolativo)
o paralitico:
Cause:
Lπileo meccanico - Ë impedito il passaggio per
ostruzione o strangolazione di un settore intestinale (con disturbi
circolatori), mentre lπileo paralitico impedisce il movimento intestinale
(peristalsi) per via della paralisi muscolare.
- Ileo
ostruttivo: deglutizione di corpi solidi, feci indurite, tumori, infiammazioni,
vermi, pi˘ frequentemente cicatrizzazioni di operazioni peritoneali.
- Ileo
strangolativo: ostruzione con strangolazione di vasi sanguigni p.es. ileo
≥incarcerato≤ in un ernia o ≥invaginato≤ in un ≥nodo intestinale≤.
- Ileo
paralitico: spesso dopo una peritonite (in seguito ad appendicite, ulcera,
cistifellea perforata), ma anche disturbi metabolici (ipopotassiemia) o embolie
mesenteriali.
Sintomi:
- Ileo
meccanico: forti coliche addominali (lπintestino cerca di liberarsi con forti
contrazioni). Dopo ore smette con i tentativi e diventa paralitico. I batteri
si procreano velocemente nella sezione impedita e creano fermentazione e putrefazione
che non puÚ pi˘ essere scaricata ≥naturalmente≤. Il corpo tenta la via
≥inversa≤:
- Vomito
≥acido≤ dello stomaco.
- Vomito
amaro dal duodeno.
- Ev.
vomito di feci (miserere).
- Ileo
paralitico: dolori continui ottusi, vomito, meteorismo, ritenzione di feci e
gas.
Ventre
inizialmente molle, poi diventa duro. A secondo della causa, inizio di necrosi
intestinale dopo ore o giorni; perforazione intestinale, peritonite, setticemia
o choc. Se non trattato in tempo Ë letale.
Terapia:
In caso di sospetto (ventre ≥duro come un asse≤)
chiamare immediatamente il pronto soccorso di una clinica. Non muovere il
paziente (pericolo di perforazione).
6.4 Feci
con sangue
Feci rosse o nere. Normalmente:
- Feci
nere: emazie naso, esofago, stomaco, duodeno.
- Feci
rosse: emazie intestinali, emorroidi.
Con eccezioni:
- Se il
sangue passa molto lentamente o molto velocemente il tratto gastrointestinale.
- Anacidit‡
dello stomaco.
Soccorso:
In clinica per determinare esattamente la provenienza
del sangue. Sospetto di carcinoma.
6.5 Colon
irritabile
Disturbo funzionale del colon (molto frequente).
Escludere possibili disturbi organici con visita appropriata clinica.
Causa:
Normalmente disturbo neurovegetativo.
Sintomi:
Dolori (spesso spastici) del colon (sigmoide, cieco,
flessure dx. sin.). Spesso alternanza di costipazione/diarrea. Se costipazione
spesso feci ≥tipo capra≤, se contemporaneamente disturbi di secrezione, si
trova anche del muco nelle feci.
Terapie:
Dieta non stimolante, poche crudit‡, sufficiente
movimento, terapia antistress spesso con delle modifiche abitudinali e
comportamentali.
ã> ric. A)äH).
Spesso a lungo si ottengono miglioramenti con la
seguente terapia ortomolecolare:
- Vitamina
E 800
mg
- Complesso
vitamina B min.
25 mg B2, B3, B6 e 0.4 mg acido folico p.es. BURGERSTEIN Vitamin B Komplex 50:
1 pastiglia ogni 2 giorni
- Fibre
vegetali 10ä20
gr p.es. crusca di frumento con
tanto liquido. Iniziare con delle piccole dosi perchÈ crea inizialmente
flatulenza.
- Flora
intestinale; eventualmente correggere con BACTISUBTIL (Cassella-med).
6.6 Colite
ulcerosa
Infiammazione cronica recidiva del colon con lesioni
ulcerose della parete intestinale, spesso propagazione nel retto.
Cause:
Ignote, ipotizzati processi autoimmunitari o
allergici, microorganismi hanno un ruolo marginale.
Sintomi:
Mucosa intestinale ipersensibile produce diarree
mucotiche/sanguinose. Spesso formazione di ulcere con cicatrizzazione/stenosi.
I dolori dipendono dalla gravit‡ ed estensione della colite dal ≥mal di pancia≤
fino a tenesmi spastici, in rari casi febbre e gravi diarree.
Complicazioni:
- Propagazione
su gli altri organi: ascessi, spondilite, irite, tromboflebite, epatite,
pancreatite.
- Fistule
e/o ascessi anali.
- Perforazione
intestinale, peritonite: immediatamente in clinica.
- Possibile
evoluzione maligna.
Terapia:
- Simile
al morbo di Crohn
- In casi
leggeri dieta scarsa di fibre e accompagnamento psichico.
- In casi
gravi clinica con alimentazione i.v.
- In estremo
ectomia del colon.
- Vedi
capitolo ≥Terapie complementari moderne
per
il morbo di Crohn≤.
ã> ric. AF), W)
6.7 Diverticolosi
e diverticolite
Diverticolo ã> sacculo nella parete del colon,
allπentrata dei vasi
sanguigni causata dal ridotto spessore della parete.
Cause:
Spesso innata debolezza della muscolatura parietale,
ma anche cicatrizzazione di infiammazioni. Spesso nellπet‡ avanzata e con diete
scarse di fibre. Si sviluppa prevalentemente in persone con una tendenza a
costipazione.
Diverticolosi normalmente inosservata e senza sintomi
(si sviluppano solo con unπinfiammazione: diverticolite).
Sintomi:
Di diverticolite: acuta con forti attacchi o cronica
con al limite formazione di tumori.
- Dolori
addominali.
- Diarrea
e/o costipazione.
- Sensazione
di ≥pieno≤, nausea, vomito.
- Tenesmi
(impulso di defecazione senza esito).
- ≥Crescenze≤
palpabili.
- Emazie
del retto.
- Ileo.
- Febbre,
sedimentazine alta, leucocitosi.
Terapie:
- In casi
leggeri, dieta con poche crudit‡.
- In casi
gravi operazione.
- Evitare
costipazioni e ≥gonfiore intestinale≤.
Ë
ric. AC), AD)
La terapia ortomolecolare propone le seguenti misure:
- Vitamina
C 0.5ä3
gr singola
dose mattutina,
cominciando
con mezzo
grammo
di acido ascorbinico.
- Complesso
vit.B 0.4
mg di acido folico
p.es.
BURGERSTEIN
Vitamin
B Komplex 50
- Acido
pantotenico 250 mg
- Magnesio 400
mg
- Flora
intestinale Eventualmente
correggere
con
BACTISUBTIL.
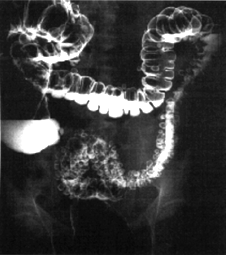
6.7.1 Diverticoli
del colon
La seguente radiografia a contrasto
mostra un esempio.
6.8 Tumori
dellπintestino crasso
- Benigni
(polipi) senza sintomi che possono diventare
- maligni
(spesso nel retto tra i 50ä70 anni).
Sintomi:
Simili alla diverticolite.
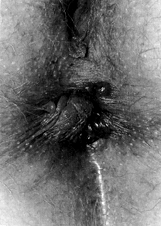
6.9 Emorroidi
≥Vene varicose≤ allπano, interne o esterne.
Spesso causate da tessuto di plesso venoso debole
innato e/o ipertensione vena porta.
Sintomi:
Dolori, prurito, emazie allπano.
Terapia:
La terapia solita mira ai seguenti obiettivi:
- antinfiammatorio,
digestivo, lassativo, carminativo, vasorinforzante sistemico.
- Compresse,
pomate, supposte con simili effetti e astringenti.
- Visto
che Ë spesso coinvolto lo ≥strozzamento≤ della vena porta, personalmente dedico
una particolare attenzione al fegato con ev. misure adatte per farlo funzionare
meglio.
ã> ric. Y)äAB)
6.10 Peritonite
Infiammazione del peritoneo, acuta o cronica
che puÚ avere esito letale.
Cause:
Quasi sempre secondaria in seguito a:
- Appendicite,
perforazione gastrointestinale.
- Infiammazione/perforazione
cistifellea, pancreas o organi genitali femminili.
Sintomi:
Allπinizio scarsi e difficili da interpretare, poi:
- Dolori
addominali improvvisi e in aumento.
- Tensione
della difesa ventrale, ≥ventre duro≤.
- Paralisi
intestinale: mancano rumori.
- Febbre:
differenza temperatura ascellare/rettale pi˘ di 1∞C.
- Choc:
tachicardia, collasso circolatorio, sudore freddo.
Terapia:
Immediatamente avvisare il medico di soccorso. Non
muovere il paziente (rischio di perforazione).
6.11 Ricettario
disturbi intestinali
Sono trattati i seguenti temi:
- Colon
irritabile.
- Meteorismo,
sindrome di Roemheld, dispepsia.
- Diarrea.
- Costipazione. - Diverticolite.
- Proctite, colite ulcerosa. - Appendicite.
- Emorroidi. - Colite acuta.
6.11.1 Colon
irritabile
A) Cura
base
Rp. Tinct.
camomillae 20
Tinct.
foeniculi
Tinct.
carvi aa ad 30
D.S.
Ingerire dopo i pasti 2 ml in un poπ dπacqua tiepida.
B) Con
spasmi
Rp. Tinct.
Belladonnae 10
D.S.
Aggiungere alla tisana o alla tintura 5 gtt.
C) Con
diarrea
Rp. Fruct.
Vaccinium mirtillus sicc. 100
D.S. 3
c.m./1/2 l di acqua, cuocere lentamente per 10 min. Ingerire 3 p.d. 1
tazza (ev. mescolata con ricotta). Non addolcire!
D) Forme
gravi con stress
Rp. NERVIPAN (Valepotriat)
D.S.
Mattina e mezzogiorno 1, sera 2 capsule.
E) Con
costipazione
Rp. TM
Berberis 12
TM
Taraxacis 12
Tinct.Rhamni 06
TM
Rhei 06
TM
Foeniculis 06
TM
Centaurii ad 50
D.S.
In caso di necessit‡ ingerire da 40 a 80 gtt. fino a 3 x dÏ 1 c.c. in un poπ
dπacqua tiepida.
6.11.2 Meteorismo,
sindrome di Roemheld, dispepsia
F) Carminativo
Rp. Aeth.
Anisi 1.5
Aeth.
Carvi 1.5
Aeth.
Cardamomen 1.5
TM
Foeniculum ad 50
D.S.
Diluire 40 gocce in un bicchiere dπacqua e ingerire, come aperitivo, prima
dei pasti fino a 3 volte al giorno. (Gusto di
≥Pernod≤)
G) Enzimi
antidispeptici
Rp. Papayasanit-
Mixtur (enzima/proteolitico)
(Vogel
& Weber, D-8084 Inning/Ammersee)
D.S.
secondo le indicazioni del produttore.
H) Enzimi
antidispeptici
Rp. Nutrizym (Bromelaina,
Fel tauri, pancreativa)
(Merck)
D.S. secondo le indicazioni del produttore.
6.11.3 Diarrea
Ogni diarrea provoca forti perdite dπacqua e sali
minerali, specialmente di potassio. Vanno in ogni caso e immediatamente
sostituiti quanto si puÚ. A diarrea guarita si sostituiscono ev. altri
micronutrienti persi e si cura bene lπintestino maltrattato e la flora
intestinale, con Joghurt, OMNIFLORIN o altri preparati del genere (chiedere al
farmacista).
I) Sostituzione
elettroliti
Rp. NaCI 3.5
g (sale
da cucina) 1/2
c.t.
Bicarbonato
di sodio 2.5
g (bicarbonato) 1/2
c.t.
Cloruro
di potassio KCI 1.5
g (REKAWAN) 1/4
c.t
Glucosio 20
g (miele,
dextrosi) 2
c.m.
Acqua
H2O ad 1000g
(oppure
tisane).
D.S.
Bere quanto possibile.
Se
al momento non Ë fattibile per mancanza di sostanze, il brodo (animale o
vegetale) Ë un ottimo sostituto. Gli zuccheri
vanno presi a parte in forma di
destrosio, miele, fruttosio con tisane.
K) Antidiarreico
forte
Rp. Rhiz.
Tormentillae pulv. 0.5
Fol.
Belladonnae pulv. 0.01
M.f.
pulv. D. Tal. Dos. Nr. VI S. 3ä4 pulv. p.d.
L) Antidiarreico
Rp. Tinct.
Tormentillae 30
Tinct.
Belladonnae 05
Tinct.
Carminativae ad 50 (p.es.
ric. F)
D.S.
Ingerire 3 p.d. 30 gtt. in un poπ dπacqua.
M) Antidiarreico
Rp. Calc.
carbonic. subt. pulv. 100
D. ad
scat. S. Pi˘ volte al dÏ una punta di coltello.
N) Antidiarreico
Rp. UZARA (in
gocce anche per bambini piccoli)
D.S.
Secondo foglio illustrativo
Ind. Stada
Arzneimittel
AG, Stadastrasse
D-61118
Bad Vilbel
O) Antidiarreico
Rp. Fruct.
vaccinium mirtillus siccae 100
D.S.
Decotto 3 c.m./1/2 l acqua 10 min. 3 p.d. 1 tazza (ev. mescolata con ricotta).
Non addolcire.
P) Postdissenterico,
dispeptico fermentativo
Rp. Succus
ribes nigrum 1000
D.S. 1
bicchiere durante i pasti.
P1) Ricostituente
flora intestinale
Rp. BACTISUBTIL (spore
battero IP 5832; Escherichia coli)
Cassella-med
GmbH, D-50670 Kˆln
D.S
secondo le indicazioni del produttore.
6.11.4 Costipazione
Tutti i lassativi a lungo impediscono la peristalsi e
peggiorano la disfunzione che dovrebbero guarire. Nelle seguenti ricette ho
tentato di usare combinazioni che impediscono il meno possibile i movimenti
peristaltici e per questo motivo mancano droghe come aloe, senna e altri.
Per lπuso del Rhamnus (Frangulus) Ë da notare
che la pianta recente Ë velenosa e quindi anche la tintura madre (TM). La
Tintura officinale (Tinct.) invece Ë sempre preparato di corteccia stagionata
ed Ë un ottimo lassativo in pratica senza effetti collaterali.
Q) Acuta
(purga salinica)
Rp. Sal
(mirabilis) Glauberi 50
D.S.
Ingerire 1 c.t. in un bicchiere dπacqua. Poi sostituzione di potassio (KCl)
p.es. REKAWAN.
R) Acuta
(purga oleosa)
Rp. Ol.
Rhizini 50
D.S.
Ingerire 1 c.m. Poi sostituzione di potassio (KCl) p.es. REKAWAN.
S) Cronica
(regolare)
Rp. Semen
lini contusus 100 (Linusit
Creola, Finck)
D.S. 1ä2
c.m. la mattina con yoghurt, musliä Bere 1ä2 bicchieri dπacqua.
T) Lassativo
Rp. TM
Berberis 048 (cistifellea)
TM
Taraxaci 048 (fegato)
Tinct.
Rhamni (franguli) 024 (lassativo)
TM Rhei 024 (lassativo)
TM
Foeniculi 024 (carminativo)
TM
Centaurii ad 200 (stomaco)
D.S. In
caso di necessit‡ ingerire 80 gocce fino a 3 x dÏ in un poπ dπacqua tiepida.
U) Regolatore
digestione
Rp. TM
Berberis 12 (cistifellea)
TM
Taraxaci 12 (fegato)
Tinct.Rhamni
(franguli) 06 (lassativo)
TM Rhei 06 (lassativo)
TM
Foeniculi 06 (carminativo)
TM
Centaurii ad 50 (stomaco)
D.S.
Ingerire 2 ml dopo i pasti in un poπ dπacqua.
U1) Ricostituente
flora intestinale
Rp. BACTISUBTIL
(spore battero IP 5832; Escherichia coli)
Cassella-med
GmbH, D-50670 Kˆln
D.S
secondo le indicazioni del produttore.
U2)
Costipazione/Regol. flora intestinale
Lactulosa
(forma trasformata di lattosio; ≥cibo≤ per diversi microrganismi della
flora intestinale).
Diversi
prodotti in diverse forme; chiedere al farmacista.
6.11.5 Proctite,
Colite ulcerosa
V) Proctite
(infiammazione del retto)
Rp. TM
Chamomillae (antinfiammatorio)
TM
Tormentillae (astringente)
TM
Rhei aa ad 100 (lassativo)
D.S.
Ingerire mattina e sera 2 ml in un poπ dπacqua.
W) Proctite,
colite ulcerosa
Rp. Fl.
Chamomillae (antinfiammatoria)
Rad.
Altheae (mucillaginosa)
Rad.
Liquiritiae (antinfiammatoria)
Rhiz.
Tormentillae aa ad 100 (astringente)
f.
Species S. decotto 1 c.m. 10 min. in 2 dl di acqua. Fare clistere 2 p.d.
X) Clisma
per proctite, colite
Rp. Oleum
Hypericis 50
Aeth.
Chamomillae 0.5
D.S.
Clisma duraturo con 1 c.t. la sera.
X1)
Antinfiammatorio intestinale
Rp. WOBENZYM
N
(enzimi proteolitici: ananas, papaya, pancreas)
Mugos
Pharma GmbH + Co D - 82524 Geretsried (reperibile in farmacia).
D.S
Secondo le indicazioni del produttore.
X2) Ricostituente
flora intestinale
Rp. BACTISUBTIL (spore
battero IP 5832; Escherichia coli)
Cassella-med
GmbH, D-50670 Kˆln
D.S
secondo le indicazioni del produttore.
6.11.6 Emorroidi
Dopo aver controllato il funzionamento del fegato
occorre spesso anche un relativo rimedio.
Y) Cura
base
Rp. TM
Chamomillae (antinfiammatorio)
TM Calami (tonico
amaro - vena porta)
TM
Foeniculi (carminativo)
Tinct.
Rhamni (frangulae) (lassativo)
(TM Rusci
aesculeati) ad 100 (emazie
vene costritt.)
D.S. Mattina e sera ingerire 1ä2 ml in un poπ
dπacqua.
Z) Compresse
emorroidali
Rp. TM
Arnicae
TM
Chamomillae aa ad 50
D.S. 2 c.t./1/2 l acqua. Mattina e sera compresse per
unπora, frequentemente da cambiare.
AA) Pomata
emorroidale
Rp. Hamametum-Salbe (Hamamelis,
astringente)
(Schwabe)
D.S. secondo le indicazioni del produttore.
AB) Supposte
contro emazie emorroidali
Rp. Supposte
RUSCORECTAL (Ruscus
aesculeatus)
(Searle)
D.S. Secondo le indicazioni del produttore.
6.11.7 Diverticolite
AC) Cura
base
Rp. TM
Arnica 010
TM
Chamomillae 030
TM
Althaeae ad 100
D.S. Ingerire 40 gtt. 3 volte al giorno in un poπ
dπacqua tiepida.
AD) Acuta
Rp. TM
Dioscorea 30 (spasmolitico)
TM
Chamomillae 20 (antinfiammatorio)
TM
Altheae 10 (muccilaginosa)
TM Calami 10 (tonificante)
D.S. 3
p.d. 1ä2 ml
La terapia ortomolecolare propone le seguenti misure
per diverticolosi/costipazione:
- Vitamina C 0.5ä3
gr singola
dose mattutina cominciando con mezzo
grammo di acido ascorbico.
- Complesso vit.B 0.4
mg di acido folico p.es. BURGERSTEIN Vitamin
B Komplex 50
- Acido pantotenico 250 mg
- Magnesio 400
mg
- Fibre vegetali 10ä20
gr p.es.
crusca di frumento con tanto liquido. Iniziare
con piccole dosi perchÈ crea
inizialmente
flatulenza.
- Flora intestinale ev.
correggere p.es. con BACTISUBTIL.
6.11.8 Appendicite
AE) Aggiunta
alla immediata cura medica!
Rp. Tinct.
Echinaceae 20 (immunostimolante)
Tinct.
Dioscoreae 20 (spasmolitico)
Tinct.
Chamomillae 10 (antiinfiammatorio)
Tinct. Agrimoniae 10 (antiinfettivo)
D.S. 3
p.d. 1ä2 ml
6.11.9 Colite
acuta
Vedi anche: Proctite, colite ulcerosa.
AF) Colite
acuta
Rp. Tinct.
Dioscorea 30 (spasmolitico)
Tinct.
Tormentillae 20 (adstringente,
stiptico)
Tinct.
Symphyti (emmolliente)
Tinct.
Altheae (mucilaginoso)
Tinct.
Hydrastis (immunostimolante)
Tinct.
Agrimoniae aa 10 (antiinfettivo)
D.S.
3 p.d. 2 ml
7.0 Malattie
infettive del tratto gastrointestinale
Le seguenti malattie devono essere note al naturopata
non perchÈ li cura, ma perchÈ possa indirizzare un cliente colpito al medico di
soccorso per effettuare subito una diagnosi accertata.
Sono trattati i seguenti temi:
- Colera.
- Shigellosi
(dissenteria batteriale).
- Enterite
infettiva.
- Tifo
addominale.
- Paratifo.
7.1 Colera
Acuta diarrea/vomito dellπintestino tenue.
Deficienza acqua/elettroliti puÚ essere letale in
poche ore. Spesso infezioni asintomatiche (emettitori).
Germe: batterio vibrio cholerae.
Incubazione: da poche ore fino a 5 giorni.
Infezione: solo uomo/uomo normalmente tramite
acqua ≥potabile≤, eventualmente alimentari, a contatto rarissimo. Diagnosi:
tramite feci.
Divulgazione: endemico in India, Sud-est
Asia, Africa.
Sintomi: 90% asintomatici, 10% diarrea medio grave,
1% sintomi drammatici:
- Fortissima
diarrea acquosa.
- Senza
febbre, spesso sottotemperatura 33ä30∞C.
- Essicosi
con sete, guance e occhi ≥vitrei≤, mani ≥lavatrice≤.
- Ipotonia,
tachicardia, respiro piatto e irregolare.
- Anuria.
- Crampi
dei polpacci (deficienza elettroliti).
Pronto soccorso: immediatamente liquidi con zucchero
e brodo, stabilizzare la circolazione, clinica.
Prevenzione: risanamento dellπacqua potabile, persone
infettate in quarantena.
Vaccinazione: protegge al 50% dalla malattia ma non
dallπinfezione ã> emettitore.
Obbligo di
denuncia: sospettoä emettitore.
7.2 Shigellosi
(dissenteria batterica)
Diarrea acuta febbrile dellπintestino crasso. Spesso
come ordinaria diarrea, in casi gravi dolori addominali spastici e feci
sanguinose/ con pus e muco.
Germi: batteri del tipo shigelle.
Incubazione: poche oreä 7 giorni.
Infezione: contaminazione direttamente uomo/uomo ad
impiastro (emettitori) o oro fecale indirettamente via mosche.
Diagnosi: dalle feci.
Divulgazione: mondiale, epidemie sotto condizioni
igieniche scarse.
Sintomi:
Infiammazione e ulcerazione del colon.
- Forme
leggere.
- Inizio
improvviso con febbre, vomito, tenesmi (impulsi di defecazione duraturi,
dolorosi, spastici).
- Diarrea
sanguinosa/mucosa.
- Forme
tossiche simili al paratifo:
- Inizio
improvviso con febbre, vomito, tenesmi.
- Diarrea
sanguinosa/mucosa frequente (20ä40 p.d.)
- Essicosi
per deficienza di acqua/elettroliti.
- Ogni
tanto choc.
Pronto soccorso: immediatamente liquidi con zucchero
e brodo, stabilizzare la circolazione, clinica.
Complicazioni: perforazione con peritonite,
evoluzione a dissenteria cronica.
Immunit‡: dopo infezione per tempo ignoto solo per
lπesatto tipo di batterio.
Prevenzione: eliminazione adatta di feci di
ammalati/emettitori; lotta alle mosche.
Obbligo di denuncia: sospettoä emettitori.
7.3 Enterite
infettiva
Salmonellosi, infezioni alimentari.
Infiammazione dellπintestino tenue causata da
microrganismi in alimentari infetti. Spesso malattie di gruppi.
Salmonellosi: 1600 tipi di salmonelle note.
Germi: salmonelle enteriti, batteri intestinali,
stafilo- e streptococchi, clostridie.
Incubazione: poche oreä 3 giorni.
Infezione: alimentare, prevalentemente carne, pesce,
latte, formaggio, uova, gelato, raramente emettitori e ammalati.
Diagnosi: feci, vomito, resti alimentari.
Divulgazione: mondiale, pi˘ frequente dπestate,
malattia di gruppo.
Sintomi:
- Diarrea
acquosa ev. mucosa.
- Spasmi
addominali.
- Se
coinvolto lo stomaco: nausea, vomito, mal di stomaco.
- Ev.
temperatura aumentata.
Pronto soccorso: immediatamente liquidi con zucchero
e brodo, stabilizzare la circolazione, clinica.
Complicazione: solo nei bambini e senescenti deboli,
in caso di deficienza acqua/elettroliti: essicosi con collasso circolatorio
fino a choc.
Immunit‡: manca a causa dei molteplici germi.
Obbligo di denuncia: sospettoä emettitori.
7.4 Tifo
addominale
Infezione ciclica con batteriemia, infezione
dellπapparato linfatico dellπintestino tenue in 4 stadi.
Germe: salmonella tifi.
Incubazione: 1ä3 settimane.
Infezione: uomo/uomo (emettitori) tramite acqua
potabile e alimenti o direttamente a contatto. Strettamente legata alle
condizioni sanitarie/igieniche. Solo 1/5 delle persone infettate si ammalano.
Diagnosi: 2 settimane nel sangue poi nelle feci ev.
urina.
Divulgazione: mondiale.
Sintomi:
Durante lπincubazione i germi popolano i nodi
linfatici dellπintestino tenue da dove si propagano. Ca. dopo 2 settimane
scatta la malattia:
- Stadio
I; ≥incremento≤: prima settimana: infezione linfatica ã> sangue:
batteroemia; gonfiore tessuto linfatico dellπintestino tenue; febbre in aumento
≥a scala≤ fino 40ä41∞C con mal di testa; spesso costipazione e bronchite
(sbagli diagnostici!).
- Stadio
II: ≥fastidio≤: seconda settimana: necrotizzano i follicoli linfatici
dellπintestino tenue colpito e lo cicatrizzano.
- Paziente
apatico e a terra.
- Febbre
continua ca. 40∞C.
- Lingua
biancastra a ≥W≤.
- Bradicardia,
milza e fegato gonfio.
- Diarrea
≥papposa≤.
- Roseole
(piccoli areali rossi) sul ventre e torace laterale.
- Leucopenia,
sedimentazione accelerata.
- Stadio
III: ≥anfibolico≤ (oscillante): necrosi intestinale ã> ≥tumorale≤. Febbre
mattutina bassa, serale alta.
- Stadio
IV: ≥decremento≤: guariscono ≥necrosi tumorali≤, abbassamento litico della
febbre, milza/fegato si sgonfiano, lunga riconvalescenza.
Pronto soccorso: somministrare immediatamente dei
liquidi con dello zucchero e del brodo, stabilizzare la circolazione, clinica.
Complicazioni: nel III stadio possibili emazie
intestinali, perforazione intestinale, peritonite, miocardite, polmonite,
meningite, colangite, colecistite.
Letalit‡: con appropriato trattamento antibiotico ca.
1% (senza ca. 10%).
Prevenzione:
- Quarantena
per sospetti ammalati/infettati.
- Disinfezione
delle loro feci.
- Immunizzazione
attiva (vaccinazione) con effetto 60% per un anno e possibili reazioni
febbrili.
Emettitori: 2ä5% degli ammalati emettono germi dopo
10 settimane dalla guarigione.
Immunit‡: quasi sempre a vita.
Obbligo di denuncia: sospettoä emettitori.
7.5 Paratifo
Infezione intestinale simile al tifo (salmonella
paratifi A, B, C), ma pi˘ breve e meno pericolosa.
8.0 Malattie
parassitarie del tratto gastrointestinale
Dopo un periodo di scomparsa, sembrano
riguadagnare nuovamente terreno negli ultimi anni (senza contare terapisti e
clienti fobici!). Prima di un trattamento far fare una diagnosi professionale
in un laboratorio attrezzato.
Sono trattati i seguenti temi:
- Ascaridi.
- Oxiuri
(enterobi).
- Tricuri.
- Trichinosi.
- Cestodi
(Teniadi).
- Ricettario
antiparassitario intestinale.
8.1 Ascaridi
Concime delle feci umane con uova di ascaridi (molto
resistenti) possono infettare frutta e verdura e usano lπuomo come ospite.
Femmine ca. 30 cm, maschi ca. 20 cm.
Patogenesi: alimenti infetti in intestino
tenue: uova ã> larve ã> vermi intestinali ã> fegato ã> cuore ã>
polmoni ã> pareti alveolari ã> laringe ã> stomaco ã> intestino
tenue; sviluppo di femmine e maschi ã> uova ca. dopo 70 giorni.
Sintomi: osservando il pellegrinaggio delle larve si
capiscono diversi sintomi:
- Larve
nei polmoni: tosse irritativa, ev. febbre e reazioni allergiche (sostanze
metaboliche larve).
- Ascaridi
nellπintestino: mal di pancia, diarrea/costipazione alternata, mancanza di
appetito, nervosismo, disturbi del sonno.
Complicazioni:
- Se
migrano nello stomaco: vomito di ascaridi.
- Se
migrano nel dotto biliare: ittero di chiusura.
- Se
migrano nellπappendice: sintomi simili allπappendicite.
- Rotoli
di ascaridi nellπintestino tenue: ileo.
- Morte
allπimprovviso degli ascaridi (p.es. terapia): possibili crampi fino a choc.
Diagnosi: nelle feci uova (microscopio: vedi sotto),
ev. eosinofilia ematica, ev. ascaridi nelle feci o nel vomito.
Terapia: dal medico, perchÈ richiede medicamenti
potenzialmente pericolosi e lπesito non Ë garantito e devπessere controllato a
causa di possibili crampi ä choc.
Cure aggiuntive ã> ric. C), D).
8.2 Oxiuri
(enterobi)
Specialmente nei bambini; infezione tramite polvere o
ano-bocca; femmine dopo 40 giorni ã> uova. Lunghezza 0.5ä1 cm, vivono nella
mucosa dellπintestino tenue. Di notte le femmine migrano nellπano per
depositare le uova.
Sintomi: prurito ev. eczema allπano. Bambini di notte
irrequieti, di giorno nervosi.
Diagnosi: spesso visibile a occhio nudo (vermi
bianchi 1/2ä1 cm) sulle feci.
Terapia: durante la cura (spesso tutta la
famiglia)
massima igiene:
- Unghie
corte, lavarsi spesso le mani.
- Cambiare
spesso la biancheria intima e le lenzuola e lavare a oltre 75∞C.
- Utilizzare
mutande solide per evitare che i bambini si grattino lπano.
- Usare
soluzioni amare per evitare che i bambini si succhino le dita.
- Tipici
rimedi naturopatici sono aglio, aglio orsino, carote e semi di zucca.
- ric. E)äI)
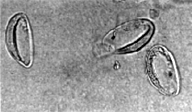
8.3 Tricuri
Prevalentemente in regioni tropicali e subtropicali,
endemici anche in certe regioni europee. La patogenesi Ë uguale come per gli
ascaridi. Il loro ≥biotopo≤ Ë la mucosa del cieco e del colon. Raggiungono una
lunghezza di 4 cm.
Sintomi: solo in caso di un forte attacco:
- Diarrea/costipazione.
- Dolori
addominali.
- Reazioni
allergiche.
Diagnosi: uova nelle feci (microscopicamente).
Terapia: dal medico (istituto tropicale di Basilea).
8.4 Trichinosi
Vermi di mammiferi che si sviluppano da larve
ingerite e persistono come larve nel tessuto muscolare. Provenienza normalmente
dalla carne di maiale infetta non sufficientemente cotta. Raro, grazie
allπispezione legale della carne.
Germe: trichinella spiralis.
Incubazione: 1ä30 giorni.
Infezione: larve incapsulate nella carne muscolosa
che vengono liberate dai succhi gastrointestinali e si sviluppano come vermi. I
maschi muoiono dopo la copulazione. Le femmine producono in pochi giorni ca.
1000 larve viventi che tramite sangue/linfa migrano nella muscolatura dove si
incapsulano e possono sopravvivere fino a trentπanni. Il ciclo ricomincia
mangiando questa carne. Nellπuomo bastano ca. 60 larve per generare sintomi
specifici.
Diagnosi: larve nel sangue dal 9∞ä28∞ giorno, dopo
per biopsia muscolare.
Divulgazione: mondiale, molto raro in paesi con
obbligo legale dellπispezione della carne.
Sintomi: 5∞ä7∞ giorno: larve nellπintestino:
- Dolori
addominali, diarrea.
- Nausea,
impulso di vomito.
Dopo 30 giorni: larve in migrazione.
- Febbre
alta, forti dolori mucolari.
- Reazioni
allergiche, edemi sul viso, eosinofilia.
Complicazioni: in casi gravi:
- Meningoencefalite.
- Trombosi,
miocardite, complicazioni polmonari, collasso circolatorio.
- Senza
trattamento per 20% Ë letale, specialmente se Ë colpita la muscolatura del
diaframma/intercostale.
Immunit‡: nessuna.
Prevenzione: ispezione legale della carne,
sufficiente cottura specialmente della carne di maiale.
Terapia: dal medico.
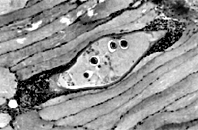
8.5 Cestodi
(Teniadi)
Parassiti intestinali in animali vertebrati.
Nellπuomo i pi˘ noti sono:
- Tenia
saginata (bovino) ä10 m.
- Tenia
solium (suino) 3ä5 m.
- Diphyllobothrium
latum (pesci) ä10 m.
- Echinococcus
granulosus o multilocularis (cane) raro (lπuomo puÚ diventare ≥erroneamente≤
ospite intermediario).
Patogenesi: uova in feci ã> oste
intermediario: larve in tessuto muscolare (simile trichine) ã> ingerimento
da parte dellπospite: sviluppo del cestode nellπintestino: testa ancorata nella
parete intestinale, le ultime membra producono uova che migrano con le feci.
Sintomi: mancanti o scarsi; membra di cestodi
che si muovono nelle feci. Ogni tanto:
- Disturbi
addominali.
- Forme
con perdita di peso e pallore.
- Occhi
≥alonati≤ di bambini (cerchi scuri e rughe).
Terapie: dal medico, ã> ric. A), B)
8.6 Ricettario
antiparassitario intestinale
I classici fitoterapeutici antiparassitari
come:
- Aspidium
filixmas (felce) recente.
- Oleum
chenopodii.
- Tanacetum
vulgare.
Nelle dosi efficaci come antiparassitari sono
tossici, possono causare lesioni persistenti e hanno altri effetti collaterali
pi˘ scomodi dei prodotti sintetici. Di conseguenza riporto di seguito solo
ricette meno nocive e consiglio di servirsi del medico e dei suoi preparati
sintetici.
Sono trattati i seguenti temi:
- Cestodi,
teniadi.
- Ascaridi.
- Oxiuri.
8.6.1 Cestodi,
teniadi
A) Cestodi,
teniadi
Rp. LOMESAN
(Bayer)
D.S.
Secondo le indicazioni del produttore.
B) Cestodi,
teniadi
Rp. Sem.
Cucurbitae non decort. conc. 5
gr/kg peso corporeo.
D.S.
Mescolare con latte/miele. Mangiare la mattina a digiuno in 2 porzioni.
Dopo 2ä3 ore 2 cucchiai da minestra di olio di ricino
come purga.
8.6.2 Ascaridi
(aggiuntiva alla cura medica)
C) Ascaridi:
Cura base:
Rp. TM
Matricaria discoideae 500
D.S. 2
p.d. 4 ml per 1ä2 mesi.
D) Ascaridi:
Cura aggiuntiva
Rp. TM
Matricariae discoideae
Tinct.
Rhamni (franguli)
TM Rhei aa ad 50
D.S. 2
volte alla settimana la sera 4 ml per 1ä2 mesi.
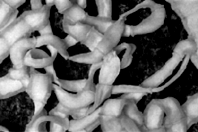
(aggiuntivo alla cura medica)
E) Oxiuri
attivi:
Rp. 1
spicchio di aglio tritato
1/4 l di
latte
f.
decotto. Clisma duraturo ogni settimana.
F)
Rp. TM
alii ursini 50
D.S. 6 ml in un poπ dπacqua 1 ora prima del clisma
come sopra.
G) Oxiuri:
cura base:
Rp. TM
Matricaria discoidea 500
D.S. 2
p.d. 4 ml per 1ä2 mesi.
H) Oxiuri:
cura aggiuntiva
Rp. TM
Matricariae discoideae
Tinct.
Rhamni (franguli)
TM Rhei aa ad 50
D.S. 2
volte alla settimana la sera 4 ml.
I) Oxiuri
inattivi (bambini)
Rp. 2
carote rec.
D.S.
Mangiare ogni mattina o bere il succo.
9.0 Patologia
del fegato
Sono trattati i seguenti temi:
- Visita
del fegato.
- Malattie
epatiche in generale.
- Disturbi
infiammatori epatici.
- Disturbi
degenerativi del fegato.
- Tumori
epatici.
- Ricettario
cole-epatico.
9.1 Visita
del fegato
Sono trattati i seguenti temi:
- Visita
corporea del fegato.
- Visite
complementari del fegato.
- Visite
alternative del fegato.
- Vene
di medusa.
9.1.1 Visita
corporea del fegato
Sono trattati i seguenti argomenti:
- Indicazioni
ispettive.
- Percussione/palpazione.
- Auscultazione
≥a graffio≤.
9.1.1.1 Indicazioni
ispettive
Per disfunzioni epatiche sπintende:
- Colore
giallastro della scleri e del derma.
- Lingua,
labbra ≥laccate≤
- Uomini:
pelo pubico e ≥seni≤ come le donne: (incapacit‡ del fegato per catabolismo
estrogeni).
9.1.1.2 Percussione/palpazione
Per determinare grandezza/forma:
- Limite
superiore: forte percussione; normalmente 11ä13 cm sotto la linea
mediaclavicolare.
- Limite
inferiore: palpazione; normalmente non palpabile perchÈ sullπintersezione
medioclavicolare/arco costale inferiore.
9.1.1.3 Auscultazione
≥a graffio≤
Variazione del suono nello stetoscopio ≥graffiando≤
sopra il limite epatico (discutibile).
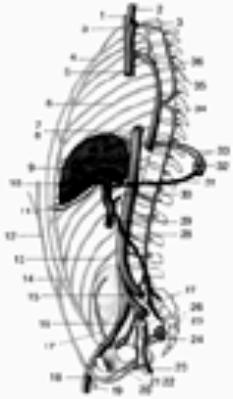
9.1.2 Visite
complementari del fegato
- La
sonografia permette delle indicazioni per il ≥fegato grosso≤, cisti, cirrosi,
ipertonia vena porta, tumori e una prima impressione sullo stato epatico.
- Con
disturbi epatici acuti si trovano aumentati i valori degli enzimi sierali
ematici come AST (aspartataminotransferasi, vecchio SGOT) e ALT
(Alaninaminotrasferasi, vecchio SGPT).
- Nei
disturbi epatici cronici si trovano i valori delle proteine sierali ematiche:
aumentano le gammaglobuline e diminuiscono le albumine.
- Se
le cellule epatiche sono lese (e mancanza di Vit. K) si trova un tempo ridotto
di coagulazione (tromboplastina, Quick-Test).
- In
caso di epatite acuta Ë aumentato il Fe ematico.
- In
caso di un disturbo metabolico di carboidrati nel fegato il test di galattosio
diventa positivo.
- Con
la punzione del fegato si determinano aberrazioni tessutali epatiche.
-
Con la
laparoscopia si osserva tramite una sonda ottica la superficie, il colore e la
forma del fegato.
9.1.3 Visite
alternative del fegato
- Con
lπispezione alternativa si osserva un colore giallastro dellπatrio boccale,
lingua e palato molle e lπindice epatico (marcatamente piegato lateralmente).
- Osservazione
di un ≥gobbo epatico≤ (secondo Mayr).
- Punto
dπallarme del fegato secondo lπagopuntura Fe14:
sulla
linea mammillare nel 6∞ spazio intercostale.
9.1.3.1 Vene
di medusa
(ipertensione Vena porta)
9.2 Malattie
epatiche in generale
Per tutti i disturbi epatici Ë da marcare che spesso
sono coinvolti in processi patologici di altri organi:
- Infezioni.
- Cardiovascolari.
- Metabolici.
- Di
gravidanza.
- Intossicazioni.
I disturbi epatici si esprimono spesso tramite
cambiamenti di forma e/o estensione del fegato e raramente con dei dolori (solo
se pressione sulla capsula di tessuto connettivo).
I sintomi epatici ≥diretti≤ sono spesso (non sempre)
scleri e derma giallastri, urina marrone, feci biancastre. Altri sintomi sono
spesso non specifici come:
- Stanchezza,
inappetenza, intolleranza a grassi.
- Nausea,
pienezza.
- Prurito,
dolori articolari.
- Disturbi
addominali superiori.
9.3 Disturbi
infiammatori epatici
Sono trattati i seguenti argomenti:
- Epatiti
virali.
- Epatite
cronica.
9.3.1 Epatiti
virali
Malattia infettiva epatica acuta con numerosi sintomi
generali comuni anche se provocati da germi di vario tipo (A, B, C, D, E).
Evoluzione dellπinfezione: classica Ë lπepatite con
ittero (pelle giallastra) anche se il 50% delle epatiti non crea ittero. Si
distinguono tre stadi:
- Stadio prodromale (preitterico): sintomi generali
come disturbi addominali, inappetenza, nausea, vomito, intolleranza verso il
fritto, grassi, alcool, nicotina.
Ogni tanto sintomi ≥influenzali≤ con temperature
37,5ä38,5, e dolori articolari.
Ogni tanto esantemi e/o emantemi.
Poi passaggio allo stadio itterico: con urina marrone
scuro e feci ≥argillose≤.
- Stadio
itterico: scleri (ed ev. derma) giallastra, spesso migliora lo stato
soggettivo, fegato (ev. anche milza) ingrandita e sensibile a pressione. Spesso
oliguria. Spesso anitterico!
Tipici valori patologici di laboratorio.
- Stadio
postitterico: inizia spesso con una fase di poliuria. I valori di laboratorio
si normalizzano man mano.
Fegato e milza ancora palpabili.
Anche dopo che lπittero Ë sparito ci vuole sorveglianza
del paziente fino a che i valori di laboratorio (bilirubina, transaminasi) si
sono normalizzati.
Terapia: meglio in clinica (a digiuno, riposo
forzato) con alimentazione parenterale (glucosio). Dopo ev. cura fegato.
ã> ric. A)äD)
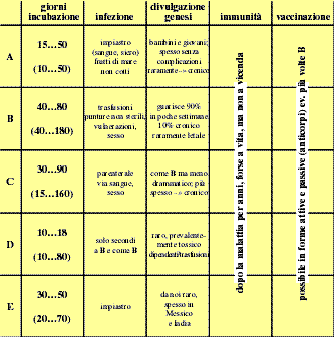
Pi˘ di sei mesi con degli indicatori dellπepatite
senza marcato miglioramento.
I sintomi sono diffusi.
Cause: spesso secondario dellπepatite virale (10% dei
casi acuti ã> cronici), ma pure forme medicamentose/tossiche e
abuso/intolleranza di alcool.
Il sistema immunitario intatto di una persona sana
elimina le cellule epatiche infettate; in casi di difesa immunitaria debole non
lo fa pi˘.
In certe forme si sospettano anche dei processi
autoimmunitari: il sistema immunitario attacca le cellule sane del tessuto
epatico
Forme: cronica persistente: sintomi di epatite senza
peggioramento per anni e buona possibilit‡ di guarigione, raramente ã>
cronica progrediente (aggressiva): peggioramento a scatti che puÚ diventare
cirrotica.
Sintomi: fegato spesso ingrandito/indurito ev. milza
ingrandita. Altri sintomi diffusi come: capacit‡ ridotte, stanchezza, pressione
addominale sup. dx., nausea, intolleranza a cibi pesanti.
Terapie: secondo la gravit‡ del caso dieta e
fitoterapia, nella forma progrediente ev. cortisone (simile ã> ≥cirrosi≤),
intersterone.
ã> ric. E), F)
9.4 Disturbi
degenerativi del fegato
Sono trattati i seguenti argomenti:
- Cirrosi
epatica.
- Fegato
grasso.
- Fegato
leso per abuso di alcolici.
- Fegato
leso di gravidanza.
- Fegato
leso da medicamenti.
9.4.1 Cirrosi
epatica
Malattia cronica progrediente del fegato che
distrugge il tessuto epatico (necrosi). Il tessuto distrutto viene sostituito
dal tessuto connettivo, che indurisce e impedisce la circolazione sanguigna nel
fegato. Questo causa ipertonia nel sistema della vena porta e crea i seguenti
effetti:
- Tentativo
di neoformazione di anastomosi e dilatazione di vene (varicose).
- Prevalentemente
dellπesofago: 30ä50% di pazienti cirrotici muoiono di emazie esofagali.
- Varici
intorno allπombelico (caput medusae).
- Accumulo
di liquido nellπaddome (fino a 20 litri) causa uscita del liquido dal sistema
capillare per via dellπipertonia della vena porta (ascite).
Cause: la pi˘ frequente Ë lπabuso di alcool,
possibile anche come conseguenza di epatite virale o cronica (autoimmunitaria),
malattie cardiache e raramente disturbi di ritenzione ferro (emocromatosi),
rame (Morbo di Wilson) e glicogene.
Sintomi: non caratteristici come nausea,
mancanza dπappetito, stanchezza, perdita di capacit‡, meteorismo, disturbi
mestruali, di potenza virile (come epatite cronica). Ev. varici esofagali,
caput medusae, ascite. Spesso si notano anche anomalie dermiche:
- Naevi:
capillari ≥a ragnatela≤ in viso, collo, petto.
- Eritemi
palmari: rossore simmetrico al palmo delle mani/piedi (ipercircolazione per via
di sostanze vasodilatanti a causa di ipertensione della vena porta).
- Anomalie
di pelazione: (maschi) perdita di pelo sotto le ascelle/sul ventre a causa del
disturbato catabolismo ormonale nel fegato.
- Lingua/labbra
≥laccate≤.
- Teleangiestasie
in parti esposte alla luce (vasi dilatati).
- Vitiligo:
spec. dopo raffreddamento: macchie bianche.
- Anomalie
delle unghie: biancastre, bombate.
versi in una forma attiva decompensata:
peggioramento/sintomi in seguito al consumo di alcool, carica fisica, infezioni
fino ad ittero, ascite e ottusamento di coscienza (fino al coma epatico; il
collasso del fegato non catabolizza pi˘ le sostanze tossiche per il cervello).
Terapia: forma compensata inattiva: divieto
di alcool, lavoro fisico solo modico, dieta ricca di proteine e vitamine
secondo lπappetito del paziente. Forma attiva decompensata: come sopra ma
inattivit‡ fisica e aggiunta complesso Vit. B. Secondo la patogenesi il medico
prescrive cortisone, antibiotici e sostanze immunosoppressive o intersterone.
ã> ric. G)
9.4.2 Fegato
grasso
Deposito di grasso nel tessuto epatico (oltre 50%)
spesso in seguito a errori dietetici.
Cause: alcolismo, diabete mellito, sovranutrizione.
Sintomi: fegato ingrossato non indurito, pressione
nella regione epatica, ev. dolori minori.
Prognosi: se causato da alcolismo puÚ diventare
cirrotico.
Terapia: secondo la causa, astinenza dallπalcol,
riduzione di dieta calorica: meno carboidrati (anche lπalcool Ë un carboidrato)
e grassi.
ã> ric. H)

9.4.3 Fegato
leso per abuso di alcolici
Deposito di grasso, necrosi di cellule epatiche,
infiammazioni, formazione di areali ialini (corpuscoli di Mallory).
Sintomi: disturbi psichici (delirium tremens), ogni
tanto febbre, vomito, diarrea, anche ittero/epatite.
Prognosi: se non interrotto lπabuso: cirrosi. In caso
di riuscita astinenza si nota una sorprendente capacit‡ di rigenerazione
epatica.
Terapia: programma di astinenza (AA ã> alcolisti
anonimi).
ã> ric. G)
9.4.4 Fegato
leso dalla gravidanza
Nellπultimo terzo della gravidanza puÚ evolversi
unπepatite con pochi sintomi; salvo il prurito.
Molto raramente succede un ittero che si evolve come
fegato grasso e insufficienza epatica che puÚ essere letale.
ã> ric. G)
9.4.5 Fegato
leso dai medicamenti
Lesioni prevedibili per certi medicamenti (dipendente
dalla dose complessiva) e poco prevedibili per altri medicamenti
indipendentemente dalla dose.
9.5 Tumori
epatici
- Carcinoma
epatico primario: spesso in seguito a una cirrosi con fegato ingrossato con
noduli, ipertensione della vena porta, dolori al dorso e spalle e febbre.
- Metastasi:
ca 1/3 dei tumori maligni possono divulgare in metastasi epatiche: stomaco,
intestino, polmone, mammella, esofago, tiroide, cistifellea.
9.6 Ricettario
cole-epatico
Sono trattati i seguenti argomenti:
- Epatite
virale.
- Epatico
generale.
- Ittero.
- Epatite
cronica.
- Disturbi
degenerativi del fegato.
- Fegato
grasso.
- Sostanze
ortomolecolari in disturbi epatici.
9.6.1 Epatite
virale
A) Epatite
virale (stadio viroattivo)
Rp. Aeth.
Lavanda 0.5
Aeth.
Melaleucae 0.5
Aeth.
Myrrhae 0.5
Aeth.
Eucalipti 0.5
Aeth.
Bergamottae 0.5
Aeth.
Niaouli 0.5
Mass.
supp. ad 100
F.
supposte XL D.S. Cura per i primi 10 gg: mettere una supposta ogni sera.
Cura a
partire dallπ11 giorno: mettere una supposta ogni 2 giorni (10 supposte).
Continuare
la cura: mettere una supposta ogni 4∞ giorno (10 supposte).
Terminare
la cura: mettere una supposta la settimana (10 supposte).
B) ≥Immunostimolante≤
Rp. TM
Babtisia 10
TM
Phytolacca 10
TM
Echinacea ang. 15
TM
Absinthi Hb 10
TM
Myrrhae ad 50
D.S. Come
digestivo: ingerire dopo i pasti 3 x al giorno 1 pipetta in un poπ
dπacqua tiepida.
9.6.2 Epatico
generale
C) ≥Epatico≤
Rp. TM
Cardui Mariae 20
TM Cynara
Scoly. 20
Aeth.
Mentae pip. gtt. XX
TM
Taraxaci ad 100
D.S. Come
aperitivo: ingerire prima dei pasti 3 x al giorno 1 pipetta in un
bicchiere
dπacqua.
9.6.3 Ittero
D) Ittero
Rp. Tinct.
Rhiz. Leptandrae virg
Tinct.
Rhiz. Hydrastis
Tinct.
Rad. Taraxaci
Tinct.
Hb. Chelonae glabrae
Tinct.
Cort. Chionanthi virg fad. Aa ad 100
D.S. 1 ml
ogni due ore finchÈ i sintomi persistono.
9.6.4 Epatite
cronica
E) Epatite
persistente
Rp. TM
Cardui Mariae 20
TM Cynara
Scoly. 20
Aeth.
Mentae pip. gtt. XX
TM
Taraxaci ad 100
D.S. Come aperitivo: ingerire prima dei pasti 3 x al
giorno 1 pipetta in un bicchiere dπacqua.
F)
Rp. LEGALON
Secondo le indicazioni del produttore.
9.6.5 Disturbi
degenerativi del fegato
G) Cirrosi,
fegato grasso, fegato leso
Rp. LEGALON
Secondo le indicazioni del produttore.
9.6.6 Fegato
grasso
H) Fegato
grasso, aggiunta
Rp. CYNARIX
D.S. secondo le indicazioni del produttore.
9.6.7 Sostanze
ortomolecolari in disturbi epatici
In disturbi epatici sono da controllare ed
eventualmente da somministrare:
- Vitamina
A o Betacarotene se sono coinvolti disturbi di metabolismo lipidico. Dosi
terapeutiche sono da 10π000ä40π000 U.I. di vitamina A, corrispondenti a 3ä12 mg
di Betacarotene. Vitamina A Ë da somministrare sotto controllo medico. » p.es.
contenuto in olio di pesce HALIBUT (Adroka AG, CH-4123 Allschwil) in 7π500 U.I.
per capsula. La betacarotene Ë
meno critica perchÈ non viene accumulata nellπorganismo (p.es. BURGERSTEIN
Betacarotin 6 mg o 15 mg).
- Zinco
nella forma organica se sono coinvolti i disturbi enzimatici (transaminasi). Le
dosi terapeutiche sono indicate con 20ä100 mg (p.es. BURGERSTEIN Zinkvital 15
mg per pastiglia, o UNIZINK 50 mg per pastiglia).
10.0 Patologia
della cistifellea
Sono trattati i seguenti temi:
- Visita.
- Litiasi
(calcoli).
- Colecistite.
- Colangite.
- Discinesia
colica.
- Ictus
dei dotti biliari.
- Tumori
dei dotti biliari/cistifellea.
- Ricettario
cistifellea.
10.1 Visita
- Ispezione:
scleri/derma giallastra?
- Palpazione:
solo se ingrandita Ë palpabile sotto il bordo inferiore del fegato.
- Sonografia:
dimensione e posizione della cistifellea, ev. calcoli e lumen dei dotti
biliari.
- Radiografia:
a contrasto per forma e funzione di cistifellea e dotti biliari e calcoli.
10.2 Litiasi
(calcoli)
Colecistolitiasi: calcoli nella cistifellea.
Coledocolitiasi: calcoli nei dotti biliari.
25% sopra 60 anni, donne pi˘ frequente.

Causa:
Disturbi metabolici (sovraproduzione colesterolo,
ipotiroidismo), obesit‡, gravidanza variano la composizione della bile che crea
cristallizzazione di colesterolo/bilirubina che formano granuli/calcoli.
Sintomi:
Ca. 50% senza sintomi (muti). Altri accusano sintomi
non specifici come nausea mattutina, pressione addominale sup. dx., lievi
dolori dorsali/spalla dx., intolleranza a cibi come fritti, leguminose, uova
sode, caffËä che viene spesso interpretato come un disturbo gastrico.
Coliche serali/notturne dopo errori dietetici, carica
psichica o intasamento di un calcolo in un dotto:
- Dolori
atroci spastici addominali sup. con irradiazione nel dorso, spalla, ev. braccio
dx.
- Spesso
nausea/vomito.
- Tensione
nella difesa o mancanza del riflesso della muscolatura addominale dx. sup.
- Se
chiusura del coledotto (ictus chloledochi) ã> ittero, se chiusura del dotto
cistico (ictus cystici) no.
Terapia:
In caso acuto lasciare al medico o ad un naturopata
con esperienza che useranno medicamenti antidoloriferi/spasmolitici (Belladonna,
Dioscorides, Morfine), ma anche neuralterapia o agopuntura. Digiuno durante un
attacco.
Nella dieta consigliata sono da limitare i cibi
difficilmente digeribili, caffË, alcool, specie ≥calde≤ o che richiedono tanta
bile per digerire (p.es. fritti).
CπË da curare una digestione regolare ev. con
lπaggiunta di acque minerali leggermente coleattivanti/lassative. Si puÚ
tentare di ≥sciogliere≤ i calcoli con rimedi fitoterapeutici.
Cure (prudenti) fisici come applicazione di calore,
fango, onde corte possono essere dπaiuto,
ã> ric. B), C). Se non bastano questi rimedi:
colecistectomia.
10.3 Colecistite
Infiammazione della cistifellea o infettiva (dal
duodeno) o indotta dai calcoli ≥irritanti≤.
Sintomi:
Febbre, dolori addominali dx. sup. e
indicatori ematici dπinfiammazione (leucocitosi, ≥sfasamento sin.≤,
sedimentazione accelerata).
In caso di ≥brividi a scuotimento≤ e tensione
notevole della difesa si deve sospettare una cistifellea suppurata con rischio
di peritonite. Immediatamente pronto soccorso.
Terapia:
Ev. antibiotici. Per il resto come ã>
litiasi. In casi cronici (indotti normalmente di litiasi) sono da eliminare i
calcoli (colecistectomia) dopo aver applicato i rimedi antinfiammatori. ã>
ric. A)
10.4 Colangite
Infiammazione dei dotti biliari causati dalle
infezioni batteriche in seguito ad impedimenti del deflusso biliare (calcoli,
distrofia della papilla di Vater).
Sintomi: in caso acuto come colecistite, ma con
ittero, in caso cronico sintomi meno marcati e lπittero puÚ mancare.
Terapia: simile a ã> litiasi e ã> colecistite.
10.5 Discinesia
colica
Disturbo dei movimenti della cistifellea, dotti
colici, sfintere di Odd. Donne pi˘ afflitte che uomini, spesso sincronizzate
con il ciclo mestruale.
Prima della diagnosi bisogna strettamente escludere
variazioni organiche.
Sintomi: simili a ã> litiasi.
Terapia: ã> ric. D).
10.6 Ictus dei
dotti biliari
Chiusura/impedimento dei dotti biliari intraepatici o
estraepatici. Sintomo di malattia a monte.
Cause:
- Intraepatici:
metastasi nel fegato o medicamenti.
- Estraepatici:
calcoli, tumori, infiammazioni dei dotti biliari.
Sintomi:
Simili a ã> litiasi. Se lπimpedimento si trova nel
dotto colico si forma un ittero, se Ë nel dotto cistico no.
Terapia:
Minuziosa ricerca della malattia a monte (p.es.
carcinoma del pancreas).
10.7 Tumori dei
dotti biliari/cistifellea
Spesso maligni.
Sintomi:
Inizialmente non specifici e spesso diagnosticati
come ã> litiasi (spesso in concomitanza). Quando si aggiungono sintomi
specifici (anemia, perdita di peso, ittero, fegato ingrandito) spesso si
trovano gi‡ metastasi epatiche.
10.8 Ricettario
cistifellea
Sono trattati i seguenti temi:
- Colecistite.
- Colelitiasi.
- Spasmolitici.
- Discinesia/distonia
colica.
- Sostanze
ortomolecolari per colelitiasi.
10.8.1 Colecistite
A) Colecistite
Rp. TM
Altheae 040
TM
Taraxaci
TM
Mahoniae
TM
Euonymi
TM
Chionanthi aa ad 120
D.S. 3 p.d.2 ml
10.8.2 Colelitiasi
B) Colelitiasi:
cura base
Rp. TM
Altheae 40
TM Boldo
TM Hydrastis
TM
Cheloniae
TM
Chionanthi aa ad 120
D.S. 3 p.d. 2 ml
10.8.3 Spasmolitici
C) Spasmolitico
Rp. Oddibil (fumaria)
(L.
Merckle, D-7902 Blaubeuren)
D.S. 4ä6 pastiglie in caso di coliche.
C1) Spasmolitico
Rp. Tinct.
Belladonnae 10
D.S. 6ä8! gtt. fino a 5 volte al giorno.
C) Spasmolitico
Rp. Tinct.
Dioscorides 50
D.S. 20 gtt. ogni 2 ore fino allπesaurimento della
colica.
10.8.4 Discinesia/distonia
colica
D) Discinesia/distonia
colica
Rp. TM
Petasite 100
D.S. 3 p.d. 1 ml
10.8.5 Sostanze
ortomolecolari per colelitiasi
Vitamina E 400ä800
mg Protezione
della colelitiasi e puÚ sciogliere calcoli.
Vitamina C 1
gr Allenta
i sintomi.
Taurina 1
gr Ruolo
importante nel metabolismo biliare.
11.0 Patologia
del pancreas
Sono trattati i seguenti temi:
- Visita. - Carcinoma pancreatico.
- Pancreatite
acuta. - Disturbi funzionali endocrini.
- Pancreatite
cronica. - Ricettario malattie pancreatiche.
11.1 Visita
Non accessibile a palpazione/percussione.
- Ispezione
delle feci: in caso di insufficienza pancreatica: feci ≥pastose≤/≤pappose≤,
brillanti di grasso, odore pungente.
- Sonografia:
dimensione, posizione e struttura pancreatica.
- Enzimi
ematici e urinari: amilasi - misurazione.
- Diagnostica
funzionale endocrina: misurazione della glicemia e test di tolleranza glucosio
per la produzione insulinica.
- Diagnosi
funzionale esocrina: test di secretina: prelievo di succo pancreatico dal
duodeno con sonda e analisi.
- Analisi
delle feci: analisi di lipidi non digeriti (steatorrea) e proteine non digeriti
(creatorrea) nelle feci.
11.2 Pancreatite
acuta
Infiammazione del pancreas da forme lievi fino
letali.
Cause:
Spesso nelle malattie biliari o nellπalcolismo ma
anche nelle infezioni (epatite, orecchioni), disturbi metabolici (p.es. iperfunzione
surrenale), calcoli nei dotti pancreatici o ferite.
Sintomi:
Il pancreas Ë gonfio in modo edematoso con dei
focolai. Ristagno di fermenti digestivi con una tendenza allπautodigestione e
necrosi (in casi gravi).
- Disturbi
metabolici: malassorbimento, feci di massa.
- Dolori
addominali sup.: di colpo dopo pasti abbondanti fino al dorso con vomito e
meteorismo.
- In casi
gravi choc! tensione nella difesa nellπaddome sup. ca. 25% letale.
Immediatamente pronto soccorso senza spostare il paziente.
Terapia:
In forme lievi basta la sostituzione di fermenti
pancreatici con dei medicamenti (enzimi proteolitici contenenti estratti di
pancreas). In fase acuta servono spesso selenio in forma organica 200ä300 mcg.
Normalmente cura dal medico.
11.3 Pancreatite
cronica
Distruzione di tessuto pancreatico con progrediente
lesione della funzione.
Cause:
Spesso si sviluppa da una forma acuta. Possibile
abuso di alcolici o impedimento di deflusso davanti alla papilla di Vater per
via di calcoli biliari.
Sintomi:
Mancanza dei fermenti pancreatici nellπintestino
tenue induce maldigestione/malassorbimento. La distrofia pancreatica puÚ anche
causare diabete mellito.
- Dolori
recidivi addominali sup. prevalentemente dopo i pasti (ma anche duraturi) con
irradiazione nel dorso/fianchi.
- Nausea,
vomito, pienezza, diarrea, costipazione, intolleranza a determinati cibi (p.es.
alcool, grassi, latteä).
- Nello
stadio avanzato maldigestione/malassorbimento, feci grasse, edemi per mancanza
proteine e deperimento fisico.
Terapia:
Malattia a monte. Nel frattempo sostituzione di
fermenti pancreatici con medicamenti (enzimi proteolitici contenenti estratti
di pancreas). In fase acuta serve spesso selenio in forma organica 200ä300 mcg.
In terapia ortomolecolare si somministra spesso:
- BCAA
(Branched-chain amino-acids): valina,
isoleucina,
leucina) da 1ä10 grammi.
- Arginina
(aminoacido) 1.5ä6 gr.
- Ornitina
(aminoacido) 2ä3 gr.
11.4 Carcinoma
pancreatico
Significativo aumento negli ultimi 50 anni.
5∞ posto nella statistica letale dei tumori.
Patogenesi:
Il carcinoma (normalmente nella testa pancreatica)
comprime e chiude il dotto colico con ictus
choledochus.
Sintomi:
Inizialmente non specifici come nausea, meteorismo,
diarrea, poi dolori addominali sup. con irradiazione del dorso, ittero senza
febbre, diminuzione di peso.
11.5 Disturbi
funzionali endocrini
Trattato nel capitolo endocrinologia (diabetes
mellitus).
11.6 Ricettario
malattie pancreatiche
(vedi anche ã> endocrinologia, diabetes mellitus).
Sono trattati i seguenti temi:
- Sindrome
duodeno-cole-pancreatico.
- Sostanze
ortomolecolari per patologie pancreatiche.
11.6.1 Sindrome
duodeno-cole-pancreatico
A) Sindrome duodeno-cole-pancreatico, dispepsia
Rp. TM Carvi
TM
Foeniculi
TM Absinthii
TM
Millefolii aa ad 100
D.S.
Ingerire prima di ogni pasto 2 ml in acqua calda.
11.6.2 Sostanze
ortomolecolari per patologie pancreatiche
In terapia ortomolecolare si somministra spesso:
- BCAA
(Branched-chain amino-acids): valina, isoleucina, leucina da 1ä10 grammi.
- Arginina
(aminoacido) 1.5ä6 gr.
- Ornitina
(aminoacido) 2ä3 gr.
- Selenio
in forma organica 200ä300 mcg.
- Enzimi
proteolitici contenente estratto pancreatico resistenti ai succhi gastrici fino
a 20 gr.
|
|
|||||||
|
|
|
||||||
|
|
|||||||
|
© 2005 P. Forster & B. Buser via Tesserete,
CH-6953 Lugaggia, Switzerland Everyone is permitted to copy
and distribute verbatim copies of this license document, but changing it is
not allowed. GFDL Gnu Free Documentation
License Il materiale contenuto in questo sito puÚ essere
usato secondo le leggi Statunitensi sul (non per scopi di lucro; citazione della fonte). |