|
|
Medicina popolareper autodidatti
agosto 3, 2005 |
|
Indice della pagina 1.0 Metodi di
visita corporei 1.1
Ispezione 1.2
Anamnesi 1.3
Palpazione del polso 1.4
Misurazione pressione 1.5
Auscultazione arterie 1.6
Esami funzionali 1.7
Esami clinici con apparecchi 1.8
Esami alternativi 2.0 Disturbi
di regolazione circolatoria 2.1
Ipotonia 2.2
Ipertonia 2.3
Disturbi funzionali di circolazione 3.0 Malattie
delle arterie 3.1 Ateromatosi, arteriosclerosi 3.2
Intasamenti arteriali 3.3
Angiiti (arteriose) 3.4
Disordini vasali innati 4.0 Malattie
delle vene 4.1
Varici (vene varicose) 4.2
Trombosi venose 4.3
Tromboflebiti 4.4
Sindrome posttrombotica 5.0 Ricettario
cardiovascolare 5.1
Ipotonia 5.2
Ipertonia 5.3
Emicrania 5.4
Arteriosclerosi 5.5
Varici 5.6
Tromboflebite 5.7
Sindrome posttrombotica 5.8
Ulcus cruris |
PT 4.3 Malattie vascolari
© Peter Forster Bianca Buser Pagine correlate: MmP 14.1
|
Indice PT
4.3
1.0 Metodi
di visita corporei
1.1 Ispezione
1.2 Anamnesi
1.3 Palpazione
del polso
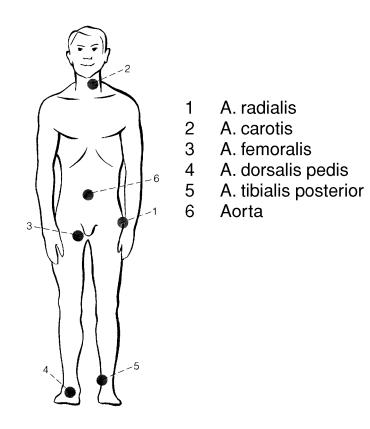
1.3.1 Palpazione
A. radialis
1.3.2 Palpazione
A. carotis
1.3.3 Palpazione
A. femoralis
1.3.4 Palpazione
Aorta
1.3.5 Palpazione
A. tibialis posterior
1.3.6 Palpazione
A. dorsalis pedis
1.3.7 Sospetti
di palpazione arteriale
1.4 Misurazione
pressione
1.5 Auscultazione
arterie
1.5.1 Zone
di auscultazione arteriale
1.6 Esami
funzionali
1.6.1 Esame
di Schellong
1.6.2 Esame
di Ratschow
1.6.2.1 Arteriosclerosi
gamba dx (Ratschow)
1.6.3 Esame
di deambulazione
1.6.4 Esame
del pugno
1.7 Esami
clinici con apparecchi
1.7.1 Ultrasuono/Doppler
1.7.2 Radiografia
1.7.3 Angiografia
1.7.4 Oscillografia
1.8 Esami
alternativi
2.0 Disturbi
di regolazione circolatoria
2.1 Ipotonia
2.1.1 Cause
2.1.2 Sintomi
2.1.3 Terapie
2.1.4 Prognosi
2.2 Ipertonia
2.2.1 Cause
e forme
2.2.1.1 Renale
2.2.1.2 Endocrina
(vedi capitolo ≥sist. endocrino≤)
2.2.1.3 Cardiovascolare
2.2.2 Classificazione
2.2.3 Sintomi
2.2.4 Complicazioni
2.2.5 Terapie
2.2.5.1 Terapie
cliniche
2.2.5.2 Naturopatie
2.2.5.3 Forme
meno gravi essenziali di ipertonia
2.2.5.4 Ipertonia
renale meno grave
2.2.5.5 Ipertensione
endocrina
2.2.5.6 Ipertonia
cardiovascolare
2.2.5.7 Sindrome
cardiaca ipercinetica
2.2.5.8 Ipertonia
mite indotta da stress
2.2.5.9 Tutte
le forme di ipertonia
2.3 Disturbi
funzionali di circolazione
2.3.1 Morbus
Raynaud
2.3.1.1 Terapie
2.3.1.2 Prognosi
2.3.2 Morbo
di agglutinazione da freddo
2.3.3 Pernioni
2.3.4 Emicrania
2.3.4.1 Sintomi
2.3.4.2 Cause
2.3.4.3 Terapie
3.0 Malattie
delle arterie
3.1 Ateromatosi,
aterosclerosi, arteriosclerosi
3.1.1 Patogenesi
3.1.2 Cause
3.1.3 Patofisiologia
3.1.4 Diagnosi
3.1.5 Sintomi
3.1.6 Complicazioni
3.1.7 Terapie
3.2 Intasamenti
arteriali
3.2.1 Claudicatio
intermittens
3.2.1.1 Terapia
3.2.2 Embolie
arteriali
3.2.2.1 Cause
3.2.2.2 Sintomi
3.2.2.3 Terapia
3.2.3 Infarto
cefalico (ictus, embolia cefalica, apoplessia)
3.2.3.1 Sintomi
3.3 Angiiti
(arteriose)
3.3.1 Endangite
obliterans
3.3.1.1 Patofisiologia
3.3.1.2 Cause
3.3.1.3 Sintomi
3.3.1.4 Terapie
3.3.2 Panarterite
nodosa
3.3.2.1 Sintomi
3.3.2.2 Terapia
3.3.2.3 Prognosi
3.4 Disordini
vasali innati
3.4.1 Fistole
arteriovenose
3.4.2 Morbo
di Osler (teleangiestasia ereditaria)
4.0 Malattie
delle vene
4.1 Varici
(vene varicose)
4.1.1 Cause
4.1.2 Sintomi
4.1.3 Complicazioni
4.1.3.1 Ulcus
cruris
4.1.4 Terapie
4.2 Trombosi
venose
4.2.1 Sintomi
4.2.2 Terapia
4.3 Tromboflebiti
4.3.1 Tromboflebite
superficiale
4.3.1.1 Sintomi
4.3.1.2 Terapie
4.3.1.3 Controindicazioni
4.3.2 Tromboflebite
profonda (flebotrombosi, trombosi)
4.3.2.1 Sintomi
4.3.2.2 Diagnosi
4.3.2.3 Terapia
4.4 Sindrome
posttrombotica
4.4.1 Sintomi
4.4.2 Terapie
5.0 Ricettario
cardiovascolare
5.1 Ipotonia
5.2 Ipertonia
5.3 Emicrania
5.4 Arteriosclerosi
5.5 Varici
5.6 Tromboflebite
5.7 Sindrome
posttrombotica
5.8 Ulcus
cruris
1.0 Metodi
di visita corporei
Sono trattati i seguenti temi:
- Ispezione.
- Anamnesi.
- Palpazione
del polso.
- Misurazione
pressione.
- Auscultazione
arterie.
- Esami
funzionali.
- Esami
clinici apparativi.
- Esami
alternativi.
1.1 Ispezione
- Pallido
(anche punta del naso e fronte) ma labbra e mucose rosse: tendenzialmente
pressione bassa.
- Anche
mucose pallide: anemico.
- Pelle
pallida: circolazione periferica impedita oppure insufficienza renale.
- Viso
rosso: pressione alta, poliglobulia, policitemia.
1.2 Anamnesi
Per chiarire eventuali disturbi circolatori chiedere:
- Affaticamento
somatico/psichico.
- Svenimenti
dopo lunghi periodi in posizione eretta.
- Mania di
movimenti.
- Disturbi
del sonno, attacchi di sudore, tinnito.
1.3 Palpazione
del polso
La palpazione del polso chiarisce:
- Frequenza
cardiaca.
- Vigore
(forza) cardiaca.
-
Impedimenti di
passaggio (confronto dx./sin.).
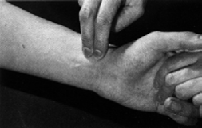
La frequenza del polso si palpa di solito con 2 o 3
dita sulla A. radialis. Si conta per 1/2 minuto (osservando ev. aritmie come extrasistole)
e si raddoppia il conteggio per arrivare al polso al minuto.
In caso di sospettati disturbi circolatori si palpano
le differenze laterali di:
- A
radialis ev.
A. dorsalis pedis
- A.
carotis A.
tibialis posterior
- A. femoralis
Da notare, che solo una diminuzione dellπarteria
oltre il 70% Ë palpabile come differenza dx./sin.
Nei relativi capitoli sono trattati i seguenti temi:
- Palpazione
A. radialis.
- Palpazione
A. carotis.
- Palpazione
A. femoralis.
- Palpazione
Aorta.
- Palpazione
A. tibialis posterior.
- Palpazione
A. dorsalis pedis.
- Sospetti
di palpazione arteriale
1.3.1 Palpazione
A. radialis
- Differenza
laterale radiali: arterosclerosi o trombi p.es. proveniente da policitemia.
- Mancanti
polsi radiali: shock.
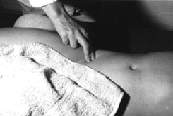
1.3.2 Palpazione
A. carotis
- A.
carotide ≥batte≤: insufficienza aortica, stenosi dellπistmo aortico,
ipertiroidosi.
- Differenza
laterale carotidi: stenosi di carotide che puÚ causare ischemia cerebrale.

1.3.3 Palpazione
A. femoralis
- Differenza
polsi femorali: chiusure arteriosclerotiche.
- Polsi
femorali deboli: arteriosclerosi o insufficiente gettata cardiaca p.es. stenosi
valvola aortica, stenosi dellπistmo aortico.
1.3.4 Palpazione
Aorta
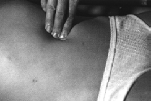
1.3.5 Palpazione
A. tibialis posterior
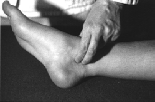
1.3.6 Palpazione
A. dorsalis pedis
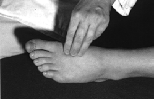
1.3.7 Sospetti
di palpazione arteriale
(Riassunto)
- A.
carotide ≥batte≤: insufficienza aortica, stenosi dellπistmo aortico,
ipertiroidosi.
- Differenza
laterale carotidi: stenosi di carotide che puÚ causare ischemia cerebrale.
- Differenza
laterale radiali: arterosclerosi o trombi p.es. proveniente da policitemia.
- Mancanti
polsi radiali: shock.
- Differenza
polsi femorali: chiusure arteriosclerotiche.
- Polsi
femorali deboli: arteriosclerosi o insufficiente gettata cardiaca p.es. stenosi
valvola aortica, stenosi dellπistmo aortico.
1.4 Misurazione
pressione
Misurazione e valori di riferimento vedi ≥Anatomia
cardiovascolare≤
1.5 Auscultazione
arterie
Unπarteria sana non fa sentire rumori nello
stetoscopio. Se le pareti sono alterate o il vaso Ë ristretto si possono
sentire dei rumori a causa di vortici (sintomo di preavviso). Se nel tempo
diminuisce ã> il vaso si sta per chiudere.
Auscultazione delle carotidi e delle Aa. Femoralis.
1.5.1 Zone
di auscultazione arteriale.
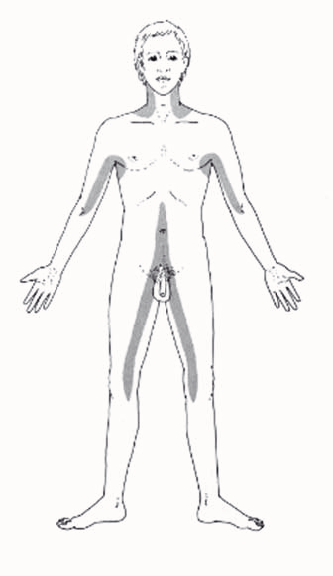
1.6 Esami
funzionali
Sono trattati i seguenti temi:
- Esame di
Schellong.
- Esame di
Ratschow.
- Esame di
cammino.
- Esame
del pugno.
1.6.1 Esame
di Schellong
Per valutare disturbi di circolazione, specialmente
ipotensione:
1) Sdraiati per 10 min., misurazione pressione
2) 10 min. eretti distesi, misurazione pressione:
- Normale:
sistole aumenta max. 15 mm, polso leggermente aumentato.
- Disturbo
regolatorio ipotonico: sistole diminuisce; diastole <ã>.
3) Salire le scale 2 volte 25 gradini, misurazione
pressione.
- Normale:
sistole aumenta 30...80 mm, diastole <ã>,
polso
aument. 20...30 min-1 ma non > 100 min-1.
Dopo
circa 2 min. valori normalizzati.
1.6.2 Esame
di Ratschow
Esame di ipercircolazione reattiva per
scoprire disturbi di circolazione arteriale:
1) Paziente sdraiato sulla schiena, gambe in
alto, sostenute le coscie.
2) Ruotare i piedi per 10 min. Osservare e
annotare:
- se
e quando cominciano a dolere;
- se
e quando impallidisce la gamba.
3) Sedersi con le gambe pendenti, osservare
lπarrossamento e il riempimento delle vene:
- Normale:
arrossamento in pochi secondi, vene 5...10 secondi.
- Disturbo:
arrossamento lento, vene dopo 15 secondi.
Pi˘ lπarrossamento Ë rallentato, pi˘ il
ristagno Ë periferico.
- Arterie
del bacino: 15...20 secondi.
- Arterie
femorali: 20...30 secondi.
- Arterie
della gamba: 30...60 secondi.
- Arrossamento
scuro: le vene si riempiono prima delle arterie per via di un shunt arteriovenoso
o di una insufficienza della valvola venosa.
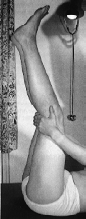
1.6.2.1
Arteriosclerosi
gamba dx (Ratschow)
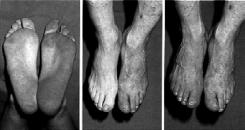
1.6.3 Esame
di deambulazione
Misurare la distanza camminabile senza dolore per
determinare il grado di claudicatio intermittens.
1.6.4 Esame
del pugno
Come Ratschow, ma con le braccia alzate e
chiudere/aprire il pugno 60 volte in 2 minuti.
Disturbo: pallido il palmo delle mani, reazione di
riarrossamento/vene come Ratschow.
1.7 Esami
clinici con apparecchi
Sono trattati i seguenti temi:
- Ultrasuono/Doppler.
- Radiografia.
- Angiografia.
- Oscillografia.
1.7.1 Ultrasuono/Doppler
Specialmente per scoprire impedimenti di vene
profonde (velocit‡ del flusso).
1.7.2 Radiografia
Calcificazione dei vasi.
1.7.3 Angiografia
Iniezione di una sostanza di contrasto nella A.
femoralis; radiografia di arterie, vene, vasi linfatici. Scopribili anche i
circuiti di deviazione. Cave! Allergie alla sostanza di contrasto.
1.7.4 Oscillografia
Registrazione automatica delle oscillazioni di
pressione arteriosa dx./sin. per scoprire anche deboli stenosi.
1.8 Esami
alternativi
- Diagnostica segmentale secondo Head e Mackenzie:
ispezione del segmento cardiaco (3a cervicale...8a toracale): tensione
muscolare, gonfiore, depressione o altre variazioni?
- Agopuntura: punto dπallarme della circolazione: 1.5
cm laterale capezzolo 4∞ spazio intercostale dolore di pressione: infiammazioni
toracali, ipertonia, tachicardia e angina pectoris.
2.0 Disturbi
di regolazione circolatoria
Sono trattati i seguenti temi:
- Ipotonia.
- Ipertonia.
- Disturbi
funzionali di circolazione:
-
Morbus Raynaud.
-
Morbo di agglutinazione da freddo.
-
Pernioni.
-
Emicrania.
2.1 Ipotonia
Valore di pressione cronicamente basso.
Uomo: sistole
< 110 diastole
< 60
Donna: sistole
< 100 diastole
< 60
Nellπesame di Schellong abbassamento sistole e il
polso aumenta sopra i 100 min-.
Sono trattati i seguenti argomenti:
- Cause
- Sintomi
- Terapie
- Prognosi.
2.1.1 Cause
- Raramente
disturbo ormonale (ipofisi ã> Mb. di Simmonds o surrenali ã> Mb. di
Addison).
- Idiopatiche
(sconosciute) innate o costituzionali.
- Pi˘
marcate in situazioni critiche somatiche o psichiche.
- Pi˘
frequenti nelle giovani donne che negli uomini dπet‡ avanzata.
2.1.2 Sintomi
Stanchezza, specialmente dopo essersi alzato,
vertigini, tendenza a svenire dopo essersi eretti, anche disturbi della vista,
battito di cuore e attacchi di sudore.
2.1.3 Terapie
Solo in caso di sintomi disturbanti:
- Esercizi
fisici lentamente aumentando.
- Alternati
getti dπacqua secondo Kneipp e docce calde/fredde.
- Spazzolamento
mattutino a secco.
- Ev.
medicamenti:
- Nervinotonici
come avena, cola, scutellaria.
- Amari
come assenzio, genziana.
- ≥Cardiotonici≤
come crataegus, scoparia, convallaria.
- Tonici
come ginseng.
Secondo
la sintomatologia ã> ric. A), B).
- Aromaterapia
e dieta speziata con rosmarino, menta, pepe, peperoncino, issopo e salvia
(cave! epilessia).
2.1.4 Prognosi
Spesso i soggetti colpiti diventano molto anziani.
2.2 Ipertonia
Aumento patologico della pressione allπinterno dei
vasi. Si sospetta una principale causa di malattie cardiovascolari.
Valori ≥patologici≤ contrastanti (vedi tabella di
riferimento) secondo la fonte.
In tempi remoti si valutava una sistole < 100 +
et‡ e una diastole di < 95 come soggetto di trattamento. Oggi i medici, a
causa dellπaumentata mortalit‡ per malattie cardiovascolari e lπaumentata
disponibilit‡ di farmaci contro lπipertonia, valutano il rischio pi˘ grande e interferiscono
ogni tanto gi‡ a valori sopra 80/120 (esagerato secondo il mio parere).
In caso di sospetto, misurare pi˘ volte con distanza
di un giorno per parecchi giorni per farsi unπidea anche delle deviazioni
regolative naturali.
Sono trattati i seguenti argomenti:
- Cause e
forme. -
Complicazioni.
- Classificazione. -
Terapie.
- Sintomi.
2.2.1 Cause
e forme
- Forme
primarie (idiopatiche, essenziali) senza causa riconoscibile ca. 80% (innate,
stress, ambientali?).
- Resto
(secondarie) con cause:
- renali, -
cardiovascolari.
- ormonali
(endocrine),
2.2.1.1 Ipertonia
renale
Malattia del parenchimo renale (glomerulonefrite o
pielonefrite) o impedimento delle arterie renali (renovascolare).
2.2.1.2 Ipertonia
endocrina (vedi capitolo ≥endocrino≤)
Le forme pi˘ frequenti sono:
- Presso
le donne lπuso di anticoncezionali.
- Feocromocitoma
(simpatotonia patologica).
- Sindrome
di Cushing.
- Sindrome
di Conn.
- Ipertiroidismo.
2.2.1.3 Ipertonia
cardiovascolare
PuÚ avere le seguenti cause:
- Atero- e
arteriosclerosi.
- Stenosi
dellπistmo aortico.
- Sindrome
cardiaco ipercinetica (tachicardia, ampiezza aumentata, sintomi
neurovegetativi).
2.2.2 Classificazione
Secondo la WHO (World Health Organization)
classificazione secondo lesione di organi:
- Stadio
I: ipertonia senza lesioni
organiche.
- Stadio
II: ipertonia con ipertrofia ventricolo
sin.
- Stadio
III: ipertonia con lesioni cuore, reni,
cervello, vasi periferici.
Secondo lπevoluzione si classifica nelle forme:
- Maligne:
1% dei pazienti diastole 120...140 con rapida insufficienza renale. Non
risponde (o malamente) ai medicamenti.
- Benigne:
lπipertonia si evolve lentamente. Vasi con ateromatosi (lipidi), seguente
calcificazione (arteriosclerosi) che peggiora lπipertonia. Risponde bene ai
medicamenti.
2.2.3 Sintomi
Per lungo tempo senza sintomi e quindi
≥occulti≤. Sintomi spesso solo dopo lesioni degli organi come cuore, reni,
cervello e vasi.
I primi sintomi sono normalmente:
- Mal
di testa mattutino.
- Vertigini,
rumori uditivi.
- Dispnea
di riposo/carica, notturna.
- Batticuore.
2.2.4 Complicazioni
- Al
cuore: continua carica del cuore ã> ipertrofia e dilatazione del ventricolo
sinistro (insufficienza cuore sin.), variazione delle coronarie ã> disturbi
alimentazione ematica cardiaca fino allπinfarto cardiaco.
- Ai
reni: insufficienza fino al cedimento cronico.
- Al
cervello: arteriosclerosi dei vasi craniali ã> disturbi mentali, apoplessia
(ictus cerebrale).
- Alle
arterie: disturbi di circolazione specialmente alle estremit‡ inferiori ã>
claudicatio intermittens.
2.2.5 Terapie
Risalire alle cause e trattare queste:
- Sistema
cardiovascolare: movimenti (moderati), riduzione di vasocostrittori come fumo,
caffË.
- Sistema
escretorio/reni/ipervolemia: riduzione di sale.
- Sistema
endocrino: trattamento psichico per gestire meglio lo stress somatico, emotivo,
sociale.
Se i valori di pressione sono patologici
ã> cura medica per impostare i valori di pressione accettabili con
medicamenti.
Sono trattati i seguenti temi:
- Terapie
cliniche.
- Naturopatie.
- Le
forme meno gravi essenziali di ipertonia.
- Lπipertonia
renale meno grave.
- Lπipertensione
endocrina.
- Lπipertonia
cardiovascolare.
- La
sindrome cardiaca ipercinetica.
- Lπipertonia
mite indotta da stress.
- Tutte
le forme di ipertonia.
2.2.5.1 Terapie
cliniche
Il medico per trattare lπipertonia usa secondo il
paziente i seguenti gruppi di farmaci:
- Diuretici:
per ridurre la pressione tramite lπabbassamento dellπipervolemia. Cave! Perdita
di minerali/equilibrio elettrolitici (specialmente potassio).
- ≥Nervini≤: specialmente betabloccanti (vagotonico)
o simpatolitici (reserpina, combinazione con alfabloccanti) che agiscono sul
SNC o SNP.
- Calcioantagonisti:
che hanno tra lπaltro un effetto vasodilatante.
- ACE-bloccanti:
(Angiotensin converting enzyme) che hanno, tra lπaltro, un effetto
vasodilatante (Cave! Effetti sinergici con tanti altri medicamenti).
- Vasodilatatori:
(Cave! Tachicardia, ritenzione sodio/acqua).
- Combinazioni
degli ultimi.
2.2.5.2 Naturopatie
Per le cure naturopatiche dellπipertensione valgono
le seguenti regole:
1) Mai
cambiare la medicazione prescritta dal medico. Se i valori migliorano, consultazione medica per rivedere
il dosaggio.
2) Istruire
il cliente allπautocontrollo documentato. Per evitare ≥psicosi di pressione≤: apparecchio a noleggio.
3) Controllo
della medicazione naturopatica. Molti farmaci (come la Rauwolfia) agiscono solo dopo due settimane.
2.2.5.3 Forme
meno gravi essenziali di ipertonia
Rispondono bene alla Rauwolfia, in minor misura anche
al vischio e alla Fol. Oleae ã> ric. C)...F). La Rauwolfia (reserpina)
influisce sul SNC ã> centro di regolazione cardiovascolare con effetto
ritardato (ca. 2 settimane).
2.2.5.4 Lπipertonia
renale meno grave
Si attacca prevalentemente lπinsufficienza renale con
orthosiphonum e un leggero diuretico come il levisticum, influenzando
lπipertensione solo con droghe miti come tiglio e vischio ã> ric. G).
2.2.5.5 Lπipertensione
endocrina
Trattare il disturbo a monte. Vedi capitolo ≥sist.
endocrino≤. Per lπipertensione meno grave indotta da ipertiroidismo ã> ric.
H).
2.2.5.6 Lπipertonia
cardiovascolare
CπË da trattare prevalentemente
lπatero-/arteriosclerosi (visto che lπeffetto di questo trattamento puÚ
richiedere molto tempo, se la pressione Ë patologica, Ë consigliabile che il
medico prescriva dei farmaci adatti per la pressione). Per forme pi˘ miti aiuta
ã> ric. I).
2.2.5.7 La
sindrome cardiaca ipercinetica
Risponde bene a una combinazione rauwolfia/vagotonico.
2.2.5.8 Lπipertonia
mite indotta da stress
Servono lπavena ed altri farmaci antistress come
ã> ric. K).
2.2.5.9 Tutte
le forme di ipertonia
Sono indicati regolari massaggi usando gli oli
eterici di:
- Lavanda,
Maggiorana, Ylang-Ylang ev. con aggiunte di:
- Bergamotto,
Camomilla, Rosa, Incenso ã> ric. L).
2.3 Disturbi
funzionali di circolazione
Sono trattati i seguenti temi:
- Morbus
Raynaud.
- Morbo di
agglutinazione da freddo.
- Pernioni.
- Emicrania.
2.3.1 Morbus
Raynaud
Spasmo delle arterie delle mani (dita) con chiusura
completa causata dal freddo o da eccitazione. Pelle pallida, poi cianotica,
dolori pungenti. Disturbo prevalentemente femminile, ogni tanto ne soffrono
anche individui di sesso maschile.
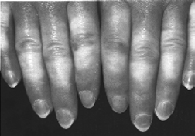
2.3.1.1 Terapie
- Secale
cornutum D4, idroterapia, frizioni, bagni con aggiunta di O.E.
Rosmarini/Canfora.
- Alte
dosi di vitamina B3 (niacina), specie in forma di acido nicotinico (aumenta la
circolazione periferica). Non spaventarsi dello ≥flush≤ (testa rossa) spece
allπinizio della cura.
2.3.1.2 Prognosi
In stadio primario non preoccupante. In stadio
secondario spesso solo sintomo di variazioni arteriali come sclerodermia
(autoimmunitario con tendenza a neoplasmi di tessutto connettivo).
2.3.2 Morbo
di agglutinazione da freddo
Prevalentemente maschi oltre i 40 anni.
Agglutinazione di eritrociti al freddo (anticorpi al freddo). Pelle pallida poi
cianotica. I sintomi spariscono subito con il caldo.
Terapia: proteggere le regioni colpite dal freddo.
2.3.3 Pernioni
Ripetuto influsso del freddo prevalentemente su
mani/piedi. Gonfiore pastoso bluastro/rossastro. Scaldando prudono e bruciano.
Tendenza ad ulcerazioni.
Trattamento locale con unguento/olio contenente:
rosmarino, zenzero, peperoncino (olio piccante).
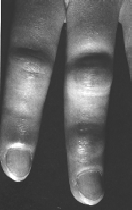
2.3.4 Emicrania
Lπemicrania Ë un tipo di mal di testa specifico. In
lingua comune si chiamano spesso ≥emicrania≤ anche altre forme di mal di testa.
2.3.4.1 Sintomi
Attacco di forte mal di testa, tipicamente in tre
fasi:
- Fase preliminare: ischemia di areali cerebrali
(spasmi vascolari) con disturbi visivi (anche uditivi, vertigini, vomito).
- Fase
algica: come reazione dilatazione sincrona al polso delle arterie con forti
dolori pulsanti.
- Fase edematica: formazione di edemi come
conseguenza di aumento duttilit‡ capillari, dolore continuo ottuso.
- Dopo
lπattacco segue spesso una smisurata urinazione.
2.3.4.2 Cause
Come cause sono in discussione fattori ereditari,
umorali, allergici, disturbi di secrezione interna e sindrome cervicale.
2.3.4.3 Terapie
Le terapie si orientano alla causa (che Ë spesso
difficile da rilevare). Comunque vale quasi sempre la pena di:
- Far
controllare la vista.
- Allentare la muscolatura nuca/collo con metodi
manuali.
Spesso si rivelano utili delle terapie come
agopuntura, neuralterapia e le coppette.
Lπaromaterapia usa due rimedi per allentare il dolore
emicranico (se ancora sopportabile):
- Compresse
fredde con 1 goccia di O.E. Lavanda e 1 goccia di O.E. Menta su fronte/tempie.
- Compresse calde con 2 gocce di O.E. Maggiorana
sulla nuca.
In fitoterapia si usano diverse droghe contro
lπemicrania, ogni tanto anche con successo.
- Salicilati
come contenuto in Spirae ulmaria ã> ric. N).
- Spasmodoloriferi
come Petasitidis per le forme generiche (anche in combinazione con salicilati)
- Segale:
Cafergot Sandoz (caffeina e segale) per le forme autentiche ã> ric. M).
- Per le
forme biliari la fumaria offic.: Oddibil ã> ric. O).
- Per le
forme durante lπovulazione Agnus casti, cimicifuga e cannabis ã> ric. P).
3.0 Malattie
delle arterie
Malattie dei vasi e disturbi di circolazione non sono
termini equivalenti:
- Malgrado
aberrazioni della parete vasale, la circolazione puÚ essere ancora sufficiente,
mentre
- dei vasi
≥sani≤ possono subire disturbi funzionali (come spasmi) che impediscono la
circolazione.
Le malattie delle arterie possono essere:
- Degenerative
(arteriosclerosi, ateromatosi, aterosclerosi).
- Di
≥tappamento≤ (claudicatio intermittens, embolie arteriali, infarto cerebrale).
- Infiammatorie
(endangite obliterans, panarterite nodosa).
- Innate
(fistule arteriovenose, teleangiestasia ereditaria).
3.1 Ateromatosi,
aterosclerosi, arteriosclerosi
Con il termine arteriosclerosi si indicano
aberrazioni degenerative delle arterie.
aterom-: lipidi - sclerosi: indurimento.
Sono trattati i seguenti argomenti:
- Patogenesi.
- Cause.
- Patofisiologia.
- Diagnosi.
- Sintomi.
- Complicazioni.
- Terapie.
3.1.1 Patogenesi
- Deposito
di lipidi, pi˘ tardi anche Ca sulla parete dei vasi (indurimento). Se si tratta
prevalentemente di lipidi, si parla di ateromatosi.
- Conseguenze
sono la diminuzione di diametro, lπindurimento, la perdita di elasticit‡ dei
vasi.
- Nel
peggiore dei casi si formano ateromatomi (depositi simili a tumori).
- Punto
di partenza di trombi locali che diminuiscono ancora il diametro e staccandosi
(emboli) creano embolie arteriali.
3.1.2 Cause
Diversi fattori partecipano come:
- Ipertonia.
- Fumo
(vasocostrizione, radicali liberi).
- Mancanza
di movimento.
- Adipositas.
- Disturbi
del metabolismo lipidico (colesterolo ematico aumentato).
- Diabetes
mellitus (sclerosi arterie, arteriole, capillari).
- Ipotiroidismo
(colesterolo ã> pareti arterie).
- Gotta
(acido urico ematico aumentato).
- Morbus
Cushing (cortisone ematico aumentato).
- Iperparatiroidismo
(Ca ematico aumentato).
3.1.3 Patofisiologia
In condizioni di riposo anche con un diametro
dellπarteria ridotto del 95%, lπalimentazione ematica della regione coinvolta
rimane sufficiente. Sotto questo valore dipende dalla capacit‡ dei circuiti
collaterali (anastomosi) se le regioni coinvolte sono ancora alimentabili. I
circuiti collaterali ≥sovraccarichi≤ si adattano man mano alle nuove
condizioni.
3.1.4 Diagnosi
- Polso
radiale ≥indurito≤ (palpazione).
- Rumori
di corrente nella regione colpita (auscultazione).
- Differenze
laterali di polsi (palpazione).
- Arteria
nel fondo dellπocchio che ≥sporge≤ (specchio dellπocchio).
3.1.5 Sintomi
Normalmente senza sintomi per lungo tempo. Resa puÚ
rimanere intatta. Poi dolori; permettono deduzione su tipo e luogo
dellπimpedimento. Parestesie, sensazione di freddo, rapida stanchezza
nellπestremit‡ colpita. Indicatori sono pallore, pelle marmorea e/o cianotica,
guarigione rallentata di ferite e funghi tra le dita.
3.1.6 Complicazioni
- Infarto
cardiaco.
- Apoplessia
(infarto cerebrale).
- Infarto
renale.
- Necrosi
e cancrene.
3.1.7 Terapie
Anzitutto eliminazione dei fattori a rischio:
- Raggiungere
un peso ragionevole relativo alla statura e costituzione ereditata.
- Trattamento
del diabete, lipidemie e acido urico ematico.
- Smettere
di fumare.
- Muoversi
spesso e a lungo senza sforzo su strade piane, se possibile a piedi nudi e la
mattina sul prato nella rugiada.
Le terapie generiche sono:
- Idroterapie
e terapie Kneipp.
- Spazzolamento
a secco.
In fitoterapia si usano:
- Cardiotonici
come crataegus.
- Regolatori
metabolismo come aglio e aglio orsino.
- Stimolanti
locali di circolazione come arnica.
- Stimolanti
di circolazione sistemica come ginko, vinca.
- Tonici
generici come ginseng.
vedi ric. Q) ...W)
3.2 Intasamenti
arteriali
Claudicatio intermittens, embolia arteriale, infarto
cerebrale (ictus) e infarto miocardico (trattato in ≥patologia cardiaca≤).
Intasamenti arteriali succedono in seguito alla chiusura di arterie causata
dallπarteriosclerosi o da trombi ematici. Il 90% degli intasamenti arteriali
succedono nelle gambe e sono raramente mortali. Questi pazienti muoiono spesso
di infarto miocardico o di apoplessia.
Sono trattati i seguenti temi:
- Claudicatio
intermittens.
- Embolie
arteriali.
- Infarto
cefalico (ictus, embolia cefalica, apoplessia).
3.2.1 Claudicatio
intermittens
≥Zoppicare intermittente≤: intasamenti di arterie
nelle gambe: camminando Ë scarso lπapporto di sangue nella muscolatura delle
gambe, intenso dolore, bisogna fermarsi.
3.2.1.1 Terapia
Allenamento attivo vasale allo scopo che possano
svilupparsi circuiti collaterali efficaci.
Visto il rischio di embolie, lπallenamento deve
avvenire molto cautamente (controindicato p.es. massaggio e scuotimento).
La causa, quindi lπarteriosclerosi Ë da trattare
principalmente tramite dieta e medicamenti adatti.
In casi gravi operazione con bypass (shunt).
3.2.2 Embolie
arteriali
Chiusura di unπarteria (allπimprovviso) con un trombo
(da distinguere dalle embolie venose!).
3.2.2.1 Cause
Si stacca un trombo (coagulo ematico) dalla parete di
unπarteria.
I trombi si formano a causa di:
- Ateromatosi.
- Arteriosclerosi.
- Altre
malattie delle pareti dei vasi.
- Disturbi
di coagulazione ematica.
Il trombo che si stacca si chiama embolo. Il sangue
lo porta via fino a che il diametro dellπarteria non permette pi˘ il passaggio;
intasa lπarteria coinvolta.
Lπembolo proviene spesso dal cuore sinistro; si
formano trombi a causa di un infarto miocardico, disturbi mitrali o infetti
endocardiaci.
3.2.2.2 Sintomi
Se non ci sono vasi collaterali efficienti per lπarea
coinvolta, questπultima necrotizza. Secondo lπarea coinvolta, i sintomi variano
notevolmente:
- Embolia
cefalica: spesso emiparesi (ictus, infarto cefalico).
- Embolia
mesenterica: coliche addominali, perdite di sangue intestinale, ev. paralisi
dellπileo, peritonite, choc.
- Embolie
nelle estremit‡: dolore improvviso ≥a frusta≤, lπestremit‡ coinvolta Ë pallida,
fredda, insensibile e senza funzione. Il polso sparisce. In seguito necrosi.
3.2.2.3 Terapia
Immediatamente in clinica: scioglimento del trombo
con fibrolitici ematici, con catetere a pallone o operazione. Se si formano
cancrene: amputazione immediata.
3.2.3 Infarto
cefalico (ictus, embolia cefalica, apoplessia)
Normalmente intasamento dellπarteria cefalica da
embolo con spesso emiparesi.
3.2.3.1 Sintomi
Di ≥colpo≤, si cade e si perde coscienza, paresi.
Ogni tanto ≥preavvisi≤ tramite difetti neurologici.
Vedi capitolo ≥malattie del SNC≤ (apoplessia).
Immediatamente in clinica!
3.3 Angiiti
(arteriose)
Infiammazioni delle pareti dei vasi (arteriali),
spesso iniziando dallπintima del vaso. Molte forme, le pi˘ frequenti sono
endangite obliterans o panarterite nodosa.
3.3.1 Endangite
obliterans
(Morbo di Winiwarter-Buerger). Infiammazione delle
arterie, prevalentemente nei maschi con 30...40 anni, nelle gambe, raramente
nelle braccia.
3.3.1.1 Patofisiologia
Neoplasmi dellπintima che restringe il vaso. Freddo,
fumo, caffË e altri vasocostrittori peggiorano la situazione. La delimitazione
con lπarteriosclerosi Ë difficile, perchÈ spesso si sovrappongono le due
patologie.
3.3.1.2 Cause
Non note. Raro presso i non fumatori. Se sono donne,
spesso la combinazione anticontraccettivi/fumo.
3.3.1.3 Sintomi
Da ≥freddo e pesante≤, parestesie, affaticamento a
claudicatio intermittens fino a necrosi e cancrene.
3.3.1.4 Terapie
Evitare vasocostrittori specialmente fumo,
anticontraccettivi, pressione, freddo, caffË, ferite. Cave! Allenamento di
movimentazione per sostenere formazione di collaterali. In casi gravi misure
chirurgiche fino allπamputazione.
3.3.2 Panarterite
nodosa
(Periarterite nodosa)
Infiammazione (spesso autoimmunitaria) delle pareti
arteriali.
3.3.2.1 Sintomi
Secondo lπarteria coinvolta:
- Coronarie:
attacchi di angina pectoris fino a infarto miocardico.
- Renali:
ipertensione renale fino al collasso renale.
- Dermiche:
ipoalimentazione dermica locale fino a necrosi.
- Mesentriale:
dolori addominali, ulcera intestinale fino allπileo.
3.3.2.2 Terapia
Immediatamente in clinica.
3.3.2.3 Prognosi
Spesso letale in breve tempo.
3.4 Disordini
vasali innati
In parte trattati sotto ≥cuore≤. Due altri: fistule
arteriovenose e il Morbo di Osler.
3.4.1 Fistule
arteriovenose
Corto circuito tra arterie e vene che crea una
malnutrizione ematica dellπarea coinvolta. Innate o create da ferite. Terapia
chirurgica per chiudere la fistula.
3.4.2 Morbo
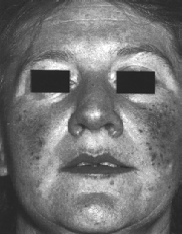
di Osler (teleangiestasia ereditaria)
Dilatazione dei vasi superficiali. Innata, ma
comincia spesso dopo i 40 anni. Piccoli noduli piatti rossi/marroni in faccia,
naso, mucosa della bocca ma anche negli organi interni (emorragie di naso,
polmoni, gastrointestinali).
4.0 Malattie
delle vene
Varici, trombosi venose, tromboflebiti (superficiali
e profonde), sindrome postrombotica.
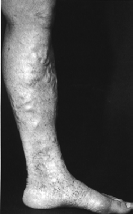
4.1 Varici
(vene varicose)
Dilatazioni locali di vene superficiali, specialmente
della gamba: dilatazione nodulosa e serpentinata. Ca. 1/3 della popolazione,
pi˘ frequente nelle femmine.
Sono trattati i seguenti argomenti:
- Cause.
- Sintomi.
- Complicazioni,
ulcus cruris.
- Terapie.
4.1.1 Cause
Insufficienza delle valvole venose (semilunari) e/o
debolezza del tessuto connettivo innato, acutizzato per lavoro in piedi,
obesit‡ e gravidanza.
A: flusso
normale da vena superficiale ã> vena perforans ã> vena profonda (es.
gambe).
B: alta
resistenza nella vena profonda inverte il flusso normale e crea (≥blow out≤)
varice secondaria nella vena superficiale.
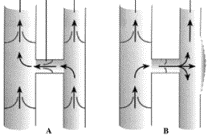
4.1.2 Sintomi
Lπinsufficienza valvolare crea ristagno di deflusso
ematico, (con debolezza di tessuto connettivo) dilatazione della vena. In casi
leggeri nessun disturbo. Quando si aggrava: pesantezza, parestesie, edemi,
crampi notturni.
4.1.3 Complicazioni
Con piccole ferite, le vene coinvolte scoppiano. La
malnutrizione dellπareaole puÚ creare variazioni dermatiche eczematose. Se si
infiamma la vena si formano ã> flebiti fino al ulcus cruris.
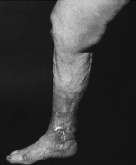
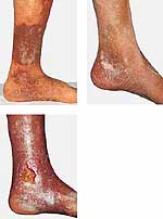
4.1.3.1 Ulcus
cruris
O ≥gambe aperte≤: il tessuto intorno alla vena lesa
si infetta, infiamma e deperisce.
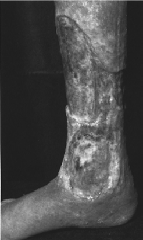
4.1.4 Terapie
Migliorare le condizioni del flusso venoso,
rinforzare le pareti, regolare la permeabilit‡, sciogliere le fibre di trombi:
- Camminare,
nuotare, alzare le gambe.
- Idroterapie
(senza massaggio subacqueo a getto; embolie!).
- Durante
il lavoro in piedi o in gravidanza: calze a compressione.
- Ev.
regolare lπobesit‡ in relazione a postura e costituzione ereditata.
- Dieta
contro la costipazione e ristaurare i simbionti intestinali.
- Alcool
e nicotina con misura.
- Fitofarmaci:
ã> ric. X)... AD).
- Ippocastano:
pediluvi e pastiglie per rinforzare il tessuto.
- Rosmarino
(pediluvi), Ginko biloba (TM, pastiglie) per migliorare la circolazione.
- Hamamelis
come astringente (pomata).
- Melilotus,
Ruta, Asperulus come fibrinolitici.
- Sanguisughe,
Pomata Hirudoid come anticoagulanti locali.
- Flavoni,
Flavonoidi: Solidago, Ginko, Crataegus, Betulla, Equiseto.
Per lπulcus cruris aperta uso la cort. Quercus e
Symphytum come compresse ã> ric. AG) e poi una pomata di Symphytum ã>
ric. AH). Quando Ë chiusa uso un olio ã> ric. AI).
4.2 Trombosi
venose
Embolo che si stacca da una vena tramite il cuore dx.
viene portato nel polmone e tappa unπarteria polmonare. Se Ë abbastanza grande
ã> embolia polmonare letale. Se Ë pi˘ piccolo ã> embolia polmonare minore
con eventuale susseguente ≥infarto polmonare≤ (necrosi emorraginosa) o
enfisemi.
4.2.1 Sintomi
Piccoli spesso senza sintomi. Gravi sintomi simili a
infarto cardiaco: dispnea, dolori toracali, nausea fino a choc con perdita di
coscienza. Infarto polmonare induce tosse (con ev. sputo sanguinoso), dolore
nella respirazione e sfregamento di pleura.
4.2.2 Terapia
Pronto soccorso! ã> trattamento antichoc, ev.
emboloectomia.
4.3 Tromboflebiti
Trombo: coagulo; fleb-: vaso, tubo; -ite:
infiammazione.
Trombi: coagulo alla parete di vasi o endocardio per
via di:
- Lesione
paretale.
- Disturbo
di coagulazione.
- Flusso lento e impedito nella vena.
Fattori ≥sostenitori≤ sono obesit‡, et‡, ormonali
(contraccettivi, cortisonici). Lπinfiammazione Ë quasi sempre legata a trombi.
Si distingue tromboflebite superficiale e profonda perchÈ da trattare
diversamente.
4.3.1 Tromboflebite
superficiale
Spesso in seguito a vene varicose, ma anche a ferite,
iniezioni e infusioni paravenose.
4.3.1.1 Sintomi
Rossore, dolore, calore, vena palpabile; senza edemi,
perchÈ deflusso per anastomosi (vena perforans) con vena profonda.
4.3.1.2 Terapie
- Di notte
tenere le gambe alte per migliorare il flusso ematico negli arti.
- Di
giorno movimento allπaperto.
- Impacchi
freschi con camomilla, arnica, echinacea.
- Se
possibile sanguisuga ≥a monte≤ della vena infiammata ã> ric. AE).
4.3.1.3 Controindicato
Cave rischio di embolia polmonare!
- Massaggi
subacquei a pressione.
- Vibrazioni
meccaniche (es. moto).
- Scuotimento
manuale delle gambe.
4.3.2 Tromboflebite
profonda (flebotrombosi, trombosi)
Spesso si sviluppa da una tromboflebite superficiale
trascurata, ma anche con malattie lunghe a letto (operazioni, tumori,
incidenti), insufficienza cardiaca.
Rischio di embolia polmonare letale. Spesso a seguito
di sindrome postrombotica.
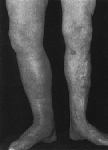
4.3.2.1 Sintomi
- Edema locale
nellπarea della vena coinvolta.
- Cianosi
dellπarea colpita.
- Surriscaldamento
della zona.
- Ev.
dolori lungo la vena, sensazioni di tensione della gamba, crampi duraturi nella
gamba.
4.3.2.2 Diagnosi
Segno di Payr: la pressione sullπinterno del palmo
del piede e dolente.
Segno di Homans: flessione dorsale del piede causa
dolore negli stinchi.
Allπinizio della malattia i sintomi sono spesso
vaghi. Anche in fase acuta ca. 1/2 rimane sconosciuta e si scopre solo dopo
unπembolia polmonare.
Massima osservazione e in caso di sospetto ã>
chiarificazione clinica.
4.3.2.3 Terapia
Anticoagulanti e fibrinolitici dal medico o
intervento chirurgico.
4.4 Sindrome
postrombotica
Conseguenze di tromboflebiti profonde (flebotrombosi,
trombosi) ca. 1% della popolazione, prevalentemente visibile per variazioni
dermiche.
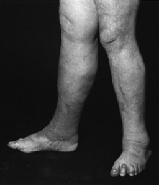
4.4.1 Sintomi:
- Edemi
di gamba e caviglia, allπinizio molli, spariscono di notte, pi˘ in l‡
indurimento tessuto dermico con variazioni di pelle.
- Quasi
sempre vene varicose: per debolezza innata del tessuto connettivo e/o
collaterali che diventano varicose (secondarie).
- Quasi
sempre pigmentazione marrone, cicatrici, eczemi, micosi e infiammazioni di ogni
genere (funghi, batteri, allergici). Pomate intollerate o grattarsi complica la
faccenda.
- Spesso
si evolve fino allπulcus cruris (tumore prevalentemente allπinterno della
gamba/malleolo).
4.4.2 Terapie:
- Se
infiammato come tromboflebite superficiale ã> ric. AE.
- Generalmente
trattamento come varici ã> ric. X)...AD).
- In
fasi senza disturbo cura regolare ã> ric. AF).
- Regolare
uso preventivo:
- Ev.
anticoagulanti o aspirina cardio secondo prescrizione medica.
- Fibrinolitici
fitoterapeutici ã> ric. AA).
5.0 Ricettario
cardiovascolare
Sono trattati i seguenti argomenti:
- Ipotonia
- Ipertonia
- Emicrania
- Arteriosclerosi
- Varici
- Tromboflebite
- Sindrome
postrombotica
- Ulcus
cruris
5.1 Ipotonia
A) Ipotonia essenziale
Rp.
TM Convallariae
TM Strychni (nux vomica)
TM Gentianae aa 10
D.S. 3 p.d. 20 gtt.
B) Ipotonia essenziale (forma tachicardica)
Rp.
TM Fl. Sarothamni (scopariae)
TM Fruct. Crateagi
TM Nux Colae aa ad 100
D.S. 3 p.d. 40 gtt.
5.2 Ipertonia
C) Ipertonia essenziale
Rp.
Rivadescin (Schaper & Br¸mmer) (Rauwolfia)
D.S. 3 pastiglie p.s. per 3 settimane, poi ridurre a
2...1 controllando la pressione.
D) Ipertonia essenziale
Rp.
Hyperiolyst (Vogel & Weber) (Rauwolfia, Oleae)
D.S. 3 pastiglie p.d. (dopo i pasti) per 3 settimane,
poi ridurre a 2...1 controllando la pressione.
E) Ipertonia essenziale
Rp.
Tinct. Rauwolfiae 30
D.S. 6 gtt. p.d. (TM 20 gtt.p.d.).
F) Ipertonia essenziale
Rp.
Tinct. Rauwolfiae 20
TM Visci albi ad 80
D.S. 24 gtt. p.d. (TM Rauwolfiae 80 gtt. p.d.).
G) Ipertonia renale
Rp.
Fol. Orthosiphoni stram. 200 stimola
funzione renale
Hb. Levistici leggero
diuretico
Fl. Tiliae leggero
ipertensivo/ateromi
Hb. Visci aa ad 500 leggero
ipertensivo
m.f. species D.S. 2 cucchiai da minestra in un litro
di acqua, portare ad ebollizione. Lasciar macerare per 30 min., filtrare. Bere
1...3 bicchieri al dÏ (1.5 dl).
H) Ipertonia indotta da ipertiroidosi
Rp.
TM Leonurus 27 ipertensivo
TM Lycopus 3 ipertiroidismo
D.S. 2...3 p.d. 3...8 gtt. per mesi. Cave!
effetto solo dopo ca. 4 settimane.
I) Leggera ipertonia cardiovascolare
Rp.
TM Crataegi 30 cardiotonico
TM Tiliae legg.
ipertonico/ateromi
TM Millefolii aa 20 legg.
ipertonico/flavon./tess. conn.
TM Visci legg.
ipertonico
TM Solidagi aa ad 100 renale/diuretico/flavonoidi
D.S. 3 p.d. 40 gtt.
K) Leggera ipertonia da stress
Rp.
TM Avenae 30
TM Scutellaria
TM Lupulus aa ad 50
D.S. 3 p.d. 40 gtt. in un poπ di acqua
tiepida.
L) Olio da massaggio ipertensione
Rp.
Aeth. Lavanda gtt. XX
Aeth. Maggiorana gtt. X
Aeth. Ylang-Ylang gtt. III
Ol. Enoterae 10
Ol. Girasole (Oliva) ad 30
D.S. Lasciarsi massaggiare dolcemente tutto
il corpo. Aggiungere a piacere qualche goccia di O.E. Bergamotto, Camomilla
romana, Rosa o Incenso.
5.3 Emicrania
M) Emicrania autentica
Rp.
Cafergot (Sandoz) (caffeina, secale)
D.S. Primo sintomo 2 pastiglie, poi, secondo
necessit‡, ogni ora una pastiglia fino a un massimo di 8 pastiglie/giorno.
N) Emicrania (generico)
Rp.
TM Spirae ulmariae (cave!
intolleranza salicilati)
TM Petasites aa ad 50
D.S. Primo sintomo 2 ml, poi ogni 2 ore 1 ml fino a
un massimo di 8 ml al giorno.
O) Emicrania biliare
Rp.
TM Oddibil (L.
Merckle, D 7902 Blaubeuren)
(Fumaria
officinalis)
D.S. Secondo lπindicazione del produttore.
P) Emicrania ovulativa
Rp.
TM Agnus casti 7
TM Cimicifugae 7
TM Cannabis ad 30
D.S. Ingerire 2 giorni prima e dopo lπovulazione 3
p.d. 20 gtt. In caso di attacchi di emicrania fino a 50 gtt. pi˘ volte al
giorno.
5.4 Arteriosclerosi
Q) Arteriosclerosi (parestesia/freddo) locale
Rp.
Ol. Arnicae
Ol. Hypericis
Ol. Calendulae aa ad 30
D.S. Spalmare poche gocce sulle parti colpite pi˘
volte al giorno.
R) Arteriosclerosi (parestesia/freddo) locale
Rp.
SHAOLIN (Libramed
AG, CH 6343 Rotkrenz) (diversi
olii eterici)
D.S. Spruzzare pochi colpi sulle parti colpite pi˘
volte al giorno. Cave! occhi, mucose.
S) Arteriosclerosi forme craniali
Rp.
TM Crataegus cardiotonico
TM Vinca minor circolazione
craniale
TM Panax ginseng aa ad 100 tonico
generico
D.S. 1 ml 3 p.d.
T) Arteriosclerosi forme periferiche e craniali
Rp.
TM Crataegus cardiotonico
TM Ginko biloba circolazione
generale
TM Panax ginseng aa ad 100 tonico
generale
D.S. 1 ml 3 p.d.
U) Arteriosclerosi generico (aggiunta)
Rp.
TM Alii ursini 2000 decomposizione
placca aterosclerotica
D.S.6 ml p.d. per ca. 2 anni.
V) Arteriosclerosi generica (aggiunta)
Rp.
Aktiv-Kapseln (Klosterfrau) (Aglio) decomposizione
placca aterosclerotica
Rp.
Kyolic (Burgerstein) (aglio
fermentato inodore)
D.S. Secondo le indicazioni del produttore per ca. 2
anni.
W) Arteriosclerosi/Ipertensione
Rp.
TM Alii ursini 20 antiateromico
TM Tiliae 10 antiateromico
TM Gingko (Vinca) 10 vasotonico
TM Melissae 5 antipertonico
Tinct. Rauwolfia serp. ad 50 antipertonico
D.S. 80 gtt. p.d. (2 ml).
5.5 Varici
X) Varici (pesantezza gambe, generico)
Rp.
Essenza per bagno Ippocastano permeabilit‡
e rinforzo tessuto vasale
Essenza per bagno Rosmarini aa ad 200 circolazione
D.S.f. pediluvio serale con 1/2 misurino di essenze
in un secchio di acqua tiepido.
Y) Varici (pesantezza, dolori, generico)
Rp.
Hirudoid forte - anticoagulante locale (SANKYO
Pharma (Schweiz) AG, F‰llanden)
D.S. Spalmare sulle parti dolenti pi˘ volte al
giorno.
Z) Varici (generico, emorroidi, ferite, ulcera)
Rp.
Hamamelum-Salbe (Schwabe) - Hamamelis, astringente
D.S. Spalmare sulle parti interessate pi˘ volte al
giorno.
AA) Varici (sistemico, curativo trombi)
Rp.
TM Meliloti 30 fibrinolitico
ematico
TM Rutae fibrinolitico
ematico cave! gravidanza
TM Asperulus aa ad 50 fibrinolitico
ematico cave! gravidanza
Facoltativo: secondo
altri sintomi
TM Rosmarini ipo-normatonici
(vasotonico)
TM Ginko biloba ipertonici
(vasotonico)
TM Crataegi insuff.
legg. card.
TM Equiseti debol.
tessuto connettivo
TM Solidagi aa ad 10 insufficienze
leggere renali
D.S. Ingerire 3 p.d. 1...2 ml (secondo aggiunte
facoltative) per un anno.
AA1) Varici (locale, curativo trombi)
Rp.
Phlebodrin (pomata
meliloti)
D.S. Secondo indicazioni del produttore.
AB) Varici (sistemico, curativo edemi)
Rp.
Venalot novo Depot (Schaper & Br¸nner) Ippocastano
D.S. Secondo indicazioni del produttore.
AC) Varici (sistemico, curativo, crampi notturni)
Rp.
Venoplant estratto
ippocastano
D.S. Ingerire la sera 20...40 gtt.
AD) Varici (locale con calze di compressione)
Rp.
Reparil-Gel (Ippocastano)
D.S. Spalmare leggermente un poπ di gel sulle varici
prima di mettere e dopo aver tolto le calze di compressione.
5.6 Tromboflebite
AE)
Tromboflebite superficiale
Rp.
TM Camomillae matr. granulazione
TM Echinacea angust immunitario
TM Arnicae aa ad 30 microcircolazione
D.S.f. impacco fresco con 1 c.m. di TM/1.5 dl acqua.
Impregnare compressa e mettere sulla parte dolente. Cambiare spesso.
5.7 Sindrome
posttrombotica
AF) Sindrome posttrombotica (cura regolare in fasi
senza sintomi)
Rp.
Ol. Calendulae
Ol. Arnicae
Ol. Hypericis aa ad 60
D.S. Spalmare 2 p.d. poche gocce sul piede, caviglia
e gamba.
5.8 Ulcus
cruris
AG) Ulcus cruris (aperta)
Rp.
Cort. Querqus 40 coagulante
proteine
Rad. Symphyti 30 ricostruisce
il tessuto
m.f. species D.S: decotto 2 c.m./1 l acqua 1/4 dπora
Rp.
Fl. Chamomillae 10 granulazione
Hb. Lavandulae 20 germicida
m.f. species D.S: infusione con decotto sopra 1 c.m.
10 min. compresse fredde sullπulcera, poi pomata Kytta-Plasma o pomata di
consolida estratto in grasso di maiale.
AH) Ulcus cruris (aperta)
Rp.
Kytta-Plasma
D.S. Secondo lπistruzione del produttore.
AI) Ulcus cruris (chiusa)
Rp.
Ol. Arnicae
Ol. Calendulae
Ol. Hypericis aa ad 60
O.E. Lavandulae 03
D.S. Spalmare 2...3 p.d. poche gocce sulla parte
lesa.
|
|
|||||||
|
|
|
||||||
|
|
|||||||
|
© 2005 P. Forster & B. Buser via Tesserete,
CH-6953 Lugaggia, Switzerland Everyone is permitted to copy
and distribute verbatim copies of this license document, but changing it is
not allowed. GFDL Gnu Free Documentation
License Il materiale contenuto in questo sito puÚ essere
usato secondo le leggi Statunitensi sul (non per scopi di lucro; citazione della fonte). |