|
|
Medicina popolareper autodidatti
settembre 7, 2005 |
|
Indice della pagina 1.0 Organi
riproduttivi del maschio 1.1 Classificazione
degli organi 1.5 Ghiandole
annesse allπapparato genitale 2.0 Composizione
e percorso del liquido seminale 4.0 Modificazioni
dell'apparato genitale maschile 5.0 Malattie
dellπapparato genitale maschile |
AF 6.30 Apparato genitale
maschile
Anatomia, Fisiologia © Peter Forster Bianca Buser Secondo Thibodeau & Patton Pagine correlate: MmP 23.4
|
INDICE: AF 6.30 Apparato
genitale maschile
1.0Organi
riproduttivi del maschio
1.1Classificazione degli organi
1.2Perineo
1.3Testicoli
1.3.1Struttura e sede
1.3.2Anatomia microscopica
1.3.3Funzioni
1.3.4Struttura degli spermatozoi
1.4Vie genitali
1.4.1Epididimo
1.4.2Condotto deferente
1.4.3Dotti eiaculatori
1.4.4Uretra
1.5Ghiandole annesse
allʼapparato genitale
1.5.1Vescichette seminali
1.5.2Prostata
1.5.3Ghiandole bulbouretrali
1.6Organi annessi
1.6.1Scroto
1.6.2Pene
1.6.3Funicolo spermatico
2.0Composizione
e percorso del liquido seminale
3.0Fertilit‡
maschile
4.0Modificazioni
nel corso della vita: apparato genitale maschile
5.0Meccanismi
di malattia: alterazioni dellʼapparato genitale maschile
5.1Infertilit‡
5.2Sterilit‡
5.3Oligospermia
5.4Criptorchidismo
5.5Cancro testicolare
5.6Ipertrofia prostatica benigna
5.7Disfunzione nellʼerezione
5.8Idrocele
5.9Ernia inguinale
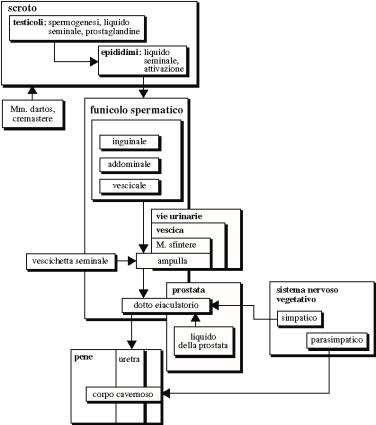
1.0 Organi riproduttivi del maschio
Sono trattati i seguenti temi:
1.1 Classificazione
degli organi
1.5 Ghiandole
annesse allπapparato genitale
1.1 Classificazione degli organi
(fig. 30-1, A)
Classificati come:
- Organi primari per la produzione dei gameti: gonadi del
maschio (testicoli).
- Organi secondari che sono ausiliari nei processi della
riproduzione:
-
Le vie genitali portano gli spermatozoi allπesterno; i due epididimi, i due
deferenti, i due dotti eiaculatori e lπuretra.
-
Le ghiandole accessorie producono secrezioni che fanno maturare, nutrono e
trasportano lo spermatozoo; le due vescichette
seminali, la prostata e le due ghiandole bulbouretrali.
-
Le strutture di supporto - lo scroto, il pene e i due funicoli spermatici.
1.2 Perineo
Nel maschio Ë indicata con
questo termine unπarea fra le cosce di forma grossolanamente romboidale; si
estende dalla sinfisi pubica anteriormente, al sacro posteriormente; i limiti
laterali sono le tuberosit‡ ischiatiche; divisa in un triangolo urogenitale e
in un triangolo anale.
1.3 Testicoli
Sono trattati i seguenti
argomenti:
1.3.4 Struttura degli
spermatozoi
1.3.1 Struttura e sede
(fig. 30-1 e 30-2)
Parecchie logge costituite di
tubuli seminiferi e cellule interstiziali (del Leydig), separate da setti;
circondate da una capsula fibrosa chiamata tunica albuginea.
I tubuli seminiferi nel
testicolo si aprono in un plesso chiamato rete testis, che Ë drenato da una
serie di condottini efferenti che emergono dallπapice ed entrano nella testa
dellπepididimo.
Localizzati nello scroto, un
testicolo in ciascuno dei due compartimenti scrotali.
1.3.2 Anatomia microscopica
(fig. 30-3 e 30-4)
- Tubuli seminiferi con setti interstiziali formati di cellule
di Leydig.
- Cellule di Sertolli con spermatidi che si sviluppano in
spermatozoi.
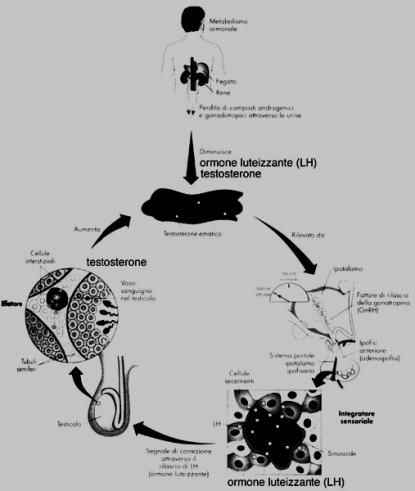
1.3.3 Funzioni
(fig. 30-5)
- Spermatogenesi
-
Formazione di gameti maschili maturi (spermatozoi) da parte dei tubuli
seminiferi.
- Secrezione di ormoni (testosterone) da parte delle cellule
interstiziali.
1.3.4 Struttura
degli spermatozoi
(fig. 30-6)
Costituiti da una testa (ricoperta
da acrosoma), collo e coda; la coda Ë divisa in una parte principale e una
parte terminale corta.
1.4 Vie genitali
Sono trattati i seguenti
argomenti:
1.4.1 Epididimo
(fig. 30-7)
Struttura e sede:
- Sottile canale fortemente convoluto racchiuso in un involucro
fibroso.
- Si trova superiormente e sul margine posteriore di ogni
testicolo.
- La divisione anatomica comprende testa, corpo e coda.
Funzioni:
- Canale per il liquido seminale.
- Secerne anche una parte del liquido seminale.
- Gli spermatozoi diventano mobili quando passano attraverso
lπepididimo.
1.4.2 Condotto deferente
(fig. 30-8)
Struttura e sede:
- Canale, continuazione dellπepididimo.
- Decorre nel canale inguinale, nella cavit‡ addominale, fino al
fondo e poi sulla faccia posteriore della vescica.
- Porzione terminale allargata chiamata ampolla - si unisce al
dotto della vescichetta seminale.
Funzione
- Rappresenta una parte delle vie genitali.
- Connette lπepididimo con i dotti eiaculatori.
1.4.3 Dotti eiaculatori
(fig. 30-9)
Formati dallπunione del condotto
deferente con i dotti che provengono dalle vescichette seminali.
Passano attraverso la prostata e
terminano nellπuretra.
1.4.4 Uretra
(vedi pag. 707 del Thibodau
& Patton)
1.5 Ghiandole annesse allπapparato genitale
Sono trattati i seguenti
argomenti:
1.5.1 Vescichette seminali
(fig. 30-10)
Struttura e sede: sacciformi di
aspetto convoluto appoggiate alla parte posteriore della vescica.
Funzione: secernono parte del
liquido seminale (60%) viscoso e ricco di sostanze nutritive.
1.5.2 Prostata
Struttura e sede:
- A forma di castagna.
- Circonda lπuretra appena sotto la vescica.
Funzione:
- Aggiunge una sostanza alcalina al liquido seminale (30%).
1.5.3 Ghiandole bulbouretrali
Struttura e sede:
- Piccole, assomigliano ad un pisello con un condotto di circa
2, 5 cm che le connette con lπuretra.
- Si trovano sotto la prostata.
Funzione:
- Secernono un liquido alcalino che Ë parte dello sperma (5%).
1.6 Organi annessi
Sono trattati i seguenti
argomenti:
1.6.1 Scroto
- Borsa ricoperta da cute, appesa alla regione perineale.
- Diviso in due sacchi.
- Contiene i testicoli, gli epididimi e parte iniziale del
funicolo spermatico.
- Dartos e muscolo cremastere: contraendosi innalzano la borsa
scrotale e i testicoli.
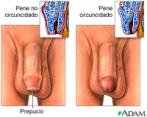
1.6.2 Pene
(fig. 30-11)
Struttura composta da tre masse
cilindriche di tessuto erettile, una delle quali contiene lπuretra.
Funzioni: il pene contiene
lπuretra, tratto terminale comune alle vie urinarie e alle vie genitali;
durante lπeccitazione sessuale, il pene diventa eretto, svolgendo la funzione
di organo copulatore durante lπatto sessuale.
1.6.3 Funicolo
spermatico
Cordoni fibrosi localizzati nei
canali inguinali. Ciascuno comprende il condotto deferente, i vasi sanguigni e
linfatici e i nervi.
2.0 Composizione e
percorso del liquido seminale
- Consiste di secrezioni da parte dei testicoli, degli
epididimi, delle vescichette seminali, della prostata e delle ghiandole
bulbouretrali.
- Ogni millilitro contiene milioni di spermatozoi.
- Decorre dai testicoli attraverso lπepididimo, i dotti
deferenti, i dotti eiaculatori e lπuretra.
3.0 Fertilit‡ maschile
- Legata a molti fattori: numero degli spermatozoi; dimensioni,
forma e mobilit‡.
- Lπinfertilit‡ puÚ essere causata da anticorpi che alcuni
individui producono contro i loro stessi spermatozoi.
4.0 Modificazioni nel
corso della vita: apparato genitale maschile
- Le funzioni riproduttive hanno inizio nella pubert‡.
- Lo sviluppo degli organi sessuali comincia prima della
nascita. I testicoli immaturi discendono nello scroto prima o subito dopo la
nascita.
- Nella pubert‡ alti livelli di ormoni stimolano lo stadio
finale della maturazione.
- Il sistema permette la riproduzione sino allπet‡ avanzata.
- Nellπet‡ adulta avanzata la graduale diminuzione della
produzione degli ormoni puÚ diminuire lπappetito sessuale e la fertilit‡.
5.0 Meccanismi di
malattia: alterazioni dellπapparato genitale maschile
Sono trattati i seguenti
argomenti:
5.6 Ipertrofia
prostatica benigna
5.1 Infertilit‡
Ridotta capacit‡ di
riproduzione.
5.2 Sterilit‡
Completa incapacit‡ di liberare
spermatozoi sani nel tratto riproduttivo femminile.
5.3 Oligospermia
Diminuita produzione degli
spermatozoi; causa che porta allπinfertilit‡ maschile.
5.4 Criptorchidismo
Testicoli non discesi.
5.5 Cancro testicolare
Tumore maligno pi˘ comune fra i
25 e i 35 anni.
5.6 Ipertrofia prostatica
benigna
Prostata ingrossata.
5.7 Disfunzione nellπerezione
Impotenza, incapacit‡ del pene a
ottenere unπerezione.
5.8 Idrocele
Accumulo di liquido nello
scroto.
5.9 Ernia inguinale
Parete addominale debole che
permette allπintestino di protrudere.
Impressum
Peter
Forster, medico naturalista NVS, docente di
≥Materia
medica per Naturopati≤ e terapista di tecniche corporee.
Bianca
Buser, naturopata e terapista di tecniche corporee,
terapia
ortomolecolare, aromaterapia e fitoterapia applicata.
Testo a
cura di Benedetta Ceresa, naturopata
Segretariato
Bianca
Buser
6953
Lugaggia, Svizzera
Tel. &
Fax: 091 943ʼ57ʼ93
E-mail:
beb@coa.ch
Impaginazione
e stampa:
Laser -
Fondazione Diamante - Lugano
Anatomia
& Fisiologia, 2a Edizione
©2000 by
COA Pubblicazioni
|
|
|||||||
|
|
|
||||||
|
|
|||||||
|
© 2005 P. Forster & B. Buser via Tesserete,
CH-6953 Lugaggia, Switzerland Everyone is permitted to copy
and distribute verbatim copies of this license document, but changing it is
not allowed. GFDL Gnu Free Documentation
License Il materiale contenuto in questo sito puÚ essere
usato secondo le leggi Statunitensi sul (non per scopi di lucro; citazione della fonte). |