|
|
Medicina popolareper autodidatti
agosto 3, 2005 |
|
Indice della pagina 1.0
Introduzione 1.1
Ruolo 1.2
Regolazione 2.0 Fisiologia
del cuore 2.1
Sistema di conduzione nervoso 2.2
Elettrocardiogramma (ECG) 2.3
Controllo della frequenza cardiaca 2.4
Ciclo cardiaco 2.5Toni
cardiaci 3.0 Controllo
della circolazione 3.1
Emodinamica 3.2
Principio della circolazione 3.3
Controllo della pressione 3.4
Pompe venose 3.5
Cambiamenti del volume 3.6
Volume minuto di sangue 4.0
Misurazione della pressione del sangue 4.1
Pressione sanguigna arteriosa 4.2
Emorragia arteriosa e venosa 5.0 Velocit‡
del sangue 5.1
Velocit‡ e sezione 5.2
Velocit‡ arterie - capillari 5.3
Velocit‡ capillari - vene 6.0 Polso
arterioso 6.1
Meccanismo 6.2
Onda sfigmica 6.3
Percezione del polso 6.4
Polso venoso 7.0
Modificazioni nel corso della vita 7.1
Cambiamenti funzionali 7.2
Pressione sanguigna arteriosa 7.3
Frequenza cardiaca 8.0 Quadro
generale del flusso sanguigno 8.1
Funzione 8.2
Omeostasi 9.0 Patologia:
alterazioni cardiovascolari 9.1
Alterazioni della fisiologia 9.2
Choc circolatorio |
AF 4.18 Fisiologia del
sistema cardiovascolare
© Peter Forster Bianca Buser Secondo Thibodeau & Patton Pagine correlate: MmP 14.0
|
Indice
1.0 Introduzione
1.1 Ruolo
1.2 Regolazione
2.0 Fisiologia
del cuore
2.1 Sistema
di conduzione nervoso
2.1.1 Strutture di conduzione
2.1.2 Nodo SA (pacemaker o segnapassi)
2.1.3 Sequenza della stimolazione cardiaca
2.2 Elettrocardiogramma
(ECG)
2.2.1 Funzione
2.2.2 Esecuzione
2.2.3 Composizione
2.3 Controllo
della frequenza cardiaca
2.3.1 Pressoriflessi
cardiaci
2.3.1.1 Riflesso
del seno carotideo
2.3.1.2 Riflesso
aortico
2.3.2 Altri
riflessi che influenzano la frequenza cardiaca
2.3.2.1 Paura, ansia e collera
2.3.2.2 Dolore
2.3.2.3 Emozioni
2.3.2.4 Esercizio fisico
2.3.2.5 Aumento della temperatura
2.3.2.6 Diminuzione della temperatura
2.4 Ciclo
cardiaco
2.4.1 Sistole
atriale
2.4.2 Contrazione ventricolare
isovolumetrica
2.4.3 Espulsione
2.4.4 Rilasciamento ventricolare
isovolumetrico
2.4.5 Riempimento ventricolare passivo
2.5 Toni
cardiaci
3.0 Controllo
della circolazione
3.1 Emodinamica
3.2 Principio
fondamentale della circolazione
3.3 Controllo
della pressione sanguigna arteriosa
3.3.1 Gittata
cardiaca
3.3.1.1 Gittata
e frequenza cardiaca
3.3.1.2 Legge
di Starling del cuore
3.3.1.3 Frequenza
cardiaca
3.3.2 Resistenza
periferica
3.3.2.1 Resistenza/pressione
3.3.2.1.1 Attrito
3.3.2.1.2 Vasodilatazione e -costrizione
3.3.2.1.3 Resistenza periferica
3.3.2.2 Meccanismo
di controllo vasomotorio
3.3.2.2.1 Pressoriflessi vasomotori
3.3.2.2.2 Chemioriflessi vasomotori
3.3.2.2.3 Riflesso ischemico bulbare
3.3.2.2.4 Controllo vasomotorio attraverso i
centri superiori dellπencefalo
3.3.2.3 Controllo
locale delle arteriole
3.4 Ritorno
venoso al cuore (pompe venose)
3.4.1 Atti
respiratori
3.4.2 Contrazioni
muscolatura scheletrica
3.4.3 Accoppiamento
di arterie e vene
3.4.4 Altri
meccanismi
3.5 Cambiamenti
del volume totale del sangue
3.5.1 Meccanismo
dellπADH (ormone antidiuretico)
3.5.2 Meccanismo
renina-angiotensina
3.5.3 Meccanismo
natriuretico
3.6 Volume
minuto di sangue
4.0 Misurazione
della pressione del sangue
4.1 Pressione
sanguigna arteriosa
4.1.1 Pressione
sanguigna sistolica
4.1.2 Pressione
sanguigna diastolica
4.1.3 Pressione
differenziale
4.2 Rapporto
tra emorragia arteriosa e venosa
5.0 Velocit‡
del sangue
5.1 Velocit‡
e sezione
5.2 Velocit‡
arterie - capillari
5.3 Velocit‡
capillari - vene
6.0 Polso
arterioso
6.1 Meccanismo
6.2 Onda
sfigmica
6.3 Percezione
del polso
6.4 Polso
venoso
7.0 Modificazioni
nel corso della vita
7.1 Cambiamenti
funzionali
7.2 Pressione
sanguigna arteriosa
7.3 Frequenza
cardiaca
8.0 Quadro
generale del flusso sanguigno del corpo nel suo insieme
8.1 Funzione
8.2 Omeostasi
9.0 Meccanismi
di malattia: alterazioni della fisiologia cardiovascolare
9.1 Alterazioni
della fisiologia cardiovascolare
9.1.1 Ipertensione
9.1.1.1 Tipo
primaria-essenziale
9.1.1.2 Tipo
secondaria
9.1.1.3 I
fattori di rischio
9.1.2 Insufficienza
cardiaca
9.1.2.1 Cardiomiopatia
9.1.2.2 Insufficienza
cardiaca congestizia (insufficienza cardiaca sinistra)
9.1.2.3 Insufficienza
cardiaca destra
9.2 Choc
circolatorio
9.2.1 Choc
cardiogeno
9.2.2 Choc
ipovolemico
9.2.3 Choc
neurogeno
9.2.4 Choc
anafilattico
9.2.5 Choc
settico
1.0 Introduzione
1.1 Ruolo
Il ruolo vitale del sistema cardiovascolare nel
mantenimento dellπomeostasi dipende dal movimento continuo e controllato del
sangue attraverso i capillari.
1.2 Regolazione
Numerosi meccanismi di controllo servono a regolare e
a integrare le diverse funzioni e le parti che compongono il sistema
cardiovascolare per la vascolarizzazione sanguigna in risposta alle necessit‡
di specifiche aree del corpo.
2.0 Fisiologia
del cuore
Sono trattati i seguenti temi:
- Sistema
di conduzione nervoso.
- Elettrocardiogramma
(ECG o EKG).
- Controllo
della frequenza cardiaca.
- Ciclo
cardiaco.
- Toni
cardiaci.
2.1 Sistema
di conduzione nervoso
(fig. 18-1)
Sono trattati i seguenti argomenti:
- Strutture
di conduzione.
- Nodo SA
(pacemaker o segnapassi).
- Sequenza
della stimolazione cardiaca.
2.1.1 Strutture
di conduzione
Quattro strutture formano il sistema di conduzione
nervoso del cuore:
- Nodo
senoatriale (nodo SA).
- Nodo
atrioventricolare (nodo AV).
- Fascio
AV (fascio di His).
- Sistema
del Purkinje.
Le strutture del sistema di conduzione del cuore sono
pi˘ specializzate del miocardio comune e permettono solamente la rapida
conduzione di un potenziale di azione attraverso tutto il cuore.
2.1.2 Nodo
SA (pacemaker o segnapassi)
- D‡
inizio a ogni battito e stabilisce il ritmo.
- Cellule
specializzate del pacemaker hanno un loro proprio ritmo di autostimolazione.
2.1.3 Sequenza
della stimolazione cardiaca
- Ogni
impulso, dopo essere stato generato dal nodo SA, viaggia attraverso le fibre
muscolari dei due atri che cominciano a contrarsi.
- Quando
il potenziale di azione arriva al nodo AV attraverso lπatrio di destra, la sua
lenta conduzione permette ad entrambi gli atri di contrarsi prima che lπimpulso
raggiunga i ventricoli.
- Superato
il nodo AV, la velocit‡ di conduzione aumenta.
- Le
branche di destra e di sinistra del fascio e le fibre del Purkinje conducono lo
stimolo attraverso tutta la muscolatura di entrambi i ventricoli, facendoli
contrarre simultaneamente.
2.2 Elettrocardiogramma
(ECG)
Sono trattati i seguenti temi:
- Funzione
- Esecuzione
- Composizione.
2.2.1 Funzione
Registrazione grafica dellπattivit‡ elettrica del
cuore, della sua conduzione di impulsi; una registrazione degli eventi
elettrici che precedono la contrazione cardiaca.
2.2.2 Esecuzione
(fig.
18-2)
Per eseguire un ECG:
- Gli
elettrodi di un elettrocardiografo vengono fissati al corpo del paziente.
- Vengono
registrati i cambiamenti del voltaggio che rappresentano i cambiamenti
dellπattivit‡ elettrica del cuore.
2.2.3 Composizione
(fig. 18-3)
LπECG normale Ë composto da:
- Lπonda
P - rappresenta la depolarizzazione degli atri.
- Il
complesso QRS - rappresenta la ripolarizzazione degli atri e la
depolarizzazione dei ventricoli.
- Lπonda
T - rappresenta la ripolarizzazione dei ventricoli.
- Le
distanze degli intervalli fra le onde P, QRS e T possono fornire informazioni
sulla conduzione di un potenziale di azione attraverso il cuore.
2.3 Controllo
della frequenza cardiaca
Il nodo SA normalmente d‡ inizio a ogni battito;
tuttavia, vari fattori possono e devono cambiare la frequenza cardiaca.
Sono trattati i seguenti temi:
- Pressoriflessi
cardiaci.
- Altri
riflessi che influenzano la frequenza cardiaca.
2.3.1 Pressoriflessi
cardiaci
(figg. 18-4 e 18-5)
Baroricettori aortici e carotidei, localizzati
nellπaorta e nel seno carotideo, sono estremamente importanti poichÈ essi
stimolano il centro di controllo autonomo del cuore e quindi gli impulsi
parasimpatici e simpatici, per promuovere il controllo della pressione
sanguigna.
2.3.1.1 Riflesso
del seno carotideo
- Il seno carotideo Ë localizzato allπinizio
dellπarteria carotide interna.
- Fibre sensitive dai baroricettori del seno
carotideo decorrono nel nervo del seno carotideo e nel glossofaringeo sino al
centro di controllo del cuore.
- Impulsi
parasimpatici lasciano il centro di controllo del cuore, viaggiano attraverso
il nervo vago per raggiungere il nodo SA.
2.3.1.2 Riflesso
aortico
(fig. 18-6)
Le fibre sensitive partono dai baroricettori
localizzati nella parete dellπaorta e per mezzo del nervo aortico e del nervo
vago terminano nel centro di controllo del cuore.
2.3.2 Altri
riflessi che influenzano la frequenza cardiaca
Diversi importanti fattori influenzano la frequenza
cardiaca; lπaumentato riflesso della frequenza cardiaca spesso Ë la conseguenza
dellπaumento degli stimoli simpatici del cuore:
Sono
accennati i seguenti fattori:
- Paura,
ansia e collera.
- Il
dolore.
- Le
emozioni.
- Lπesercizio
fisico.
- Lπaumento
della temperatura.
- La
diminuzione della temperatura.
2.3.2.1 Paura,
ansia e collera
Aumentano la frequenza cardiaca.
2.3.2.2 Dolore
Tende a diminuire la frequenza.
2.3.2.3 Emozioni
Inducono cambiamenti alla frequenza cardiaca per
mezzo di impulsi del cervello attraverso lπipotalamo e il sistema ormonale.
2.3.2.4 Esercizio
fisico
Normalmente aumenta la frequenza cardiaca.
2.3.2.5 Aumento
della temperatura
Sanguigna o la stimolazione dei recettori del caldo
nella pelle aumenta la frequenza cardiaca.
2.3.2.6 Diminuzione
della temperatura
O la stimolazione dei recettori del freddo nella
pelle diminuisce la frequenza cardiaca.
2.4 Ciclo
cardiaco
(figg. 18-6 e 18-7)
Sono trattati i seguenti temi:
- Sistole
atriale.
- Contrazione
ventricolare isovolumetrica.
- Espulsione.
- Rilasciamento
ventricolare isovolumetrico.
- Riempimento
ventricolare passivo.
Un battito cardiaco completo costituito da contrazione
(sistole) e rilasciamento (diastole) di entrambi gli atri e ventricoli; il
ciclo viene spesso diviso in fasi.
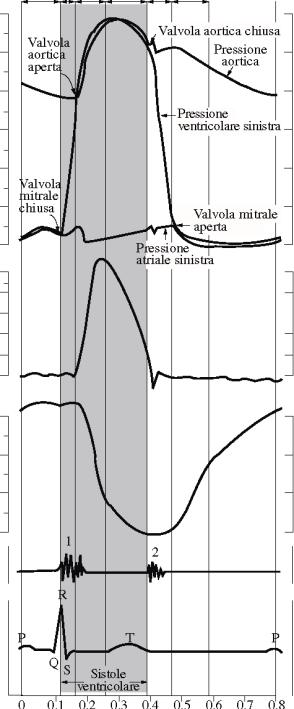
2.4.1 Sistole
atriale
- La
contrazione dellπatrio si completa spingendo il sangue nei ventricoli.
- Le
valvole AV sono aperte, le valvole SL sono chiuse.
- I
ventricoli sono rilasciati e si stanno riempiendo di sangue.
- Questo
ciclo comincia con lπonda P dellπECG.
2.4.2 Contrazione
ventricolare isovolumetrica
- Avviene
fra lπinizio della sistole ventricolare e lπapertura delle valvole SL.
- Il
volume ventricolare rimane costante mentre la pressione cresce rapidamente.
- Lπinizio
della sistole ventricolare coincide con lπonda R dellπECG e la comparsa del
primo tono cardiaco.
2.4.3 Espulsione
- Le
valvole SL si aprono e il sangue viene sospinto fuori dal cuore quando il
gradiente di pressione nei ventricoli supera la pressione nellπarteria
polmonare e nellπaorta.
- Rapida
espulsione - fase iniziale e breve Ë caratterizzata da un aumento marcato della
pressione ventricolare e aortica e del flusso aortico del sangue.
- Espulsione
ridotta - caratterizzata da una meno repentina diminuzione del volume
ventricolare; coincide con lπonda T dellπECG.
2.4.4 Rilasciamento
ventricolare isovolumetrico
- La
diastole ventricolare comincia con questa fase.
- Avviene
fra la chiusura delle valvole SL e lπapertura delle valvole AV.
- Drammatica
caduta della pressione intraventricolare, ma nessun cambiamento del volume.
- In
questo momento si ascolta il secondo tono cardiaco.
2.4.5 Riempimento
ventricolare passivo
- Il
ritorno sanguigno venoso aumenta la pressione allπinterno degli atri fino a che
le valvole AV vengono forzate ad aprirsi e il sangue passa velocemente nei
ventricoli rilasciati.
- Lπafflusso
dura circa 0.1 secondi e si risolve in un aumento drammatico del volume
ventricolare.
- Diastasi
- la fase ultima e pi˘ lunga del lento riempimento ventricolare alla fine della
diastole ventricolare e dura approssimativamente 0.2 secondi; caratterizzata da
un graduale aumento della pressione ventricolare e del volume.
2.5 Toni
cardiaci
- Tono
sistolico - primo tono, si pensa sia causato principalmente dalla contrazione
del ventricolo e vibrazioni delle valvole AC.
- Tono
diastolico - tono corto e acuto; si pensa
essere causato dalle vibrazioni della chiusura delle valvole SL.
- I toni
cardiaci hanno un significato clinico poichÈ danno informazione sulle funzioni
delle valvole del cuore.
3.0 Controllo
della circolazione
Sono trattati i seguenti temi:
- Emodinamica.
- Principio
fondamentale della circolazione.
- Controllo
della pressione sanguigna arteriosa.
- Ritorno
venoso al cuore (pompe venose).
- Cambiamenti
del volume totale del sangue.
- Volume
minuto di sangue.
3.1 Emodinamica
Emodinamica - insieme di meccanismi che influenzano
la circolazione dinamica (effettiva e che cambia) del sangue (Applicazione
delle leggi della fisica meccanica allo studio della circolazione sanguigna).
La circolazione di volumi differenti di sangue per
minuto Ë fondamentale per la sopravvivenza.
I meccanismi di controllo della circolazione devono
svolgere due funzioni:
- Mantenere
la circolazione.
- Variare
il volume e la distribuzione del sangue circolante.
3.2 Principio
fondamentale della circolazione
(fig. 18-8)
- Il
sangue scorre perchÈ esiste un gradiente di pressione fra due parti del suo
letto; questo si basa sulla prima e seconda legge di Newton sul movimento.
- Il
sangue circola dal ventricolo di sinistra allπatrio di destra del cuore poichÈ
esiste un gradiente di pressione sanguigna fra queste due strutture.
- P1-P2 Ë
il simbolo per indicare un gradiente di pressione, con P1 si indica la
pressione pi˘ alta e P2 la pressione pi˘ bassa.
3.3 Controllo
della pressione sanguigna arteriosa
Il principale fattore determinante della pressione
sanguigna arteriosa Ë il volume di sangue nelle arterie; esiste una relazione
diretta fra volume del sangue arterioso e pressione arteriosa. (fig. 19-9)
Sono trattati i seguenti temi:
- Gittata
cardiaca.
- Resistenza
periferica.
3.3.1 Gittata
cardiaca
Determinata dalla gittata sistolica e dalla frequenza
cardiaca.
Sono trattati i seguenti argomenti:
- Gittata
e frequenza cardiaca.
- Legge
di Starling del cuore.
- Frequenza
cardiaca.
3.3.1.1 Gittata
e frequenza cardiaca
- Gittata sistolica - volume di sangue pompato a ogni
battito.
- Gittata
cardiaca (volume/minuto) - gittata
sistolica (volume/battito).(battiti/minuto.)
- In
pratica la gittata cardiaca Ë calcolata dalla formula di FICK.
- La
frequenza cardiaca e la gittata sistolica determinano la gittata cardiaca, cosÏ
a ogni loro cambiamento tende anche a cambiare nella stessa direzione la
gittata cardiaca, il volume di sangue nelle arterie e la pressione sanguigna.
3.3.1.2 Legge
di Starling del cuore
(fig. 18-10)
- Entro
certi limiti, pi˘ lunghe e pi˘ distese sono le fibre del cuore allπinizio della
contrazione, pi˘ forte Ë la contrazione.
- La
quantit‡ di sangue nel cuore alla fine della diastole determina la quantit‡ di
distensione delle fibre del cuore.
3.3.1.3 Frequenza
cardiaca
I pressoriflessi costituiscono il principale
meccanismo di controllo della frequenza cardiaca.
3.3.2 Resistenza
periferica
Resistenza al flusso sanguigno causata dalle forze di
attrito fra il sangue e le pareti dei suoi vasi.
Sono trattati i seguenti temi:
- Resistenza/pressione.
- Meccanismo
di controllo vasomotorio.
- Controllo
locale delle arteriole.
3.3.2.1 Resistenza/pressione
La pressione sanguigna arteriosa tende a variare in
proporzione diretta alla resistenza periferica.
Sono trattati i seguenti argomenti:
- Lπattrito.
- Vasodilatazione
e -costrizione.
- La
resistenza periferica.
3.3.2.1.1 Attrito
Dovuto alla viscosit‡ e al piccolo diametro delle
arteriole e dei capillari e alla rugosit‡ dei vasi.
3.3.2.1.2 Vasodilatazione
e -costrizione
La parete muscolare delle arteriole permette la
dilatazione e costrizione delle stesse variando la resistenza al flusso
sanguigno.
3.3.2.1.3 Resistenza
periferica
Aiuta a determinare la pressione arteriosa
controllando la quantit‡ di sangue che scorre dalle arterie alle arteriole;
aumentata resistenza, diminuito rilascio di sangue dalle arteriole, porta a una
pressione arteriosa pi˘ alta.
3.3.2.2 Meccanismo
di controllo vasomotorio
(fig. 18-11)
Controlla le variazioni del diametro delle arterie;
ha un ruolo nel mantenimento della pressione generale del sangue e nella
distribuzione del sangue alle aree con particolari necessit‡.
Sono trattati i seguenti argomenti:
- Pressoriflessi
vasomotori.
- Chemioriflessi
vasomotori.
- Riflesso
ischemico bulbare.
- Controllo
vasomotorio attraverso i centri superiori dellπencefalo.
3.3.2.2.1 Pressoriflessi
vasomotori
(fig. 18-12)
- Un
improvviso aumento dalla pressione del sangue nellπatrio stimola i
barorecettori aortici e carotidei; ne deriva una dilatazione delle arteriole e
delle venule di riserva.
- Una
diminuzione della pressione sanguigna arteriosa induce una stimolazione dei
centri vasocostrittori del bulbo causando la contrazione della muscolatura
liscia dei vasi.
3.3.2.2.2 Chemioriflessi
vasomotori
(fig. 18-13)
I chemioricettori localizzati nei lobi aortici e
carotidei sono sensibili allπipercapnia (CO2), ipossia e alla diminuzione del
pH del sangue arterioso.
3.3.2.2.3 Riflesso
ischemico bulbare
Agisce in situazioni di emergenza quando cπË una diminuzione
del flusso sanguigno verso il bulbo; causa una consistente costrizione delle
arteriole e delle vene.
3.3.2.2.4 Controllo
vasomotorio attraverso i centri superiori dellπencefalo
Gli impulsi vengono trasmessi dai centri della
corteccia cerebrale e dellπipotalamo ai centri vasomotori del bulbo per
concorrere al controllo di vasocostrizione e dilatazione.
3.3.2.3 Controllo
locale delle arteriole
Diversi meccanismi locali inducono vasodilatazione in
aree localizzate; considerata come una iperemia reattiva.
3.4 Ritorno
venoso al cuore (pompe venose)
Lπazione di pompaggio del sangue per gli atti
respiratori e la contrazione della muscolatura scheletrica facilitano il
ritorno venoso aumentando il gradiente di pressione fra le vene periferiche e
la vena cava (fig. 18-14).
Sono trattati i seguenti argomenti:
- Atti
respiratori.
- Contrazioni
muscolatura scheletrica.
- Accoppiamento
di arterie e vene.
- Altri
meccanismi.
3.4.1 Atti
respiratori
Le inspirazioni aumentano il gradiente di pressione
fra le vene periferiche e centrali diminuendo la pressione venosa centrale e
aumentando anche la pressione venosa periferica.
3.4.2 Contrazioni
muscolatura scheletrica
Facilita il ritorno venoso spremendo le vene per
mezzo della contrazione muscolare e spingendo il sangue verso il cuore.
3.4.3 Accoppiamento
di arterie e vene
Le arterie medie e piccole (arteriole) sono spesso
accompagnate da due vene. Le pulsazioni dellπarteria trasportano il sangue
≥passivamente≤ indietro nelle vene.
3.4.4 Altri
meccanismi
Partecipano al trasporto venoso come:
- La
pulsazione del cuore stesso nella cassa toracica.
- Peristalsi
dellπapparato digestivo.
3.5 Cambiamenti
del volume totale del sangue
(fig. 18-16)
I meccanismi che cambiano il volume totale del sangue
pi˘ velocemente sono quelli che inducono veloci movimenti in uscita o in
entrata di acqua dal plasma.
Sono trattati i seguenti argomenti:
- Meccanismo
dellπADH (ormone antidiuretico).
- Meccanismo
renina-angiotensina.
- Meccanismo
natriuretico.
3.5.1 Meccanismo
dellπADH (ormone antidiuretico)
Diminuisce la quantit‡ di acqua perduta dal corpo
aumentando la quantit‡ di acqua che i reni riassorbono dalla preurina prima che
venga escreta come urina definitiva; innescato da stimoli dei barorecettori e
osmorecettori.
3.5.2 Meccanismo
renina-angiotensina
- Renina
- rilasciata quando la pressione sanguigna nei reni Ë bassa; induce un aumento
di secrezione di aldosterone, il quale stimola la ritenzione di sodio, causando
un aumento di ritenzione di acqua e un aumento del volume del sangue.
- Angiotesina
II - composto intermedio che induce vasocostrizione, che aumenta ulteriormente
gli effetti della renina e facilita ovunque il flusso del sangue.
3.5.3 Meccanismo
natriuretico
Normalizza il ritorno venoso da livelli alti anomali
facilitando la perdita di acqua dal plasma, inducendo una diminuzione del
volume sanguigno; aumenta la perdita di sodio nelle urine inducendo lπacqua a
seguirlo per osmosi.
3.6 Volume
minuto di sangue
(fig. 18-17)
Volume minuto - determinato dalla grandezza del
gradiente di pressione e dalla resistenza periferica.
Legge di Poiseuille - Volume minuto = Gradiente di
pressione/resistenza.
4.0 Misurazione
della pressione del sangue
Sono trattati i seguenti temi:
- Pressione
sanguigna arteriosa.
- Rapporto
tra emorragia arteriosa e venosa.
4.1 Pressione
sanguigna arteriosa
(fig. 18-18)
Misurata con lπaiuto dello sfigmomanometro e dello
stetoscopio; ascoltare i toni di Korotkoff quando la pressione del bracciale viene
gradualmente diminuita.
Sono trattati i seguenti argomenti:
- Pressione
sanguigna sistolica.
- Pressione
sanguigna diastolica.
- Pressione
differenziale.
4.1.1 Pressione
sanguigna sistolica
Forza di spinta del sangue contro le pareti
dellπarteria quando i ventricoli si stanno contraendo.
4.1.2 Pressione
sanguigna diastolica
Forza di spinta del sangue contro le pareti
dellπarteria quando i ventricoli sono rilasciati.
4.1.3 Pressione
differenziale
Differenza fra la pressione sanguigna sistolica e
diastolica.
4.2 Rapporto
tra emorragia arteriosa e venosa
Emorragia arteriosa - il sangue esce dallπarteria a
fiotti per lπalternarsi dellπaumento e diminuzione della pressione sanguigna
arteriosa.
Emorragia venosa - il sangue fluisce lentamente e
continuamente per la pressione bassa e praticamente costante.
5.0 Velocit‡
del sangue
Sono trattati i seguenti argomenti:
- Velocit‡
e sezione.
- Velocit‡
arterie - capillari.
- Velocit‡
capillari - vene.
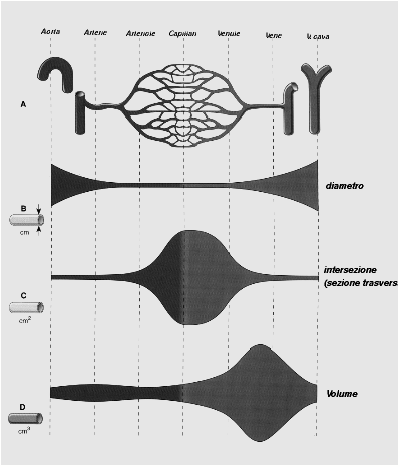
5.1 Velocit‡
e sezione
(fig. 18-19)
La velocit‡ del sangue Ë regolata dal principio
fisico per il quale un liquido scorre da un punto con una data sezione
trasversa a un altro con sezione maggiore, la sua velocit‡ rallenta ove la
sezione trasversa diviene maggiore.
5.2 Velocit‡
arterie - capillari
Il sangue scorre pi˘ lentamente nelle arteriole che
nelle arterie poichÈ la sezione totale delle arteriole Ë maggiore di quella
delle arterie e il flusso sanguigno dei capillari Ë pi˘ lento di quello delle
arteriole.
5.3 Velocit‡
capillari - vene
Lπarea di sezione trasversa delle venule Ë pi˘
piccola di quella dei capillari e questo fa aumentare la velocit‡ del sangue
nelle venule e poi nelle vene che hanno unπarea di sezione trasversa totale
ancora pi˘ piccola.
6.0 Polso
arterioso
Polso arterioso - alternarsi dellπespansione e
rilasciamento di unπarteria: il significato clinico Ë di rilevare informazioni
importanti che riguardano il sistema cardiovascolare, vasi sanguigni e
circolazione.
Sono trattati i seguenti argomenti:
- Meccanismo.
- Onda
sfigmica.
- Percezione
del polso.
- Polso
venoso.
6.1 Meccanismo
La presenza del polso Ë dovuta a due fattori:
- Lπalternarsi
dellπaumento e della diminuzione della pressione nei vasi.
- Lπelasticit‡
delle pareti delle arterie permette loro di espandersi con lπaumento della
pressione e di rilasciarsi con la diminuzione della stessa.
6.2 Onda
sfigmica
- Ogni onda sfigmica che parte a ogni contrazione
ventricolare avanza come unπonda di espansione lungo le arterie.
- Gradualmente
si affievolisce via via che avanza, scomparendo nei capillari.
6.3 Percezione
del polso
(fig. 18-20)
Dove unπarteria passa vicino alla superficie del
corpo al di sopra di un osso o qualche altra struttura consistente
6.4 Polso
venoso
Esiste un polso palpabile solamente nelle grosse
vene; principalmente vicino al cuore; di scarsa importanza clinica.
7.0 Modificazioni
nel corso della vita
Della fisiologia cardiovascolare.
7.1 Cambiamenti
funzionali
I cambiamenti funzionali del cuore e dei vasi
sanguigni avvengono parallelamente ai loro cambiamenti strutturali.
7.2 Pressione
sanguigna arteriosa
Aumenta con lπet‡.
7.3 Frequenza
cardiaca
Nei bambini varia molto di pi˘ che negli adulti.
8.0 Quadro
generale del flusso sanguigno del corpo nel suo insieme
8.1 Funzione
Il flusso sanguigno trasporta sostanze da un luogo ad
un altro e distribuisce calore e pressione.
8.2 Omeostasi
» vitale nel mantenere la pressione e lπambiente
interno.
9.0 Meccanismi
di malattia: alterazioni della fisiologia cardiovascolare
Sono trattati i seguenti temi:
- Alterazioni
della fisiologia cardiovascolare.
- Choc
circolatorio.
9.1 Alterazioni
della fisiologia cardiovascolare
Sono trattati i seguenti temi:
- Ipertensione.
- Insufficienza
cardiaca.
9.1.1 Ipertensione
La pressione sanguigna Ë elevata quando la forza del
sangue esercitata dai vasi sanguigni arteriosi supera una pressione di 140/90
mm di Hg.
Lπipertensione si manifesta con lievi sintomi,
(Killer silenzioso).
Sono accennati i seguenti argomenti:
- Tipo
primaria-essenziale.
- Tipo
secondaria.
- I
fattori di rischio.
9.1.1.1 Tipo
primaria-essenziale
Eziologia non conosciuta.
9.1.1.2 Tipo
secondaria
Causata da malattie dei reni, problemi ormonali,
contraccettivi orali, gravidanza, stress.
9.1.1.3 Fattori
di rischio
Ereditari, razza, et‡, sesso maschile, stress,
obesit‡, insufficienza di calcio, alcool, caffeina, fumo, scarso esercizio
fisico e in genere quegli individuali che tendono a interiorizzare i problemi.
I menefreghisti raramente soffrono di ipertensione.
9.1.2 Insufficienza
cardiaca
Incapacit‡ del cuore di pompare abbastanza sangue per
la sopravvivenza.
Sono accennati i seguenti argomenti:
- Cardiomiopatia.
- Insufficienza
cardiaca congestizia (insufficienza cardiaca sinistra).
- Insufficienza
cardiaca destra.
9.1.2.1 Cardiomiopatia
La malattia del tessuto miocardico puÚ ridurre
lπefficienza nella pompa cardiaca.
9.1.2.2 Insufficienza
cardiaca congestizia (insufficienza cardiaca sinistra)
Incapacit‡ del ventricolo sinistro di pompare
sufficientemente sangue nel circolo sistemico.
9.1.2.3 Insufficienza
cardiaca destra
Spesso deriva da malattie che iniziano dal cuore
sinistro o causata dal cuore polmonare.
9.2 Choc
circolatorio
Insufficienza del sistema circolatorio a distribuire
ossigeno ai tessuti
Sono accennati i seguenti argomenti:
- Lo choc
cardiogeno.
- Lo choc
ipovolemico.
- Lo choc
neurogeno.
- Lo choc
anafilattico.
- Lo choc
settico.
9.2.1 Choc
cardiogeno
Deriva da ogni tipo di insufficienza cardiaca.
9.2.2 Choc
ipovolemico
Deriva dal basso volume sanguigno nei vasi.
9.2.3 Choc
neurogeno
Deriva da una diffusa dilatazione dei vasi sanguigni
per uno squilibrio degli stimoli nervosi alla muscolatura dei vasi sanguigni.
9.2.4 Choc
anafilattico
Deriva da una reazione allergica acuta detta
anafilassi.
9.2.5 Choc
settico
Deriva da una setticemia; agenti infettivi che
rilasciano tossine nel sangue.
|
|
|||||||
|
|
|
||||||
|
|
|||||||
|
© 2005 P. Forster & B. Buser via Tesserete,
CH-6953 Lugaggia, Switzerland Everyone is permitted to copy
and distribute verbatim copies of this license document, but changing it is
not allowed. GFDL Gnu Free Documentation
License Il materiale contenuto in questo sito puÚ essere
usato secondo le leggi Statunitensi sul (non per scopi di lucro; citazione della fonte). |


