|
|
Medicina popolareper autodidatti
agosto 3, 2005 |
|
Indice della pagina 1.0 Metodi di
visita cardiaca 1.1
Visita corporea 1.2
Visite complementari 1.3
Visite alternative 2.0 Disordini
cardiaci 2.1
Insufficienza cardiaca 2.2
Terapie per insufficienze cardiache 2.3
Infiammazioni cardiache 2.4
Disturbi di valvole cardiache 2.5
Disturbi cardiaci innati 2.6
Disturbi di ritmo cardiaco 2.7
Disordini delle coronarie 3.0 Terapia
cardiaca medicamentosa 3.1
Glicosidi cardiaci (di digitalis) 3.2
Betabloccanti 3.3
Diuretici 3.4
Anticoagulanti 4.0 Ricettario
cardiaco 4.1
Regole dietetiche e di stile di vita 4.2
Micronutrienti 4.3
Ricettario naturopatico |
PT 4.2 Malattie cardiache
© Peter Forster Bianca Buser Pagine correlate: MmP 14.2
|
|
|
|
Indice PT
4.2
1.0 Metodi
di visita cardiaca
1.1 Visita
corporea
1.1.1 Ispezione
1.1.2 Palpazione
1.1.3 Percussione
1.1.4 Auscultazione
1.1.5 Misurazione
pressione
1.1.5.1 Misurazione
secondo Riva-Rocci
1.1.5.2 Valori
di referenza per la pressione a riposo
1.1.6 Misurazione
del polso
1.1.6.1 Frequenza
1.1.6.2 Regolarit‡
1.1.6.3 Sopprimibilit‡
e durezza
1.1.6.4 Ampiezza
1.2 Visite
complementari
1.2.1 Elettrocardiogramma
1.2.2 Radiografie
1.2.3 Ultrasuoni
1.2.4 Cateteri
cardiaci
1.2.5 Angiografia
coronarica
1.3 Visite
alternative
1.3.1 Patofisiognomia
e diagnostica visuale
1.3.2 Agopuntura
1.3.3 Diagnostica
Mayr
2.0 Disordini
cardiaci
2.1 Insufficienza
cardiaca
2.1.1 Stadi
e conseguenze di insufficienza cardiaca
2.1.2 Cause
di insufficienza cardiaca
2.1.3 Insufficienza
cardiaca sinistra
2.1.3.1 Dispnea
e tachipnea
2.1.3.2 Ortopnea
2.1.3.3 Asma
cardiaca
2.1.3.4 Edemi
polmonari
2.1.4 Insufficienza
cardiaca destra
2.1.4.1 Ripercussione
su organi addominali
2.1.4.2 Edemi
2.1.4.3 Nicturia
2.1.4.4 Ristagno
venoso
2.2 Terapie
per insufficienze cardiache
2.3 Infiammazioni
cardiache
2.3.1 Endocardite
2.3.2 Miocardite
2.3.3 Pericardite
2.4 Disturbi
di valvole cardiache
2.4.1 Stenosi
mitrale
2.4.2 Insufficienza
mitrale
2.4.3 Stenosi
valvola aortica
2.4.4 Insufficienza
valvola aortica
2.5 Disturbi
cardiaci innati
2.5.1 Difetto
del setto atriale
2.5.2 Difetto
del setto ventricolare
2.5.3 Dotto
di Botalli aperto
2.5.4 Tetralogia
di Fallot
2.5.5 Stenosi
dellπarteria polmonare
2.5.6 Stenosi
della valvola aortica
2.5.7 Stenosi
dellπistmo aortico
2.6 Disturbi
di ritmo cardiaco
2.6.1 Extrasistole
2.6.2 Tachicardia
2.6.3 Bradicardia
2.7 Disordini
delle coronarie
2.7.1 Angina
pectoris
2.7.2 Infarto
miocardico
2.7.2.1 Infarto
miocardico ≥muto≤
2.7.2.2 Sintomi
di infarto ≥acuto≤
2.7.2.3 Rischi
per lπinfarto miocardico
2.7.2.4 Pronto
soccorso
3.0 Terapia
cardiaca medicamentosa
3.1 Glicosidi
cardiaci (di digitalis)
3.2 Betabloccanti
3.3 Diuretici
3.4 Anticoagulanti
4.0 Ricettario
cardiaco
4.1 Regole
dietetiche e di stile di vita
4.2 Micronutrienti
4.3 Ricettario
specifico
4.3.1 Insufficienza
cardiaca
4.3.2 Tachicardia,
extrasistole
4.3.3 Angina
pectoris
4.3.4 Sclerosi
arteriale/coronarica
4.3.5 Sintomi
stenocardiaci
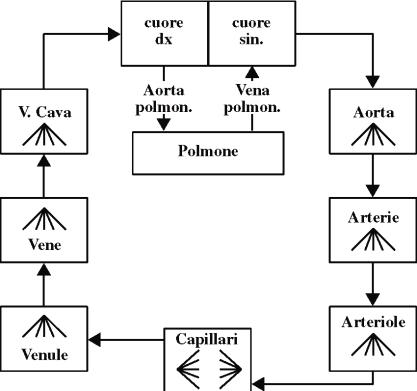
Come pro memoria ancora lo schema di
flusso del circuito cardiovascolare.
1.0 Metodi
di visita cardiaca
Sono trattati i seguenti temi:
- Visita
corporea
- Visite
complementari
- Visite
alternative
1.1 Visita
corporea
Sono trattati i seguenti temi:
- Ispezione
- Palpazione
- Percussione
- Auscultazione
- Misurazione
pressione
- Misurazione
del polso
1.1.1 Anamnesi
e ispezione
Prima visione generale: cianosi (bluastro di labbra,
a causa di mancanza dπossigeno)? Pallido o rossori? Mancanza di fiato? Edemi?
Nicturia? Ristagno delle vene del collo?
1.1.2 Palpazione
Scossa apicale cardiaca: intersezione linea
mediaclavicolare/5a intercostale con mano piatta su torace ca. entro 2 cm2.
Spostamento a sinistra: ipertrofia cardiaca dx.
Spostamento a sinistra basso: ipertrofia e
dilatazione cardiaca sin.
1.1.3 Percussione
Determinare forma e dimensione del cuore. Sopra il
cuore, il suono Ë ottuso, sopra i polmoni sonoro.
1.1.4 Auscultazione
Suoni emessi dalla chiusura delle valvole ed ev.
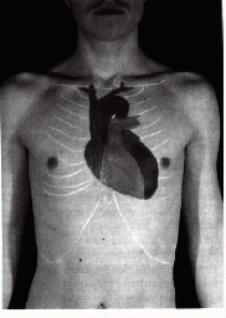
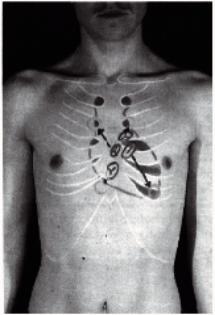
variazioni/suoni sovrapposti. Stetoscopio.
Valvola aortica 2∞
intercostale dx.
parasternale.
3∞
intercostale sin. parasternale (Eub).
Valvola polmonare 2∞
intercostale sin. Parasternale.
Valvola tricuspidale 4∞
intercostale dx. parasternale.
Valvola mitrale 5∞
intercostale sin. linea mediaclavic.
|
|
|
|
|
|||
1.1.5 Misurazione
pressione
Sono trattati i seguenti temi:
- Misurazione
secondo Riva-Rocci.
-
Valori di
referenza per la pressione a riposo.
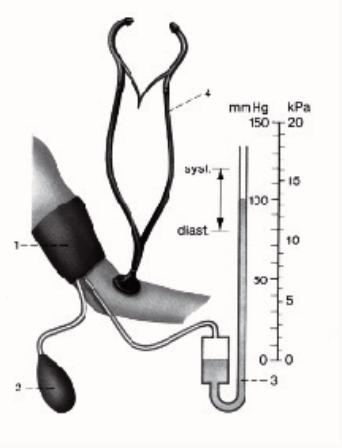
1.1.5.1 Misurazione
secondo Riva-Rocci
- Fascia
ca. 3 cm sopra falda gomito interno (spesso sin.).
- Tubo
manometro sopra arteria succlavia.
- Campana
stetoscopio su arteria (spesso sotto la fascia).
- Gonfiare
la fascia fino ad un valore sufficientemente alto da non sentire pi˘ il polso.
- Sgonfiare
la fascia lentamente fino a quando si sente il polso, leggere manometro (valore
sistolico).
- Sgonfiare
fino a quando sparisce di nuovo (valore diastolico).
1.1.5.2 Valori
di referenza per la pressione a riposo
Secondo i vecchi medici, la sistole non doveva
superare lπet‡ + 100; la diastole non sorpassare 100 e il polso a riposo non
sorpassare il 100 (tachicardia). Lπorganizzazione mondiale per la salute (WHO
World Health Organization) e ≥il Pschyrembel≤ (la pi˘ rinomata enciclopedia
medica tedesca) danno dei valori un poπ differenti.
secondo WHO:
sistole diastole
normale ä140 ä90
limite ä160 ä95
alta >160 >95
Ipertensione mite 95ä104
Ipertensione media 105ä114
Ipertensione grave Ñ
115
secondo Pschyrembel (normale):
neonato 60ä80 â
140
allattato 80ä90 â
120
ä10 90/60 â
90 m f m f
10ä30 110 75 62ä70 75 -6% +4% 30ä40 125 85 62ä70 75 0% +6%
40ä60 140 90 62ä70 75 +8% +12%
60ä 150 90 80ä85 80ä85 +23% +23%
sistole diastole polso M.R.
rate
metabolica*
vedi riassunto tabella allegata ≥Valori di
riferenza pressione≤
* rate metabolica MR=0.75*(P+0.74*a)-72 -
P=polso; a=sistole-diastole
Esempio: maschio
63 anni, valori medi di 15 misure rilevate in una settimana:
pressione
147/92; polso 83: a=147-92=55
MR= 0.75* (83+ (0.74*55)) -72 =
0.75* (83+ 40.7) -72 =
(0.75* 123.7) -72 =
92.78 -72 = +21%
Per una persona oltre ai sessantπanni sistole, polso
e la rate metabolica sono nella norma mentre la diastole Ë leggermente alta.
La pressione e il polso a riposo e a digiuno variano
molto rispetto ai valori sotto carica e in fase digestiva per evidenti motivi
fisiologici. » molto aleatorio basarsi su uno o pochi valori misurati.
Inoltre, sono significative la misurazione
aleatoria/e lπelaborazione statistica per capire il modo di reazione
cardiovascolare
1.1.6 Misurazione
del polso
La palpazione del polso e il conto dei battiti
(normalmente A. radialis. sin.) con indice/medio/anulare permette di misurare
la frequenza e di valutare regolarit‡, sopprimibilit‡, durezza e ampiezza del
battito cardiaco. Nella medicina tradizionale cinese Ë unπarte diagnostica.
Sono trattati i seguenti argomenti:
- Frequenza
- Regolarit‡
- Sopprimibilit‡
e durezza
-
Ampiezza.
1.1.6.1 Frequenza
- Polso
normale a riposo per adulti 60ä80/min.
- Bambini
e anziani hanno un battito pi˘ veloce.
- Sportivi/allenati
hanno un polso pi˘ lento (cuore ipertrofizzato).
1.1.6.2 Regolarit‡
Estrasistole e/o perdite di battiti.
1.1.6.3 Sopprimibilit‡
e durezza
- Misura
approssimativa per la sistole se non disponibile un apparecchio per la
misurazione.
- Sistole
alta ã> polso duro; sistole bassa ã> polso floscio.
1.1.6.4 Ampiezza
Misura approssimativa per la differenza fra sistole e
diastole e volume di battito, se non disponibile un apparecchio per la
misurazione.
1.2 Visite
complementari
Sono trattati i seguenti argomenti:
- Elettrocardiogramma
- Radiografie
- Ultrasuoni
- Cateteri
cardiaci
- Angiografia
coronarica
1.2.1 Elettrocardiogramma
Si registrano i potenziali di stimolazione elettrica
nervosa dei muscoli cardiaci per dedurre ev. anomalie e le loro cause.
1.2.2 Radiografie
Per valutare forma e ampiezza del cuore.
1.2.3 Ultrasuoni
Per misurare lo spessore delle pareti cardiache,
controllo di funzionalit‡ delle valvole ed ev. edemi pericardici.
1.2.4 Cateteri
cardiaci
A partire da un vaso periferico e sotto controllo
radiologico si porta una sonda nella parte del cuore voluta per visionare,
misurare o levare delle parti.
1.2.5 Angiografia
coronarica
Sostanze di contrasto nelle coronarie permettono la
visione di aberrazioni sullo schermo radiologico.
1.3 Visite
alternative
Sono trattati i seguenti argomenti:
- Patofisiognomia
e diagnostica visuale
- Agopuntura
- Diagnostica
Mayr.
1.3.1 Patofisiognomia
e diagnostica visuale
- Cianosi
delle labbra e viso pallido: miocardite e disordini funzionali cardiaci.
- Cianosi
delle labbra e viso normale: insufficienza cardiaca.
- Cianosi
delle guance: spesso indicatore per disturbo mitrale ed ev. cardio polmonare
(lesione cardiaca che causa alta pressione nella circolazione polmonare).
1.3.2 Agopuntura
Test dellπ≤allarme del cuore≤: punto 2 cm sotto punta
xiloide sensibile a pressione: lesione cardiaca funzionale o organica.
1.3.3 Diagnostica
Mayr
Controllo di formazione ≥gobba cardiaca≤: Mm.
intercostali sopracardiaci formano una corazza per scaricare il cuore ≥debole≤.
2.0 Disordini
cardiaci
Sono trattati i seguenti temi:
- Insufficienza
cardiaca
- Terapie
per insufficienze cardiache
- Infiammazioni
cardiache
- Disturbi
di valvole cardiache
- Disturbi
cardiaci innati
- Disturbi
di ritmo cardiaco
- Disordini
delle coronarie.
2.1 Insufficienza
cardiaca
(Insufficienza miocardica) debolezza del
muscolo cardiaco che non riesce pi˘ a pompare in periferia la quantit‡
richiesta di sangue. Normalmente comincia con unπinsufficienza sinistra, alla
quale segue la destra e diventa cosÏ globale.
Crea diversi sintomi come:
- Ristagni
nella circolazione polmonare e/o sistemica con difficolt‡ respiratorie
(dispnea), edemi periferici e ristagni in altri organi.
- Ampiamento
cardiaco.
- Tachicardia.
- Cianosi.
I sintomi saranno discussi pi˘ profondamente
in seguito.
Sono trattati i seguenti temi:
- Stadi e
conseguenze di insufficienza cardiaca.
- Cause di
insufficienza cardiaca.
- Insufficienza
cardiaca sinistra.
- Insufficienza
cardiaca destra.
2.1.1 Stadi
e conseguenze di insufficienza cardiaca
Clinicamentee si distinguono quattro stadi:
I senza disturbi
a riposo e sotto carica.
II resa
limitata in lavori mediopesanti.
III resa
limitata in cariche piccole
IV disturbi
gi‡ a riposo.
Il cuore risponde a una carica aumentata con
ipertrofia muscolare (da 300 g normale fino a oltre 500 g). Spesso
contemporaneamente sclerosi coronarica e quindi sottoalimentazione di ossigeno
ã> angina pectoris, infarto cardiaco.
2.1.2 Cause
di insufficienza cardiaca
- Cardiache:
insufficienza coronarica, infarti miocardici, disturbi ritmici (estrema tachi-
o bradicardia), disturbi di valvole, aberrazioni anatomiche/funzionali.
- Estracardiali:
pressione patologica (portale, polmonare, venale, essenziale, endocrina,
neurovegetativa, medicamentosa, alimentare, cardiovascolare...), anemia,
ipossia (mancanza O2 in sangue/tessuti), pressione aumentata nel circuito
polmonare.
2.1.3 Insufficienza
cardiaca sinistra
Come discusso nel capitolo precedente ci sono
molteplici cause, gli effetti sono sempre i medesimi:
- Ristagno
davanti al cuore sinistro, perchÈ la resistenza della circolazione sistemica Ë
aumentata.
- Il
ristagno si propaga fino ai polmoni che si trovano sotto pressione, ciÚ crea
una bronchite cronica da ristagno. Il paziente accusa mancanza di fiato e
tosse.
- Il
disagio peggiora sotto carica (scale) e sdraiati (pressione autostatica
diminuisce)
i
sintomi sono da distinguere bene perchÈ da chiarire.
Sono trattati i seguenti sintomi:
- Dispnea
e tachipnea
- Ortopnea
- Asma
cardiale
- Edemi
polmonari.
2.1.3.1 Dispnea
e tachipnea
- Dispnea
ã> mancanza di fiato.
- Tachipnea
ã> fiato accelerato sotto cariche sempre minori e alla fine anche a riposo.
2.1.3.2 Ortopnea
Sdraiato si accentua la dispnea e si deve dormire con
il torace eretto, perchÈ il sangue possa rifluire dai polmoni al cuore.
2.1.3.3 Asma
cardiaca
Attacchi notturni di mancanza di fiato, battito
cardiaco, tosse e fame di aria. Sparisce quando il paziente si alza
(ortostatico) e apre la finestra (ossigeno).
2.1.3.4 Edemi
polmonari
Sono la conseguenza dellπasma cardiaca: ristagno di
sangue nei polmoni, pressione del plasma sanguigno negli alveoli del polmone
che si riempiono di liquido che impedisce lo scambio di gas:
- dispnea
grave
- cianosi
- rumori
respiratori ≥bollenti≤
- tachicardia,
sudore, panico mortale.
» una condizione letale, spesso provocata da infarto
cardiaco che richiede un immediato pronto soccorso.
2.1.4 Insufficienza
cardiaca destra
Quasi sempre una fase susseguente di insufficienza sinistra
che si propaga anche nella parte destra con ristagno davanti al cuore destro e
agli organi precursori (fegato, intestino, rene, milza).
Sono trattati i seguenti sintomi:
- Ripercussione
su organi addominali
- Edemi
- Nicturia
-
Ristagno
venoso.
2.1.4.1 Ripercussione
su organi addominali
- Il
fegato si ingrandisce, Ë molle e fa male alla pressione, perchÈ puÚ
immagazzinare tanto sangue, il che a lungo disturba le sue funzioni principali.
- In
conseguenza cπË ristagno nella vena porta e negli organi gastrointestinali con
sintomi come costipazione, meteorismo (gas intestinali), mancanza di appetito,
gastriti. Spesso non interpretati come insufficienza cardiaca perchÈ sintomi
anche di altri disturbi.
- Le
funzioni renali sono spesso impedite.
- La milza
puÚ essere ingrandita (deposito sangue).
2.1.4.2 Edemi
Il ristagno impedisce alle vene di asportare
completamente il liquido interstiziale: verso sera edemi nella caviglia, gamba.
Di notte, le vene riassorbono il liquido, il che
porta a ã> nicturia.
2.1.4.3 Nicturia
Dover urinare durante la notte.
2.1.4.4 Ristagno
venoso
Sul paziente sdraiato si vedono bene le vene del
collo. Si controllano le vene del dorso della mano: alzandola, la pressione
ortostatica dovrebbe superare la pressione venosa e la vena si ritira. Se no
indice di insufficienza cardiaca destra.
2.2 Terapie
per insufficienze cardiache
Le forme gravi vanno trattate dal medico che dovrebbe
tentare di scoprire le cause e trattarle oltre a migliorarne i sintomi. Questo
tocca anche a noi naturopati che abbiamo spesso a che fare con le forme meno
drammatiche.
La classica terapia clinica usa due fitoterapeutici:
- Digitalis
purpurea.
- Strophantis
gratus.
Richiedono grande esperienza perchÈ cåË solo una
piccola distanza tra dose terapeutica e dose tossica, soprattutto per
Digitalis; Strophantas Ë pi˘ facile da applicare perchÈ viene presto
catabolizzato ed escretato. Per entrambi i rimedi, lπuso Ë molto individuale,
legato al cliente, alla sua patologia e allπevoluzione nel tempo.
Altre piante (meno rischiose) usate per
insufficienze cardiache sono:
- Scilla
maritima insuff. media e diuretico.
- Convallaria
maialis insuff. media.
- Adonis
vernalis cardiosedativo.
Combinate secondo la patologia con carvo
(gastrocardiale), crataegus (bradicardia), valerianae (calmante).
Ricette fitoterapeutiche ã> ris. A) äE).
Tutto questo mira allo scopo di far funzionare meglio
il muscolo cardiaco e la sua ossigenazione.
Non dimenticare la ricerca della causa, per una sua
eventuale soppressione.
Importante e spesso negato Ë il controllo
respiratorio del cliente:
esercitare lo svuotamento dei polmoni e tenerli vuoti
con esercizi respiratori.
2.3 Infiammazioni
cardiache
Possono infiammarsi tutti e tre gli strati del cuore
creando:
- Endocardite
- Miocardite
- Pericardite
Vista la gravit‡ delle malattie, la loro cura Ë
riservata al medico.
2.3.1 Endocardite
Infiammazione specialmente delle valvole con relativi
disordini:
- Stenosi
a causa di cicatrici (apertura impedita).
- Distruzione
dei bordi delle valvole con flusso pendolare (chiusura impedita).
Cause di endocarditi sono:
- ≥Febbre
reumatica≤: dopo infezioni di streptococchi (es. angina/tonsillite) e reazione
antigene/anticorpo sulle valvole con deposito di fibrina/trombociti/eritrociti.
- Batterica:
in seguito a sepsis generale (es. infezione radice dentale) e colonializzazione
delle valvole.
Forme acute (febbrili) e forme
occulte con impressione di malattia, temperature subfebbrili.
- Abatterica:
raro in seguito a malattie autoimmunitarie (es. poliartrite, Morbo Bechterew,
Lupus erythematodes).
2.3.2 Miocardite
Infiammazione del muscolo:
- Reumatoide
(vedi sopra): spesso con endo-/pericardite.
- Infettosa:
in seguito ad infezioni come ditteria, scarlattina, toxoplasmosi, trichinosi.
2.3.3 Pericardite
Infiammazione del pericardio (sierosa e/o fibrosa) in
seguito a infiammazione reumatica, poliartrite, collagenosi, infarto cardiaco,
allergie, infezioni ma anche idiopatica (senza causa apparente).
- Forma
acuta: ematoma pericardico, dolore dietro lo sterno, febbre, tachipnea. Se
molto virulenta rischio di tamponamento (si riempie completamente con siero
tessutale/sangue).
- Forma
cronica: se dura pi˘ di tre mesi.
- Forma
cronica costrittiva: dopo la guarigione cicatrizzazione con increspamento o
congiunzione delle lamine ev. con sedimenti calcari (cuore corazzato).
Movimento del cuore impedito con dispnea e insufficienza cardiaca.
Secondo le alterazioni del pericardio si distingue:
- Pericardite
secca con fibromi e dolori intorno alle parti infiammate. Con lo stetoscopio si
sentono spesso rumori di attrito.
- Pericardite
essudativa: liquido tra le parti infiammate, senza dolore.
2.4 Disturbi
di valvole cardiache
Possono essere innati o acquisiti. Quelli acquisiti
sono normalmente conseguenze di endocarditi con cicatrizzazione che possono
creare:
- insufficienza:
la valvola non chiude pi˘ bene e una parte del sangue rifluisce.
- stenosi:
non apre pi˘ bene e passa solo una parte del sangue.
Normalmente sono colpite la valvola mitrale
(sinistra) e/o aortica, raramente la tricuspidale/polmonare.
Sono trattati i seguenti temi:
- Stenosi
mitrale.
- Insufficienza
mitrale.
- Stenosi
valvola aortica.
- Insufficienza
valvola aortica.
2.4.1 Stenosi
mitrale
Apertura mitrale ridotta ã> aumento pressione
atrio sin. ã> ipertrofia musc. atrio sin. ã> senza disagio.
Se sclerosi coronarica o massa critica cardiaca (500
g); ristagno di sangue nel polmone ã> sintomi come insufficienza cardiaca
sin. ã> arteriole/arterie polmonari si costringono per evitare edemi
polmonari ã> lesione vasi ã> ristagno sangue cuore dx ã> sintomi sono
insufficienza cardiaca dx.
Lo stiramento dellπatrio sin. crea disturbi ritmici
fino ad oscillamento.
Il paziente mostra spesso guance cianotiche (faccia
mitrale). Nellπauscultazione si trova il primo suono cardiaco accentuato
(timpanico).
2.4.2 Insufficienza
mitrale
Chiusura mitrale ridotta ã> riflusso sangue ã>
compensazione ipertrofia musc. cuore sin. ã> senza disagio se riflusso >
2 l/min.: sintomi come insuff. sin. ã> insuff. dx.
Nellπauscultazione il primo suono Ë debole.
2.4.3 Stenosi
valvola aortica
Apertura valvola aortica ridotta ã> ipertrofia
musc. ventricolare sin. ã> ipertrofia musc. atriali sin. ã> senza
disagio.
Se sclerosi coronarica o massa > 500 g:
dilatazione cardiaca ã> sintomi come insufficienza
cardiaca sin. ã> insufficienza cardiaca dx.
Palpazione del polso debole, ampiezza molto ridotta,
cianosi periferica causa mancanza O2.
2.4.4 Insufficienza
valvola aortica
Chiusura valvola aortica ridotta ã> rinflusso
sangue nel ventricolo sin. ã> compensazione per ipertrofia muscolare
ventricolare sin./atrio sin. ã> senza disagio.
Se condizioni sfavorevoli:
sistole alta (lavoro ventricolo sin.) ã> diastole
bassa (rinflusso di sangue dallπaorta nellπatrio sin.) palpabile come polso
duro, martellato.
2.5 Disturbi
cardiaci innati
Non trattati da naturopati, ma dobbiamo conoscerli
per adattare le altre cure.
Cause sono normalmente condizioni sfavorevoli in
gravidanza:
- Infezioni
della madre (spec. rosolia).
- Mancanza
di ossigeno del feto.
- Alcool,
medicamenti, raggi ionizzanti durante la gravidanza.
Possono essere colpiti dalla malformazione:
- Le
valvole.
- Il
setto interventricolare.
- Le parti
≥iniziali≤ dei grandi vasi.
Per motivi sistematici si distingue in malformazioni
con o senza ≥shunt≤ (corto circuito, apertura non prevista dellπinventore).
Secondo il flusso erroneo del sangue si parla di shunt dx. ã> sin. o sin.
ã> dx.
Sono trattati i seguenti temi:
- Difetto
del setto atriale.
- Difetto
del setto ventricolare.
- Dotto di
Botalli aperto.
- Tetralogia
di Fallot.
- Stenosi
dellπarteria polmonare.
- Stenosi
della valvola aortica.
- Stenosi
dellπistmo aortico.
2.5.1 Difetto
del setto atriale
Apertura tra i due atri, flusso erroneo sin. ã>
dx. Il disagio dipende dallπampiezza dellπapertura: dispnea, batticuore sotto
carica.
2.5.2 Difetto
del setto ventricolare
Apertura tra i due ventricoli, flusso erroneo sin.
ã> dx. Il disagio dipende dallπampiezza dellπapertura: dispnea, batticuore
sotto carica.
2.5.3 Dotto
di Botalli aperto
Allo stadio fetale messo tra arteria polmonare e
aorta, perchÈ il feto non respira. Se non si chiude nei tre mesi dopo il parto
ã> dotto di Botalli aperto. Disagio dipende dallπampiezza dellπapertura:
dispnea, batticuore, cuore che punge.
2.5.4 Tetralogia
di Fallot
Combinazione di quattro malformazioni:
- Difetto
del setto ventricolare.
- Stenosi
dellπarteria polmonare.
- Ipertrofia
cardiaca dx.
- Spostamento
parziale dellπaorta a dx.
Grande mancanza di ossigeno con cianosi e dita ≥a
bastoni di tamburo≤. Operazione necessaria per superare i ventπanni di vita.
2.5.5 Stenosi
dellπarteria polmonare
Apertura delle valvole polmonari impedita. Muscoli
del ventricolo destro ipertrofizzati per compensazione. Mancanza di ossigeno
nel corpo e cianosi.
2.5.6 Stenosi
della valvola aortica
Apertura delle valvole aortiche impedita. Ampiezza di
pressione diminuita e sintomi di insufficienza cardiaca sin.
2.5.7 Stenosi
dellπistmo aortico
Riduzione del diametro dellπarco dellπaorta. Afflusso
estremit‡ superiori (prima dellπarco) normale, mentre le estremit‡ inferiori
(dopo lπarco ristretto) hanno afflusso ematico ridotto.
2.6 Disturbi
di ritmo cardiaco
Il ritmo cardiaco Ë comandato autonomamente dal nodo
senoatriale. Viene influenzato dal SN. simpatico che ne aumenta la frequenza e
del SN. parasimpatico che lπabbassa.
Disturbi ritmici sono tachicardia (> 80 min-1),
bradicardia (< 60 min-1) ed extrasistole.
Sono trattati i seguenti temi:
- Extrasistole
- Tachicardia
- Bradicardia.
2.6.1 Extrasistole
Extrasistole Ë detta una contrazione spontanea del M.
cardiaco insinuata nel normale ritmo cardiaco. FinchÈ si tratta di casi
sporadici, non sembrano aver importanza, se diventano frequenti e appaiono in
cascate possono essere i preliminari della tachicardia.
Certi pazienti non notano le loro extrasistoli, altri
accusano ≥impedimento≤ o ≥cessioni≤ del battito, il che puÚ causare disagio,
ansia, paura.
Nel caso di extrasistole regolari si distingue:
- Bigiminia:
ogni battito Ë seguito da unπextrasistole.
- Trigiminia:
ogni battito Ë seguito da due extrasistole.
Le cause di extrasistole possono essere:
- Ipersensibilit‡
del sistema neurovegetativo.
- Miocardite
(infiammazione M. cardiaco).
- Insufficienza
coronarica.
- Intossicazione
(p. es. sovradosaggio digitalis): rivolgersi al medico per adattare la
medicazione.
ãã
Mai farlo da sÈ! ãã
I fitoterapeutici contro extrasistole sono:
- Crateagus
per le forme bradicardiche.
- Sarothamnus
scoparius per le forme tachicardiche.
2.6.2 Tachicardia
Battito anormalmente accelerato in condizioni di
riposo (> 80ä100/min-1).
Le cause possono essere:
- Choc
di circolazione (ipovolemia).
- Febbre
(1∞C aumenta di ca. 10 battiti).
- Ipertiroidosi.
- Miocardite,
sclerosi coronarica, infarto cardiaco.
- Ipersensibilit‡
neurovegetativa (simpatotonico).
- Essenziale
(idiopatica).
- Parossismale
(di colpo 100ä200/min. per ore o giorni).
Come pronto soccorso si tenta una stimolazione del
parasimpatico (leggera pressione sul bulbo oculare e/o sulle carotidi). Poi si
cerca la causa e si tratta quella.
Se il battito aumenta a 150ä300/min subito pronto
soccorso, se aumenta sopra i 300/min-1 fino allπarrivo del medico ã>
massaggio del cuore, ev. respirazione dπemergenza e se possibile accesso venoso
per il medico.
Le forme pi˘ gravi (>100/min-1) vanno
assolutamente trattate dal medico (che prescrive spesso betabloccanti).
Le forme meno gravi rispondono bene ai
fitoterapeutici:
- Sarothamnus
(spartium) scoparius per ammortamento di stimolo cardiaco ã> ric. F), G).
- Gelsemium
sempervivens per ammortamento neurovegetativo ã> ric. H).
2.6.3 Bradicardia
Battito rallentato in modo anormale (< 60/min).
Succede anche a grandi sportivi e specialisti dei lavori forzati (causa di una
massa cardiaca elevata) dove puÚ ancora stare nella norma
fisiologica/costituzionale.
Cause di bradicardia patologica:
- Malattie
connesse a vagotonia cronica (epatite, ulcere gastriche/duodenaliä).
- Tifo
e paratifo.
- Aumento
della pressione cerebrale (tumori, edemi, ematomi cerebrali).
- Medicamenti
(sovradosaggio digitalis, rauwolfia).
- Insufficienza
cardiaca.
Si tratta secondo la causa.
2.7 Disordini
delle coronarie
Le coronarie nutrono il M. cardiaco con ossigeno e
altre sostanze per il suo funzionamento e asportano i residui.
Se aumenta la necessit‡ (per aumento massa cardiaca)
o se diminuisce la portata (spasmi vascolari, sclerosi coronarica) al punto che
non Ë pi˘ garantita lπordinaria alimentazione del M. cardiaco (insufficienza
coronarica), una parte del miocardio ≥muore≤ (infarto miocardico).
Sono trattati i seguenti temi:
- Angina
pectoris.
- Infarto
miocardico.
2.7.1 Angina
pectoris
Spasmo delle arterie coronariche; attacchi di dolori
toracali dietro lo sterno con ev. irraggiamento sul braccio ulnare, ev. anche
spalle, mandibole, tra le scapole o regione ≥plesso solare≤. Sensazioni di
strozzamento toracale, mancanza di fiato/soffocamento fino a panico di
distruzione/morte.
I seguenti stimoli possono provocare un attacco:
- Carica
fisica.
- Carica
emotiva.
- Freddo.
- Pasto
abbondante/pesante.
ã Da considerare/sospettare sempre come indice
preliminare di un infarto miocardico ã
Pronto soccorso con nitroglicerina sublinguale ã> ric.
I).
2.7.2 Infarto
miocardico
Necrosi di parti del M. cardiaco, di solito in
seguito a sclerosi coronarica ã> embolia coronarica. La grandezza e il luogo
di incastramento dellπembolo determina quanto tessuto muscolare cardiaco va in
necrosi. Variazioni tra microinfarto e infarto gigante.
Sono trattati i seguenti temi:
- Infarto
miocardico ≥muto≤.
- Sintomi
di infarto ≥acuto≤.
- Rischi
per lπinfarto miocardico.
- Pronto
soccorso.
2.7.2.1 Infarto
miocardico ≥muto≤
Ca. il 15% dei pazienti non sentono disagio, spesso
persone anziane e diabetici. Si sospetta neuropatia diabetica come causa per
mancanza di dolore.
2.7.2.2 Sintomi
di infarto ≥acuto≤
Come un forte attacco di angina pectoris. Come
diagnosi differenziale si sospetta lπinfarto, quando la nitroglicerina
(spasmolitico vascolare) non d‡ sollievo.
2.7.2.3 Rischi
per lπinfarto miocardico
In ordine di gravit‡:
- Ipercolesterinemia
(ereditaria, diabetica, renale, tiroidale, epatica,
> 200 mg% 300 mg% ã> 4 volte pi˘ rischio.
- Fumatori
(2ä3 volte pi˘ rischio).
- Ipertonia
arteriale: rischio proporzionale al valore di iperpressione.
- Diabetes
mellitus.
- Iperuricemia.
- Adiposit‡.
- Stress
psicosociale.
I maschi sono 4 volte pi˘ a rischio (50ä60 anni) che
le femmine (60ä70 anni).
2.7.2.4 Pronto
soccorso
In caso di sospetto:
- Chiamare
immediatamente il pronto soccorso.
- Se
possibile accesso venoso per il medico.
- Se
pressione sistolica > 120 mm Hg: 1ä2 capsule di nitroglicerina sublinguale
(se in possesso del paziente).
- Se cede
circolazione/respirazione: rianimazione forzata cardiaca/respiratoria fino
allπarrivo del medico calmare il paziente: la commozione aumenta lπadrenalina
che costringe i vasi caronarici, il che peggiora lπinfarto.
3.0 Terapia
cardiaca medicamentosa
Sono trattati i seguenti temi:
- Glicosidi
cardiaci (di digitalis).
- Betabloccanti.
- Diuretici.
- Anticoagulanti.
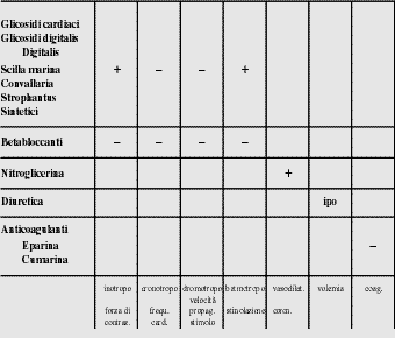
3.1 Glicosidi
cardiaci (di digitalis)
Applicati in caso di insufficienza cardiaca cronica
spec. con tachicardia 1982 in Germania: il 6% della popolazione medicata con
digitalis (4 Mio.) delle quali 3 Mio. senza necessit‡.
In 90.000 casi gravi sintomi di intossicamento da
digitalis.
Sintomi di sovradosaggio:
- Disturbi
del ritmo cardiaco (extrasistole, bradi- tachicardia).
- Nausea,
vomito, diarrea.
- Irrascibilit‡,
distrazione.
- Mal
di testa, nevralgie.
- Disturbi
visivi.
Ca aumenta lπeffetto, K lo diminuisce lπeffetto: non
applicare contemporaneamente.
Mai cambiare il dosaggio di un paziente. In caso di
sospettato sovradosaggio indicare al medico/clinica per adattamento
medicazione.
I preparati in commercio pi˘ noti sono: Digitoxin,
Digoxin e Strophantin, tutti sintetici.
ã> ric. A) äE) contengono una parte di glicosidi
cardiaci fitoterapeutici (Convallaria, Scilla).
3.2 Betabloccanti
Applicati per ridurre lπeffetto di adrenalina e
noradrenalina sul cuore. Abbassano il polso, stimolazione, forza cardiaca.
Spesso usati come profilassi dellπangina pectoris, tachicardia ma anche ipertonia
arteriale.
Controindicazioni:
- Disturbi
ostruttivi apparato respiratorio come asma bronchiale, perchÈ costrittore
bronchiale.
- Insufficienza
cardiaca.
- Disturbi
di stimolazione e propagazione stimoli.
- Diabete
mellito.
Effetti collaterali possibili: vertigine, stanchezza,
diarrea, distrazione e raramente eczema
Alternative fitoterapeutiche Ë la TM di Gelsomino
ã> ric. H), combinata secondo il caso con melissa, vischio, valeriana,
adonidis, crataegus.
3.3 Diuretici
Aumentano la secrezione di urina (e la perdita di
potassio) e sono applicati per diminuire edemi e diminuire lπipertensione
arteriale (ipovolemia) il che aumenta il rischio di trombosi, cosÏ che vengono
spesso combinati con anticoagulanti.
Le alternative fitoterapeutiche sono tante e spesso
applicate. Hanno fondamentalmente lo stesso effetto (anche se meno violente) e
in parte sostituiscono anche la perdita di minerali:
- Convallaria
e Scilla come tipici ≥rinforzanti≤ di M. cardiaco sono anche diuretici.
- Levisticum,
Rad. Petroselinum, Ononis spinosa, Equisetum arvense e Rad. Taraxaci sono
spesso usati in combinazione con altri farmaci per raggiungere anche un effetto
diuretico.
3.4 Anticoagulanti
Sostanze che frenano la coagulazione del sangue. Sono
usate dopo un infarto miocardico e nel rischio di trombosi/embolie.
Sono usate sostanze del tipo:
- Eparina
(dal fegato che lega la trombina e impedisce la formazione di fibrina). Agisce
subito ma tiene poche ore. Continuo controllo del medico per rischio di
emorragie.
- Cumarine
(impediscono la formazione di protrombina). Agisce dopo 24ä36 ore.
Controllo
del medico continuo (Quick-Test).
- Aspirina
cardio che non Ë un vero anti-coagulante ma viene usato spesso come prevenzione
perchË come inibitore di prostaglandine ha fra lπaltro un effetto inibitore su
microinfiammazioni e aggregazione di trombociti.
Di alternative fitoterapeutiche vere e proprie non ce
ne sono, anche se la cumarina Ë contenuta in diverse piante come nel Mellilotus
officinalis, nellπAsperula odorata e nella Ruta graveolens. Non sono di per sÈ
stesse anticoagulanti, ma agiscono cosÏ in presenza di processi di
putrefazione. Vengono quindi applicate per disturbi di vene varicose,
tromboflebiti e simili.
Anche lπeffetto preventivo dei salicilati (aspirina
cardio) era spesso usato dai nostri antenati, che ingerivano giornalmente
piccole dosi di Spirae ulmariae, ma sconsigliamo di sostituire ad essa
lπaspirina cardio prescritta dal medico, perchÈ Ë difficile il dosaggio a lungo
termine.
Una sostanza simile allπeparina, lπirudoina viene
emessa dalle sanguisughe ed era applicata largamente come anticoagulante locale
dalle nostre nonne. Ci sono delle pomate con questa funzione p.es. HIRUDOID.
4.0 Ricettario
cardiaco
Sono trattati i seguenti temi:
- Regole
dietetiche e di stile di vita.
- Micronutrienti.
- Ricettario
specifico.
4.1 Regole
dietetiche e di stile di vita
Vivendo come trogloditi, probabilmente le malattie
cardiche sarebbero meno diffuse.
Per le persone a rischio di malattie cardiache
possono servire le seguenti regole:
- Giornaliero
movimento: niente sforzi ma quanto ancora possibile ridurre le attivit‡
sedentarie e aumentare le attivit‡ ≥artigianali≤, di passeggio e cosÏ via.
- Il fumo
raddoppia il rischio dπinfarto.
- Due bicchieri
di vino rosso o di birra al giorno sono vasoprottetivi.
- Col
caffË meglio rimanere restrittivo, pi˘ di quattro tazze al dÏ sono esagerate.
- Meno
grassi animali e solidi, pi˘ oli liquidi (non saturi, pressati a freddo) p.es.
girasole, oliva, cardo, ä
- Meno
alimenti ≥prefabbricati≤.
- Frutta,
verdura, legumi illimitati.
- Aglio,
cipolla, zenzero come spezie sono benefattori in queste patologie.
4.2 Micronutrienti
I seguenti micronutrienti possono avere effetti
benefici nei rischi di malattie cardiovascolari; certi come la vitamina C ed E,
complesso di B e magnesio, per le femmine lπolio di enotera e per i maschi
lπolio di pesce sono quasi ≥dπobbligo≤ per i miei clienti del genere (anche se
spesso in dosaggi ridotti). Secondo la patologia specifica e/o valori di
laboratorio su delle deficienze aggiungo altre o sostituisco le prime indicate.
Ci sono in commercio dei preparati combinati, ma Ë
consigliabile per ogni caso di esaminare non solo la combinazione ma anche i
dosaggi (con il tempo si fanno le ossa).
Micronutriente: dosi: effetti
su:
Acido folico 0.8mg abassa
omocisteina (metabolico di rischio).
Vitamina B6 50ä100mg omocisteina,
lipidemia, trombi.
Niacina (B3):
acido
nicotinico 50ä200mg circolazione
periferica, lipidemia.
niacinammido 200ä600mg lipidemia.
Vitamina C 2ä4gr lipidemia,
trombi arteriali, antiossidante.
Vitamina E 100ä400mg trombi,
antiossidante.
Cromio: forma GTF 200 mcg (o
20gr lievito di birra) lipidemia.
Magnesio 400ä600mg infarto,
ritmo cardiaco, trombi arteriali, lipidemia.
Selenio 200mcg antiossidante
lipidico.
Coenzima Q10 60ä90mg angina
pectoris, funzioni cardiache, antiossidante lipidico.
Carnitina 1ä2gr angina
pectoris, funzioni cardiache, antiossidante lipidico.
Taurina (o Cisteina) 0.5ä3gr funzioni
cardiache (assieme con B6).
Tiamina (B1) 50ä100mg funzioni
cardiache.
Halibut (olio di pesce) 1ä1.5gr angina
pectoris, funzioni cardiache, antiossidante lipidico,
trombi.
Olio di enotera 2ä3gr trombi
arteriosi, lipidemia.
4.3 Ricettario
naturopatico
Il ricettario specifico fa delle proposte
(approvate) per determinate patologie. Ha uno scopo didattico, perchÈ si cura
guardando lπinsieme del funzionamento di un organismo e non un disordine
particolare e fuori contesto.
Sono trattati i seguenti temi:
- Insufficienza
cardiaca.
- Tachicardia,
extrasistole.
- Angina
pectoris.
- Sclerosi
arteriale/coronarica.
- Sintomi
stenocardiaci.
4.3.1 Insufficienza
cardiaca
A) Insufficienza cardiaca media/grave
Rp.
Tinct.
Scillae 05
Tinct.
Crataegi 10
Tinct.
Valerianae ad 30
D.S. Ingerire 3 p.d. 15 gtt.
B) Insufficienza cardiaca con funzione renale
limitata (leggermente diuretico).
Rp.
Clift
(ditta Knoll) dedotto
Scilla
D.S. inizio: 2ä3 p.d. 1 compr. poi 2 p.d. 1
compr.
C) Insufficienza cardiaca con bradicardia (et‡
avanzata).
Rp.
Tinct.
Convallariae 05
Tinct.
Crataegi 10
Tinct.
Valerianae ad 30
D.S. Ingerire 3 p.d. 20ä30 gtt. dopo il
pasto.
D) Insufficienza cardiaca
(bradicardia/gastrocardiale).
Rp.
O.E.
Carvi 5
TM
Convallaria
TM
Crataegi
Tinct.
Carmin.
Spirit.
aeth. nitrosi aa 10
D.S. Ingerire 3 p.d. 20 gtt.
E) Insufficienza cardiaca/tachicardia/ipertonia
Rp.
Extract.
Adonidis fluid
Tinct.
Convallariae
Tinct.
Valerianae aa 10
D.S. Ingerire 3 p.d. 30 gtt.
Secondo il caso specifico oltre ai
micronutrienti ≥dπobbligo≤ anche:
Taurina (o Cisteina) 0.5ä3gr funzioni
cardiache (assieme con B6)
Vitamina B6 50ä100mg omocisteina,
lipidemia, trombi
Tiamina (B1) 50ä100mg funzioni
cardiache
Magnesio 400ä600mg infarto,
ritmo cardiaco, trombi arteriali, lipidemia
4.3.2 Tachicardia,
estrasistole
F) Tachicardia, estrasistole
Rp.
Infus Flor. Sarothamni scop. 2,5/180
S. Ingerire 3ä4 p.d. 1 cucchiaio da minestra.
G) Tachicardia, estrasistole
Rp.
Spartiol (ditta Klein) (Sarothamnus
scop.)
D.S. Ingerire 2ä3 p.d. 20ä40 gtt.
H) Tachicardia, estrasistole neurovegetativa
(cardiosedativo)
Rp.
Tinct. Geisemii 30
D.S. Ingerire 2...4 p.d. 20...30 gtt.
(PuÚ essere combinato secondo il caso con
Valeriana, Adonidis, Crataegus, Vischio, Melissa).
Secondo il caso specifico oltre ai
micronutrienti ≥dπobbligo≤ anche:
Magnesio 400ä600mg infarto,
ritmo cardiaco, trombi arteriali, lipidemia.
Taurina (o Cisteina) 0.5ä3gr funzioni
cardiache (assieme con B6).
Vitamina B6 50...100mg omocisteina,
lipidemia, trombi.
4.3.3 Angina
pectoris
I) Angina pectoris (pronto soccorso).
Rp.
Nitroglicerina (Sandoz-Wander
Pharma SA, Berna).
D.S. Spezzare
con gli incisivi e masticare (per permettere alla soluzione di mescolarsi con
la saliva) 1 caps. mass. 1x5 al dÏ.
Secondo il caso specifico oltre ai micronutrienti
≥dπobbligo≤ anche:
Coenzima Q10 60ä90mg angina
pectoris, funzioni cardiache, antiossidante
lipidico
Carnitina 1ä2gr angina
pectoris, funzioni cardiache, antiossidante
lipidico
Halibut (olio di pesce) 1ä1.5gr angina
pectoris, funzioni cardiache, antiossidante
lipidico, trombi.
4.3.4 Sclerosi
arteriale/coronarica
K) Sclerosi coronaria (cura a lungo per
rinforzare la circolazione cardiaca).
Rp.
TM Crataegi 20
TM Melissae 10
TM Vischi ad 40
D.S. Ingerire 3 p.d. 40 gtt.
L) Sclerosi arteriale/coronarica (cura a lungo per
decomporre la placca ateromatosa).
Rp.
Tinct. Alli sativi 50
D.S. Ingerire 3 p.d. 20 gtt.
Secondo il caso specifico oltre ai micronutrienti
≥dπobbligo≤ anche:
Cromio: forma GTF 200
mcg (o
20 gr lievito di birra) lipidemia
Selenio 200mcg antiossidante
lipidico
4.3.5 Sintomi
stenocardiaci
M) Sintomi stenocardiaci (acuto)
Rp.
TM Arnicae 10
D.S. Ingerire 2ä5 gtt. mass 3 p.d. per pochi
giorni.
Secondo il caso specifico oltre ai micronutrienti
≥dπobbligo≤ anche:
Magnesio 400ä600mg infarto,
ritmo cardiaco, trombi arteriali, lipidemia
Taurina (o Cisteina) 0.5ä3gr funzioni
cardiache (assieme con B6)
Vitamina B6 50ä100mg omocisteina,
lipidemia, trombi.
|
|
|||||||
|
|
|
||||||
|
|
|||||||
|
© 2005 P. Forster & B. Buser via Tesserete,
CH-6953 Lugaggia, Switzerland Everyone is permitted to copy
and distribute verbatim copies of this license document, but changing it is
not allowed. GFDL Gnu Free Documentation
License Il materiale contenuto in questo sito puÚ essere
usato secondo le leggi Statunitensi sul (non per scopi di lucro; citazione della fonte). |